一文读懂 | 经鼻高流量氧疗
时间:2023-05-05 21:26:20 热度:37.1℃ 作者:网络
近十年来,经鼻高流量氧疗(HFNO)这一无创呼吸支持技术在重症患者中的应用越来越广。
对于HFNO,由空氧混合器或涡轮产生的高达60L/min的新鲜气流,然后通过加热加湿器(温度31–37℃,绝对湿度30–44mgH2O/L)调节,最好通过大口径鼻导管输送给患者。HFNO有益的生理效应包括:准确输送设定的FiO2、冲洗解剖无效腔和减少呼吸做功、增加气道正压、改善肺通气、氧合和呼吸力学以及优化患者舒适度(图1)。因HFNO的许多效应有流量依赖性,为最大化呼吸支持,应输送最大耐受流量,而根据患者的舒适度设定温度,根据目标SpO2设定FiO2。
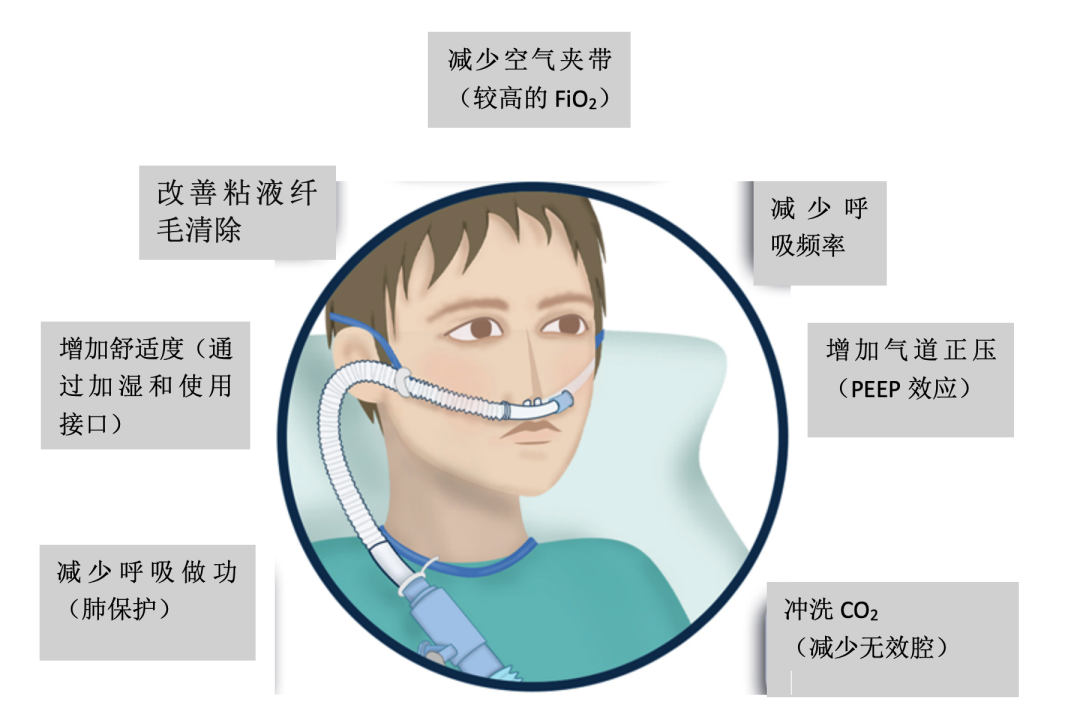
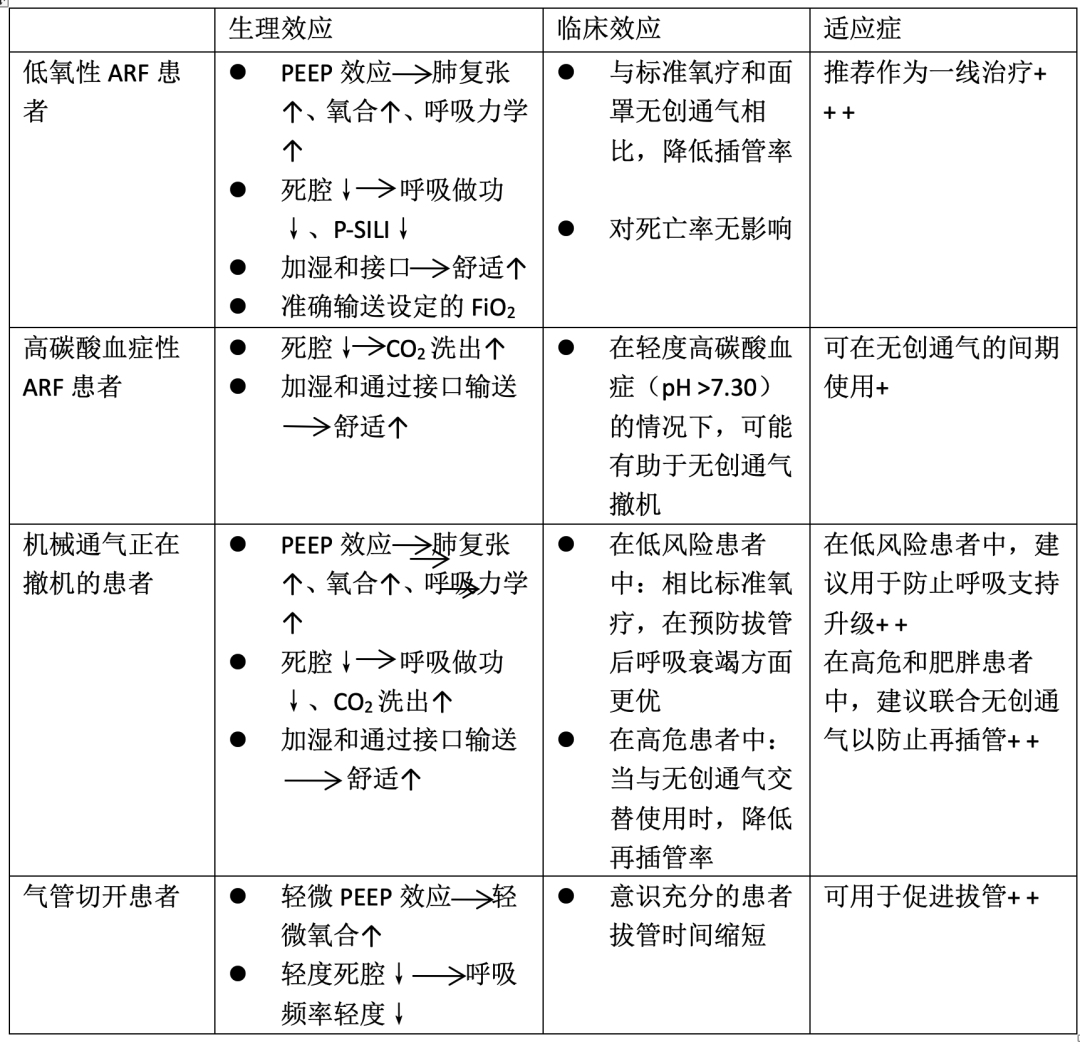
图1经鼻高流量氧疗的生理/临床作用和适应症。上图:显示了经鼻高流量氧疗的主要生理效应。
请注意,其中某些效应可能与其他效应相关。例如,气道内产生的压力可能影响二氧化碳洗出(例如,压力越高,二氧化碳洗出越大)。同样,系统提供的气道正压通气和二氧化碳洗出都可能潜在影响吸气做功。下表:详细说明了经鼻高流量氧疗的生理和临床效应,以及其在不同临床情境中的适应症。
FiO2:吸入氧浓度、CO2二氧化碳、ARF急性呼吸衰竭、PEEP呼气末正压、P-SILI患者自戗性肺损伤
最近,为进一步洗出二氧化碳并增加气道压,提出了不对称鼻导管的HFNO,该设计的生理效应目前还在评估中。
急性低氧性呼吸衰竭患者最近的资料表明,急性低氧性呼吸衰竭的预后类似于急性呼吸窘迫综合征。有研究提出,为更早地识别该综合征,可将急性呼吸窘迫综合征的定义扩大到包括HFNO的患者。在这些患者中,无创呼吸支持应旨在平衡(避免镇静和插管的)获益与(自戕性肺损伤和延迟插管的)有害效应。由于HFNO能改善氧合和减少吸气做功,已广泛应用于低氧血症患者,目前推荐为一线干预措施。在急性低氧性呼吸衰竭患者中进行的几项研究(包括COVID-19患者)表明,与常规氧疗相比,尽管死亡率结果相互矛盾,但HFNO可降低气管插管率。一项结合了随机对照研究和荟萃分析的研究数据表明,HFNO结合每天至少持续8h的俯卧位治疗可进一步提高该技术的有效性。目前正在研究(NCT05089695)HFNO与特定设置的无创通气交替治疗是否会有额外获益,尤其在深吸气做功患者中。
急性高碳酸血症性呼吸衰竭患者的一线干预措施是面罩无创通气。因上呼吸道的冲洗效应和耐受性最强,在无创通气的间歇期,应用HFNO而不是常规氧疗可能有生理获益。一项多中心研究中,对于高碳酸血症性呼吸衰竭(pH7.25-7.35),初始治疗2h后,HFNO在PaCO2方面不劣于无创通气。然而,为避免有创机械通气,32%HFNO治疗的患者需要在治疗开始后6h内升级为无创通气。
这些数据表明,尽管无创通气仍然是急性高碳酸血症性呼吸衰竭患者治疗的基石,但HFNO联合无创通气可能是管理这些患者一种有前景的策略。
机械通气患者的撤机
对于重症患者的呼吸管理,机械通气的撤机至关重要。约10-40%的撤机后患者需要再插管,且再插管与增加死亡率独立相关。初步研究表明,与常规氧疗相比,低危患者的预先HFNO可预防拔管后呼吸衰竭并减少再插管,在拔管后高呼吸衰竭风险的情况下,抢先HFNO与抢先无创通气一样有效。最近的研究集中于在特定患者人群中使用HFNO联合其他干预措施的有效性。这些研究表明,在低危患者中,如果常规氧疗的患者在再插管前接受无创通气的呼吸支持,则HFNO不会降低气管插管率。与单纯HFNO治疗相比,高危患者(例如,既存呼吸系统或心脏疾病,或年龄>65岁)的HFNO与无创通气的交替治疗可改善预后,尤其在肥胖患者。在极高危患者中,48h的连续无创通气似乎优于单纯HFNO治疗。
总之,这些数据表明,HFNO(单独或联合无创通气)代表了在ICU计划拔管后患者呼吸支持的最佳治疗。
特殊人群
免疫功能低下的急性呼吸衰竭患者
免疫功能受损的患者中,急性低氧性呼吸衰竭仍然是其入住ICU的最常见原因之一。主要为了限制与有创机械通气相关的感染并发症,最初的研究阐述了在这些患者中避免插管的重要性。然而,由于癌症治疗和管理的改善,近十年来这些患者的预后极大改善。此外,联合限制呼吸机诱导肺损伤和感染并发症风险的措施,降低了免疫功能低下患者有创通气的死亡率。然而,几乎50%的这类插管患者可能在医院死亡。因此,对于免疫功能低下的急性呼吸衰竭患者,无创氧合策略的作用仍非常值得讨论。
在一项涉及374例免疫功能低下患者(多数是血液恶性肿瘤患者)的随机研究中,与标准氧疗相比,无创通气组并无更好的预后。一项比较HFNO与标准氧疗的随机研究中,两组的死亡率无差异,但发现HFNO组中插管率有降低的趋势。最近的一项研究纳入了299例面罩无创通气联合HFNO或单独HFNO的患者,未发现死亡率和插管率的差异。
总之,最近的证据似乎表明,只要是急性低氧性呼吸衰竭,无论是否有免疫功能低下,治疗方案都不应有所不同。事实上,由于改善了有创机械通气相关感染并发症的预防,与之前想法相反,那些避免气管插管和有创通气的方法,实际上并不能使免疫功能低下患者获益。在免疫功能低下患者的特定亚组中,是否HFNO通过其他接口(例如头盔)与无创通气交替使用和使用特定设置,就可改善临床预后,还有必要进行研究。
气管切开患者
通过开放回路的专用接口,高流量氧也可通过气管造口输送。最高流速(50-60L/min)下的气管高流量氧可提供小幅气道正压,轻微改善氧合,并降低呼吸频率。然而,该效应明显低于相似流速的HFNO。一项多中心临床研究显示,作为拔管准备的指标,与基于间歇性高流量给氧联合封管研究的策略相比,连续经气管高流量氧疗结合吸引频率的策略可缩短拔管时间。
这些数据表明,在气管切开患者中,通过专用接口输送高流量氧可产生有益的生理效应,并可缩短成功拔管的时间。


