Leukemia:慢性淋巴细胞白血病的MRD,身在何方、去向何处?
时间:2023-10-31 14:33:57 热度:37.1℃ 作者:网络
CLL的MRD
可测量/微小残留病 (MRD) 越来越多地整合于不同血液恶性肿瘤的管理中,包括急性早幼粒细胞白血病、慢性髓性白血病和急性淋巴细胞白血病,其中 MRD 状态是/应该是治疗的主要终点。然而在慢性淋巴细胞白血病 (CLL) 中MRD的作用仍存在争议。
《Leukemia》近日发表一篇PERSPECTIVE(前瞻性)文章,作者为意大利萨皮恩扎大学的Ilaria Del Giudice和and Robin Foà教授,他们对 CLL 的观点补充了白血病 MRD的信息。

CLL 一直被认为是老年人的惰性疾病,许多患者在诊断时未接受治疗,部分患者从未需要治疗。几十年来其管理一直较为保守(等待和观察),仅在临床需要时开始治疗以控制疾病。基于生物学的预后标志物的确定,尤其是与更具侵袭性的疾病和不利结局相关的标志物,促使人们开始研究抗白血病活性更强的治疗策略,主要是在化疗基础上加用利妥昔单抗,尤其是氟达拉滨和环磷酰胺 (FCR)。该免疫化疗策略下有部分患者(尤其是具有良好预后特征的患者)可实现 MRD 阴性。更重要的是,这些患者具有非常好的临床预后,部分患者可实现治愈,证明 MRD 也可能是 CLL 的重要预后因素。
随着基于机制的药物的开发及其在各种联合方案中的使用,CLL的治疗前景发生了显著变化,尤其是抗 BCL2 药物维奈克拉(单药最有效的抗 CLL 药物),MRD监测也更多地纳入临床试验。CLL 的一线治疗遵循两条主要道路:BTK 抑制剂为基础的持续治疗,其在控制疾病方面的疗效不依赖于MRD阴性(uMRD)(即在 ECOG 1912 研究中伊布替尼+利妥昔单抗,在 ELEVATE-TN 研究中阿可替尼+奥妥珠单抗);以 uMRD 作为疗效终点的固定持续时间方案(维奈克拉+奥妥珠单抗或维奈克拉+伊布替尼)(见表1)。
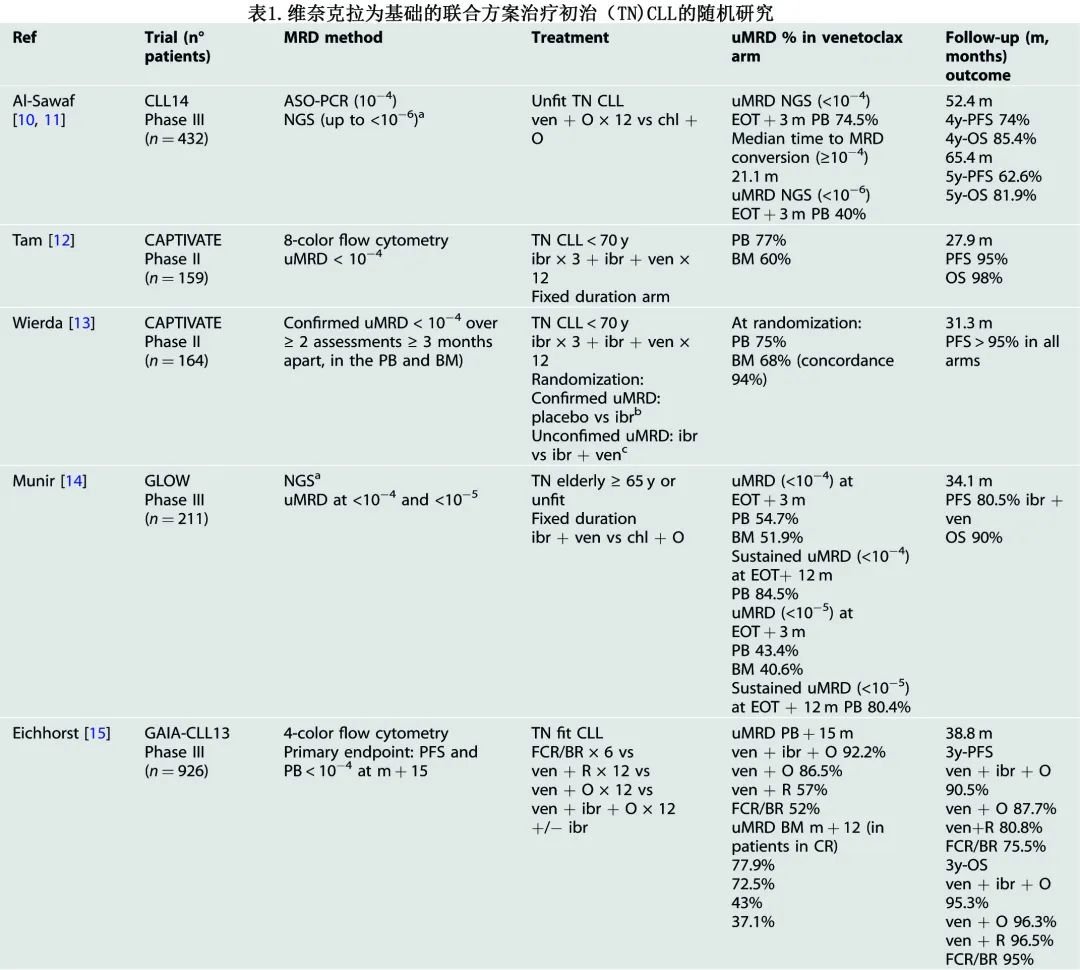
这些研究表明,越来越多的 CLL 患者实现血液和骨髓uMRD,且具有预后影响。这为 CLL 的治疗开辟了一个新的时代,即根除疾病和潜在治愈越来越多的患者,因此显然是个转折点。此外正在积极研究BCL2+BTK抑制剂+抗 CD20 单克隆抗体的三联方案。
CLL一线治疗的第三条道路是 MRD 驱动的策略,这是 CLL 中以前未探索的场景,首次尝试是在复发/难治性患者中(CLARITY和 IMPROVE研究),然后在初治 (TN) 患者中(即 CAPTIVATE 研究和正在进行的 FLAIR 研究)。专门的随机研究或将证明,MRD 指导的治疗中断、继续或强化与当前连续或固定持续时间治疗相比的长期获益。
然而一个显而易见的问题在于,这些新的更根除的方案是否存在毒性的代价?选择抗 BTK 或抗 BCL2 方案时,除患者偏好和生物标志物外,还要考虑每种药物的不同毒性。固定持续时间方案可以避免连续治疗的累积毒性,维奈克拉+伊布替尼是实现 uMRD 方面最有效的组合,具有口服、时间限制性,主要在门诊管理;但联合用药不可避免地存在两种药物潜在毒性的风险。事实上,GLOW和 CAPTIVATE 研究中不良事件(包括早期治疗相关死亡)的发生率不可忽略,可能限制该联合方案在高危 CLL 患者中的适合度。而二代 BTK 抑制剂,如阿可替尼和泽布替尼也已可用,可能改善新组合的安全性特征。
上述所有内容都揭示了临床需要考虑的几个重要问题,特别是在将 MRD 纳入真实实践的角度。具体如下:
(1) 是否所有 CLL 患者都应该一线接受治疗,并基于可能的根除性治疗方案?还是应该只治疗生物学特征高危的年轻患者?生物学低危的>75岁患者(许多国家一线治疗的中位年龄)是否应该采用潜在根除策略,或者接受更保守、侵袭性更低和毒性更低的项目是否足够?Yang 等人在《Leukemia》的Editorial和Comment文章中曾提出这一点,以及 CLL 中的其他 MRD 相关问题。根除潜在疾病是否此类患者的优先事项?亦或是生活质量 (QoL)、健康、个体期望等应该作为主要考虑因素?根据 Yang 等人的评论,临床试验批准结局的替代终点(即 uMRD 率)不一定对患者的生存期和 QoL 有利。
(2) 是否有足够的数据将 MRD 纳入常规临床实践?今天这个答案无疑是否定的,那么未来是否变化,即MRD应该纳入真实实践中,应该如何操作以及使用哪种生物材料操作?在临床试验中,通常通过流式细胞术监测血液中的MRD,如果为阴性,也监测骨髓中的MRD。如果流式检查证明 MRD 为阴性,则可以使用特异性免疫球蛋白基因重排探针通过 RQ-PCR 进行检测,甚至使用 NGS 进行检测。在临床试验中,这些研究通常在参考实验室集中进行。这在真实实践中又有多可行?所有中心是否都配备了进行这些检测的设备,以及标准化程度如何?如果治疗目标是 MRD 阴性,则必须进行高灵敏度流式细胞术和/或分子监测,那么CLL 和小淋巴细胞淋巴瘤 (SLL) 会是一样的吗?我们是否也需要纳入(特别是在 SLL中)无细胞 DNA 分析,以更好地代表淋巴结全景?这是否会提供信息且可行?通过专家共识已经做出了国际努力,以建立命名法,并就方法学、试验要求和组织评估MRD、评估时间和频率(临床试验与临床实践中)提出建议(详见Measurable residual disease in chronic lymphocytic leukemia: expert review and consensus recommendations. Leukemia. 2021;35:3059–72)。FILO 组的另一项研究纳入接受免疫化疗的患者,与标准10-4水平相比,通过流式细胞术检测的更深刻的 MRD 敏感性可产生额外的预后信息,可避免骨髓分析。使用伊布替尼+维奈托克联合治疗时,MRD清除率似乎对疾病隔室(compartment)的依赖性较低。两项研究分别通过流式细胞术和NGS进行评估,发现骨髓和血液之间 uMRD 具有高度一致性,从而有可能减少对骨髓穿刺的需求。
(3)MRD 分析是否与疾病生物学相关?事实上,对于特定水平的MRD,具有低增殖潜力的 CLL 细胞的患者预期比高增殖病例复发更晚:MRD考虑所有残留细胞,而不考虑疾病亚克隆的生物学和增殖潜力,然而MRD动力学和再生长很明显受疾病生物学的影响。然而,IGHV未突变对维奈克拉+奥妥珠单抗治疗的不利影响,在维奈克拉+伊布替尼方案中似乎消失。同样,TP53破坏的不良预后影响仍存在于维奈克拉+奥妥珠单抗中,但到目前为止在 CAPTIVATE 固定持续时间组中尚未出现,当然仍需要更长时间的随访。
(4) 在实现 uMRD 和更好的结局方面,三药方案是否优于两药?GAIA 研究将血液uMRD 和无进展生存期 (PFS)视为主要终点,证实与维奈克拉+利妥昔单抗或化学免疫治疗相比,一线维奈克拉+奥妥珠单抗联合或不联合伊布替尼可使 MRD 和 PFS 获益;尽管维奈克拉+奥妥珠单抗+伊布替尼的 uMRD 率更高,但三联方案对结局的明确影响需要更长时间的随访。还有 II 期研究探索了阿可替尼和泽布替尼的其他三联方案。
(5)uMRD 是否总是延长 PFS 的先决条件?在老年/unfit TN 患者中进行的 GLOW 研究提出了 MRD 状态与 PFS 之间的关系是否可能具有方案依赖性的问题。事实上,与免疫化疗或维奈克拉+抗体联合治疗(其中 uMRD 始终与更长的 PFS 和总生存期相关)相比,维奈克拉+伊布替尼治疗后的 PFS 延长似乎与 IGHV 状态和 uMRD 无关,至少在当前随访时是如此。而且在 CLL14 研究中,治疗结束后第+ 3个月 NGS 检测达到血液uMRD<10-6水平的患者,PFS并没有比 uMRD<10-5或<10-4的患者更好。如果这样,是否应始终继续治疗,直至获得 MRD 阴性状态?以及在哪个MRD水平上?这显然是必须与过度和可能不必要的治疗相关毒性风险进行平衡的问题。
总之,使用新药组合和固定疗程治疗,CLL的管理可能至少包括对具有高危基因特征的患者进行 MRD 监测(这些患者优先考虑根除疾病),并且可能也适用于一般年轻患者。一个非常重要和日益严重的问题,将是这种逐渐复杂化的管理的可及性,包括生物学特征、治疗可能性和MRD监测。如果需要在每一线治疗前进行广泛的基因检查、联合用药和MRD的准确监测(根据指南),那么在全球范围内,这样一个大部分是老年人的疾病将如何变得可管理和可持续?这些问题必须仔细权衡,以便在临床试验之外和日常临床实践中对CLL患者进行具有成本效益的总体管理。
参考文献
Del Giudice I, et al. Measurable residual disease in chronic lymphocytic leukemia. Where do we stand?Leukemia . 2023 Oct 14. doi: 10.1038/s41375-023-02066-w.


