未来我们是否可以像对待流感一样,平常心对待新冠?
时间:2021-06-28 16:01:49 热度:37.1℃ 作者:网络
自2019年12月开始,新冠大流行已持续18月之久,尽管现阶段对于防控、治疗、疫苗上取得重大进展,但随着病毒变种不断出新,恢复疫情前秩序仍需努力。

依目前形势,各国之所以需要疫苗和常规卫生措施并进,是因为仅靠疫苗很有可能无法实现全球群体免疫。
从流行病学的角度而言,新冠病毒疫苗主要有两方面的作用:
· 降低传染率。
· 如果依然发生了传染,则降低被传染者发展为重症患者的概率。
降低传染率之目标,就是实现所谓的"群体免疫"。群体免疫,即通过疫苗接种使足够高比例获得对新冠病毒免疫力的人群,来隔断病毒的传播。群体免疫的关键则在于,即使有零星的感染病例,病毒传播也会由于环境中没有足够的易感宿主而被及时阻断。也就是说,实现群体免疫,需要已接种疫苗或已感染病毒的人不会再次感染或传播病毒,该种疾病将无法在人际间加速传播,而是会自然衰退。
而"群体免疫"的门槛则取决于一种传染病的传染力究竟有多强。由多方面因素的共同影响。
其中很重要的一个指标就是再生传染数---R值,它代表了每名感染者平均能再传染多少人。这个指标并非一成不变,而是会随着防疫措施的力度、疫苗接种的进度而不断变化。
对于不采取任何防疫措施、且所有人均无免疫力的情况,流行病学家将此时的再生传染数称为R0,也就是"基本再生传染数"。
R0的一个重要临界点是R0=1,R0的数字越大,代表流行病的越难控制。
R0 < 1
传染病将会逐渐消失,疫情逐渐平息。
R0 = 1
传染病会变成的地方性流行病。(理想状态,一个人只能传染给另一个人)每名传染者平均能再传染一人,此时的疫情将不再指数式增长,而是呈现匀速传播,当前感染总人数会保持相对稳定。
R0 > 1
传染病以指数方式散布。但是不会永远持续,因为要么全部被团灭,没有健康的人了。要么有些人病愈后产生免疫力。
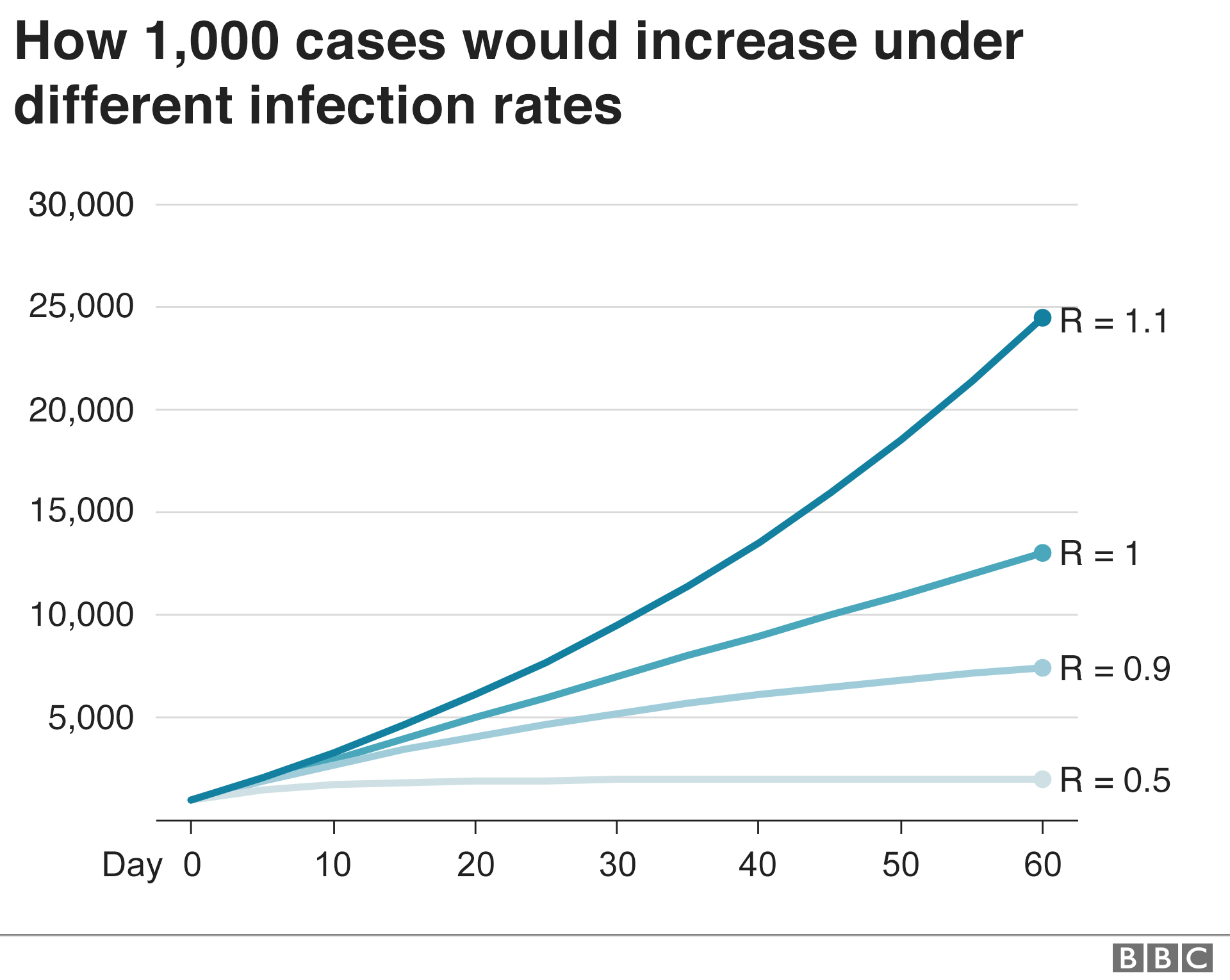
R0不同,传染不同
就新冠病毒而言,2020年,各国的科学家估算其基本再生传染数在2.5到3之间,也就是在不采取任何防疫措施的情况下,一个感染者能再传染2.5到3个人。而这2.5到3个人,在下一轮又能再感染6到9人,此时的累积感染人数就呈现指数式增长。
而在采取了禁足令、限聚令、居家办公倡议、佩戴口罩等严格防疫措施之后,就能够将实际R值不断压低。
但是,在现代社会,禁足令、限聚令不可能永久地持续下去,而轻易放宽防疫管控的结果,就是R值迅速回弹到1以上。于是,一波又一波新的疫情反复出现。
所以,要想终结疫情,还是要靠"群体免疫"。
群体免疫有两种方式,自然免疫以及疫苗免疫。
自然免疫就是比如疫情初始时候,英国号放任疫情肆虐,通过让大部分人口都感染一遍来实现。不过,对于死亡率并不低的新冠病毒而言,自然免疫过于残忍。因此战胜疫情,主要依靠"施打疫苗后实现的群体免疫"。
那么,究竟需要至少多少人具备对新冠病毒的免疫力,才能实现群体免疫呢?
群体免疫的计算公式:门槛值 = 1 - 1/R0
根据此公式,如果新冠病毒的基本再生传染数为2.5,那么群体免疫的门槛值就是60%。如果R0=3,群体免疫的门槛就需要67%。德国总理默克尔曾经多次强调,需要至少让2/3的人都施打疫苗,依据的就是这个计算过程。
一旦具有免疫力的人群比例超过了这个门槛值,即便全面放开防疫管制,实际R值也依然会小于1。
但是,我们从上述公式也能得知,R0值越高,群体免疫的门槛也越高。遗憾的是,和一年前的病毒相比,如今的新冠病毒出现了多种传染力大增的变异体。根据德国疾控机构罗伯特-科赫研究所的测算,当前的新冠病毒R0值已经上升到了3.3到3.8之间,群体免疫的门槛值也随之上升到了70%到74%之间。
对于14亿人口的中国,需要增加接种1.4亿人,依照现在的接种速度,相当于多花费四个星期。
即便撇开疫苗产量、施打速度等问题不谈,能否实现群体免疫也依然是一个问号。因为并非每个人都可以打疫苗。此前,由于临床试验并没有覆盖全部人群,因此孕妇、15岁及以下少年儿童等群体暂时被排除在新冠疫苗计划之外。而在中国,同样是因为临床数据不完整,许多省份将75岁以上老年人暂时排除在疫苗接种计划之外。
此外,还有不少人出于种种原因,对接种疫苗持拒绝的态度。
而且,目前全球已经投入使用的各种疫苗中,没有任何一种具备100%的有效性。接种了疫苗的人群中,依然有一部分人会被传染、也会传染他人。
总而言之,由于变异病毒传染力升高、疫苗不适用于所有人、许多人拒绝疫苗、疫苗本身有效性有限等多种因素的共同影响,实现群体免疫之路还是任重而道远。
不过,让人略微宽心的是,施打疫苗的作用不仅仅是降低传染率,还能降低重症率。比如,北京科兴生物集团研发的新冠疫苗,在巴西的三期临床试验中,有效性还不到51%,但这种疫苗对重症的防护率却是100%。这意味着,即便一时感染了病毒,也不太可能演变成重症患者。
在疫苗接种进度领先的以色列和英国,不久前就出现了这样的状况:需要住院治疗的重症患者数量大幅下降90%,死亡率也同样猛烈下降。
这将极大地缓解医疗系统所受的压力。疫情虽然不能说是完全结束,但疾控部门将能够转入所谓的"常态化管理"模式,通俗而言:就能把新冠病毒当作"大号流感"来处理。
事实上,在过去的几个世纪,人类也经受过多次大流行。
在中世纪黑暗时期,鼠疫流行。
这种传染病由鼠疫病菌导致,病菌通过老鼠身上的虱子传播,人类感染后经由呼吸道产生的飞沫通过空气在人群中传播。
鼠疫杀伤力极大,夺走了数亿人的生命。
1346-1353年的黑死病被认为是有史以来死亡人数最多的一次鼠疫大爆发。
鼠疫病菌导致淋巴结肿大(炎性淋巴腺肿)。据信,这种传染病最后是通过严格隔离、改善卫生条件等各种对策得到了控制。
控制疫疾流行必须先了解它们是如何传播的,伦敦帝国理工大学传染病动态专家史蒂汶·莱利(Steven Riley)指出,这一点今天依然适用。
不过,鼠疫至今仍未绝迹,当然,现在全球鼠疫病例很少,而且可以用抗生素治愈。
几百年之后,天花开始大流行。这种病由天花病毒引起,是人类已知最致命的病毒。感染了天花病毒的人全身长满痘疮,疫情最严重时每10个患者中有3人死亡。
天花病毒通过带菌者的鼻液、唾液和痘疮中的液体传播。和鼠疫一样,天花夺走了数亿人的生命— 单单20世纪就有3亿人死于天花。
1796年,英国医学家爱德华·詹纳(Edward Jenner )研制出了天花疫苗。正因为这个疫苗,以及科学界的集体努力,天花被彻底消灭,虽然这个过程长达将近两个世纪。
再后来,霍乱瘟疫汹涌而来。
霍乱通过被病菌污染的食物和水传播。世界卫生组织(WHO)资料显示,历史上发生过7次霍乱大流行,夺走了数百万人的生命。
虽然发达国家卫生条件较好,消除了霍乱流行的威胁,但许多低收入国家霍乱仍较常见,或经常出现地区性流行疫情。WHO数据显示,每年有10万到14万人死于霍乱。

目前有记录的最严重的一次发生在20世纪早期。1918年流感大爆发也被称为西班牙流感大爆发,是近代历史上最严重的一次瘟疫大流行,全世界死亡人数在5千万到1亿之间。
与今天的冠状病毒疫情相似之处是, 各种隔离措施减缓了病毒的传播速度。
1918 – 1920年间,经过两波疫情高峰之后,H1N1病毒逐渐衰退,变成一种季节性的较温和的普通流感,只在每年流感季活跃一次。

随后各种不同版本的流感先后登场。
1968年的香港流感夺走了100万人的生命,现在仍是一种季节性的流感。还有禽流感,是H1N1的一个变种,2009年被它感染的人占世界人口的21%。
流感病毒大流行的威胁始终存在,我们也仍旧面临感染季节性流感病毒的风险;它每年依然会夺走数十万人的生命。
又过了二、三十年,到了贾莉莉的时代,出现了Sars和Mers病毒
世卫组织称,严重急性呼吸系统综合症(Sars)是冠状病毒引起的首例致命流行病,在2002年至2003年间导致800多人死亡。
到了2003年7月下旬,已经不再有新增病例,世界卫生组织宣布全球Sars疫情结束。
稍后又出现了Mers,中东呼吸道综合症,也是冠状病毒,病死人数912人。绝大部分病例集中在阿拉伯半岛地区。
虽然感染Mers冠状病毒(又称Mers-CoV)的风险,比如在英国,被认为非常低,但在中东却很高,最常见的是骆驼把病毒传染给人类。
而如今,我们遭遇了新型冠状病毒;这种病毒导致Covid-19,疾病专家们认为它很独特,因为患者的症状跨度极大— 从没有症状到致命— 以及无症状传播和潜伏期传播程度极高。
历史上几次疾病大流行的终结,是多种因素共同促成的,包括人类对疾病传播知识的增多,公共卫生和医疗保健宣传,新疗法和疫苗的开发。
当前新冠疫情的最终消解,同样也将是多种类似因素共同作用的结果。
而我们也要慢慢适应疫情常态化管理。需要指出的是,"常态化管理"并不意味着就能对新冠病毒掉以轻心。毕竟,对于那些还没有施打疫苗的人而言,他们一旦被感染依旧有不小的概率发展为重症患者;即便已经施打了疫苗,轻症患者也有可能留下后遗症。而且,新冠病毒演变出传染力更强的变异体(提高群体免疫门槛)、甚至大幅降低现有疫苗有效性(降低实际免疫人数),也并非小概率事件。
对于疫苗厂商而言,这意味着需要不断加快研发速度,及时调整配方,适应新型变种病毒;同时扩大临床试验范围,争取让幼儿、孕妇等人群也早日被纳入接种范围之内。


