触目惊心,一例新生儿输液渗漏的案例讨论
时间:2021-09-27 15:03:19 热度:37.1℃ 作者:网络
导语: 触目惊心,一例新生儿输液渗漏的案例讨论。
患儿李某、48天,因呕吐、腹胀2天,于6月15日门诊拟“肠梗阻”收入院,体重5.6kg,入院时体格检查:T 36.5℃,P 136次/分,R 36次/分,BP 76/52mmHg,SPO2 94%。
诊疗计划:1.禁食水;2.补液维持生理需要量;3.积极完善相关检查;4.中药包腹部热敷;5.开塞露加盐水灌肠刺激肠蠕动;6.必要时输注静脉高营养液。
发生外渗为输注静脉高营养液第二天,液体外渗后即停止输注。
输注静脉高营养液(脂肪乳53ml、小儿复方氨基酸175ml、浓氯化钠10ml、氯化钾5ml、50%GS 60ml、10%GS 223ml)22ml/h泵入,于20:00查看患儿时液体输注顺利,无外渗,21:00查看患儿时液体外渗,肢体肿胀(图1)
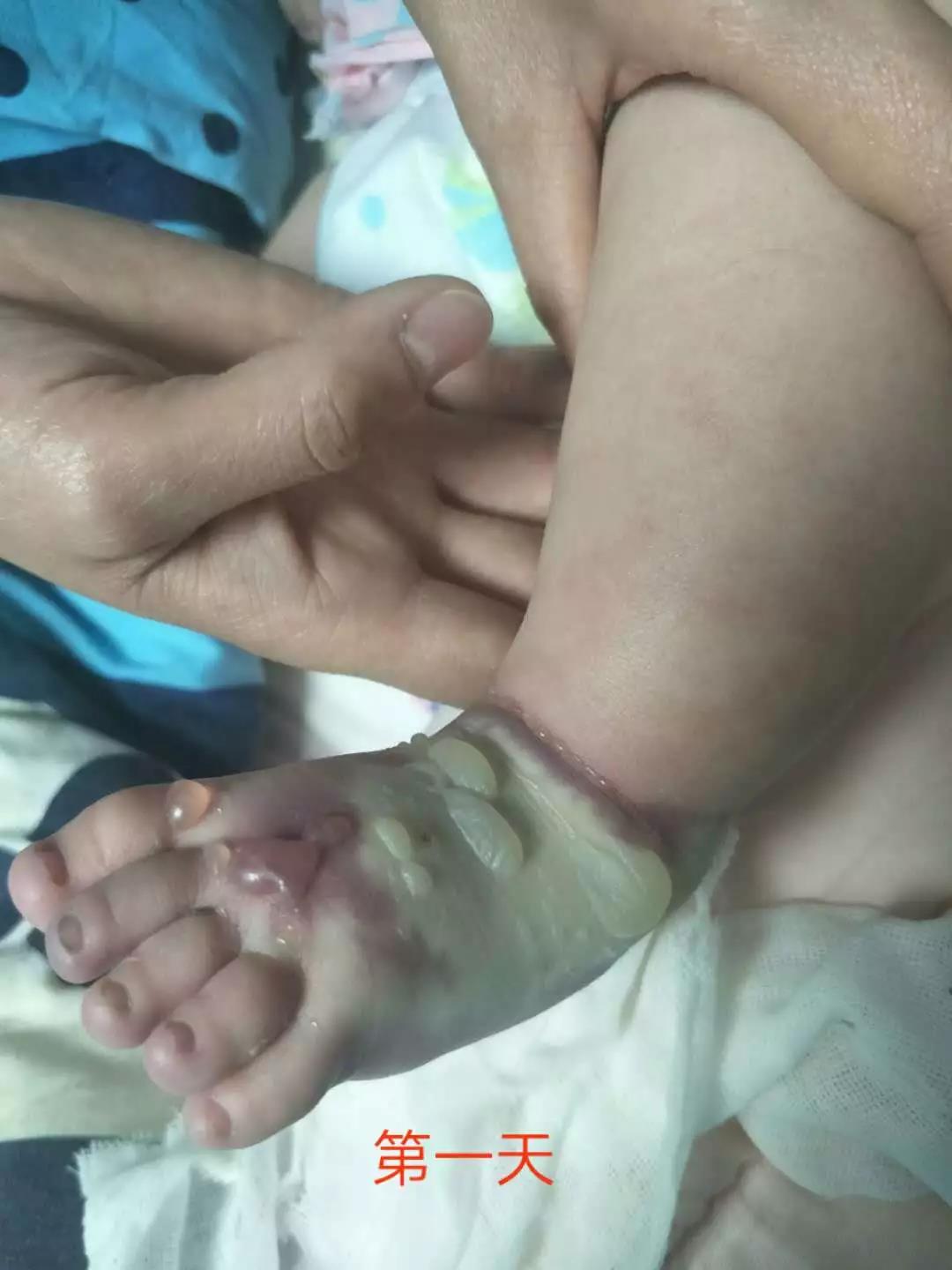
新生儿输液渗漏(1)
立即汇报护士长,立即回抽,给予①地塞米松+盐酸利多卡因注射液+654-2+生理盐水②酚妥拉明注射液+生理盐水,交替湿敷10小时。(图2)
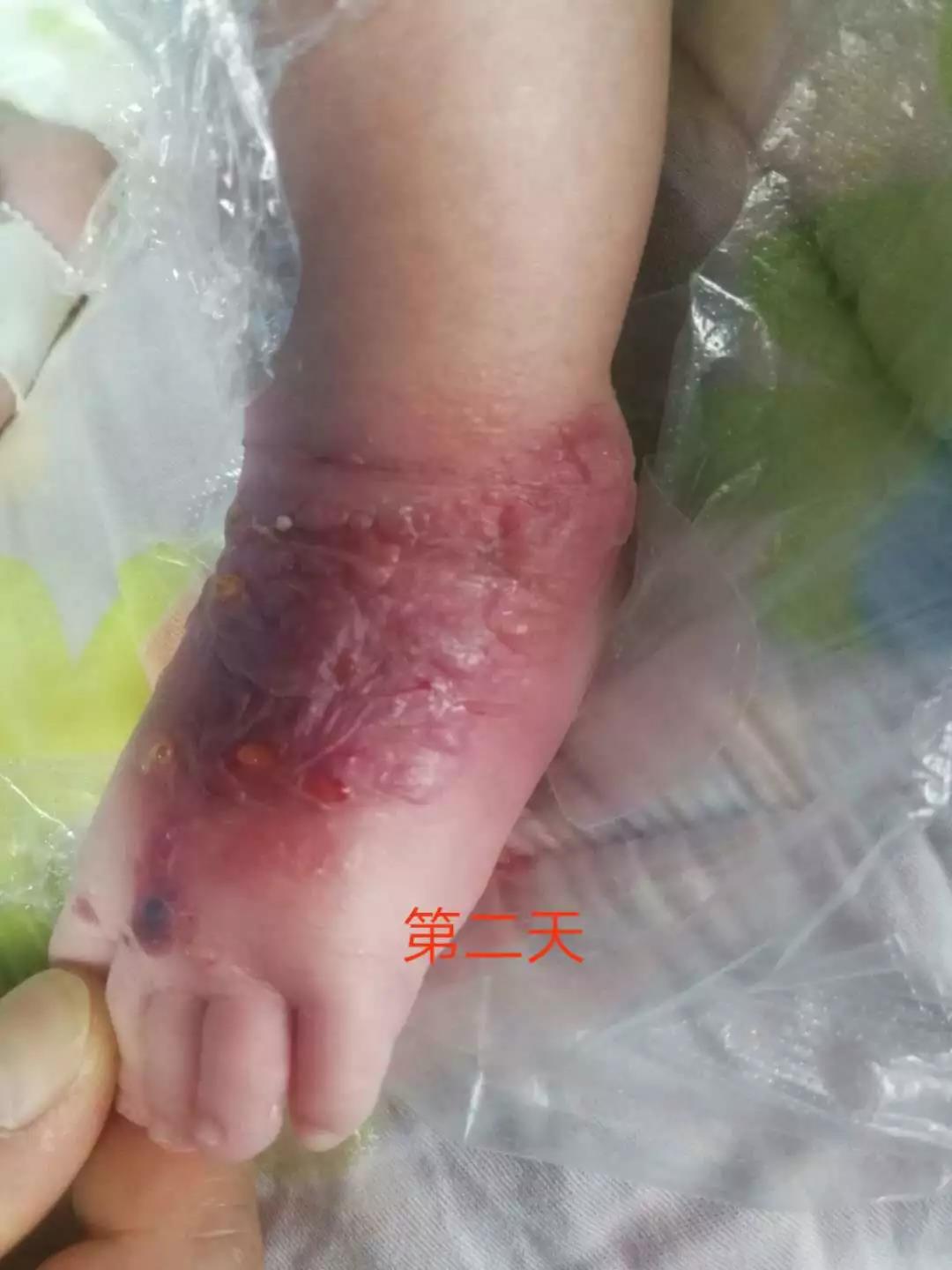
新生儿输液渗漏(2)
第二天:继续给予上述两种药液交替湿敷。夜间给予水胶体敷料10小时。(图3)
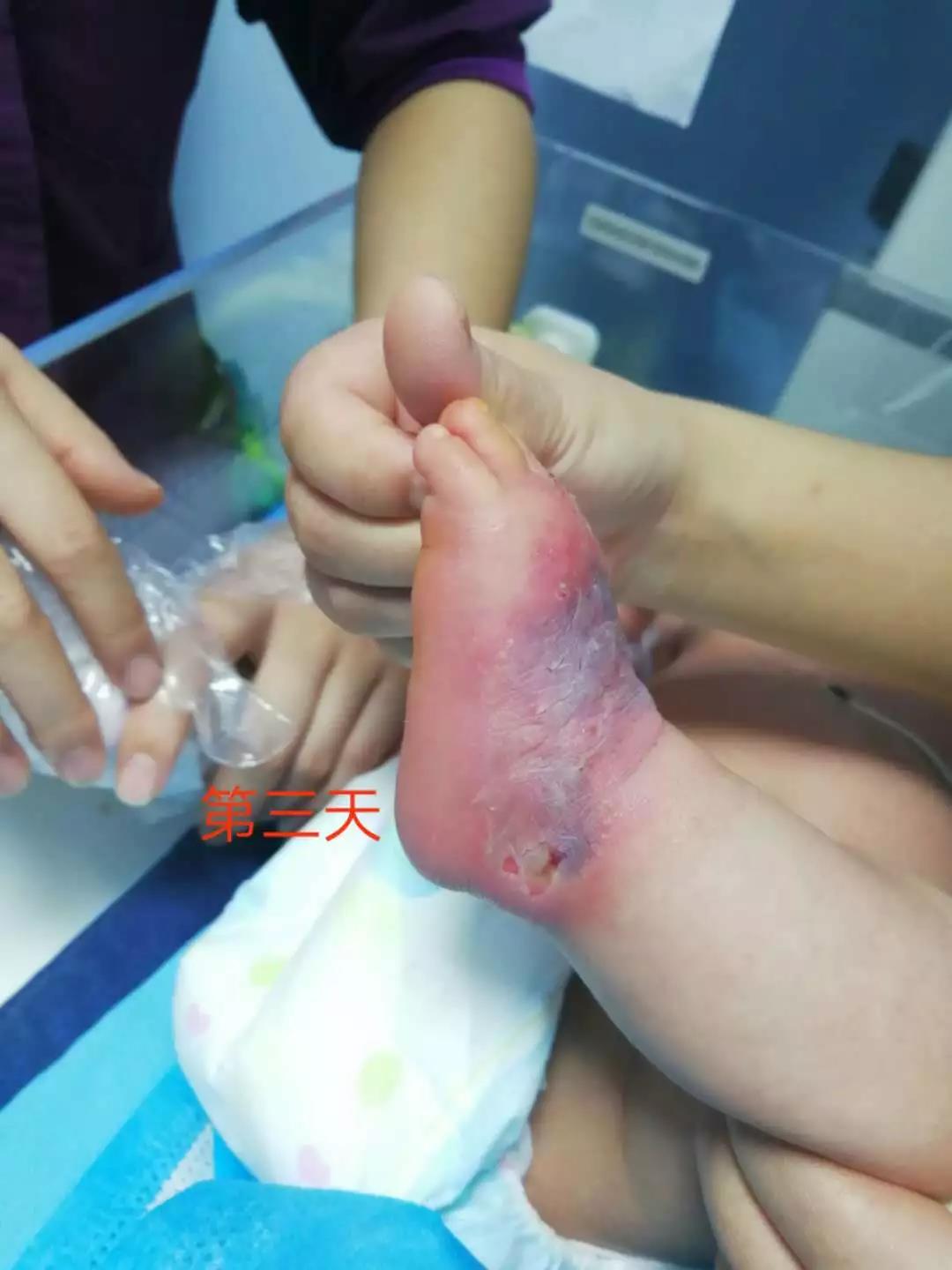
新生儿输液渗漏(3)
已用的护理措施
第一天:立即回抽,给予①以地塞米松5mg+盐酸利多卡因5mg+654-2 10mg+生理盐水10ml②酚妥拉明注射液5mg+生理盐水,交替湿敷10小时。
第二天:继续给予上述两种药液交替湿敷。夜间给予水胶体敷料10小时。
第三天:碘伏消毒,盐水冲洗干净后,七叶皂甙钠凝胶+地塞米松涂抹,抬高患肢。10小时候后给予藻酸盐+水胶体敷料。
第四天:继续给予七叶皂甙钠+地塞米松外敷,继续抬高患肢。
第五天:清创,碘伏消毒,盐水冲洗后使用水胶体敷料。
第六天:碘伏消毒,盐水冲洗后使用水胶体敷料。
目前患儿情况(图4)
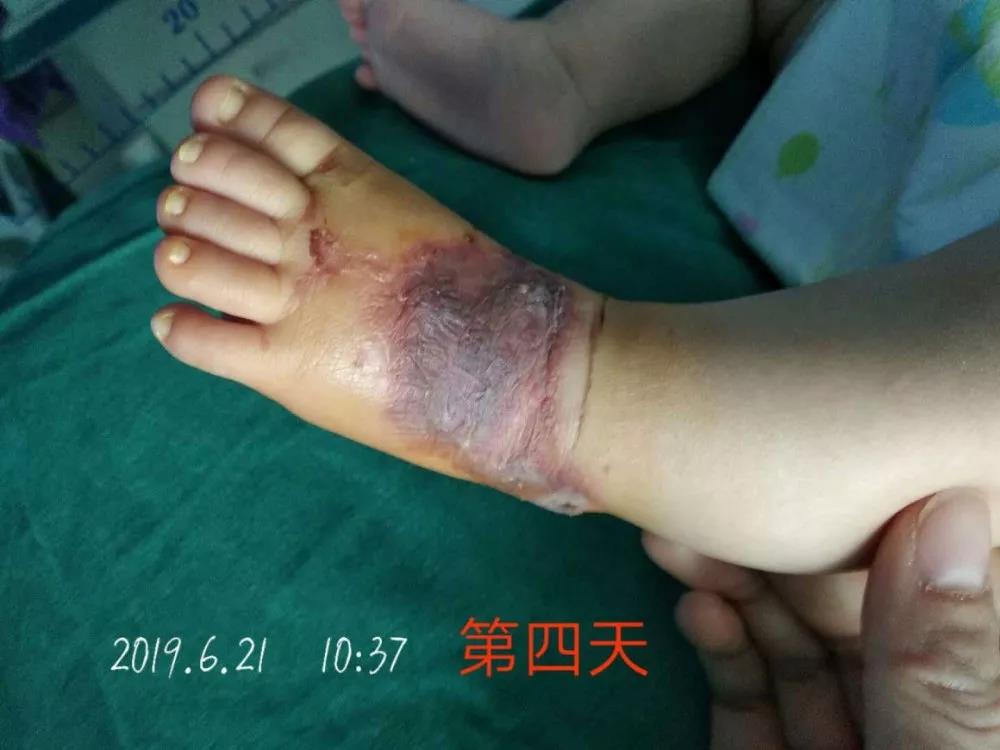
新生儿输液渗漏(4)
专题热点讨论意见反馈
邓荣荣
肪乳外渗正确的处理方式:脂肪乳是临床常用静脉营养补充药,10%或20%的脂肪乳为高渗溶液,性状较黏稠,静脉滴注有一定阻力需要缓慢滴注,输注时间较长,一旦渗出到皮下组织很难吸收,脂肪小滴在输注部位可造成局部毛细血管或组织阻塞,毛细血管中可见脂肪栓子;脂肪乳糜在脂肪酶作用下可水解成甘油和游离脂肪酸,后者具有损害血管内皮及细胞毒性作用,会引起皮肤胀痛、红肿、渗出、水肿甚至出血、坏死及纤维性变等。
1
及时发现药液外渗
在输注脂肪乳剂过程中,一旦发现药液外渗应立即停药。断开输液器,保留穿刺输液的头皮针头,然后接无菌注射器尽可能抽吸渗到血管外的药液后迅速拔针,压迫针眼2-3min。
2
较少药液外渗的处理
药液渗出面积约2-3cm2者,尽量抽吸血管外渗出药液后,立即硫酸镁局部冷湿敷,或局部用酒精擦敷皮肤部位,扩张血管,抑制血中脂肪乳糜水解为游离脂肪酸。渗出药液较少者,可自行吸收痊愈。
3
较多药液外渗的处理
药液外渗范围较大者(超过2-3cm2),尽量抽吸外渗药液。除上述方法外,还可:
渗出部位多处注射透明质酸酶,促使皮下局部渗出液扩散加快而利于吸收;为避免局部组织坏死,可将透明质酸150-300u加入0.25%普鲁卡因注射液10-15ml中,局部封闭以促进弥散、吸收;
50%酒精加云南白药外敷:将适量酒精加入云南白药调成稀糊状,将粘有云南白药敷料的纱布贴于外渗皮肤处,面积超过外渗皮肤2-3cm2,再用保鲜膜覆盖,防止酒精挥发。每日换药2次,注意观察局部皮肤颜色,直至症状完全缓解。
季德胜蛇药加硫酸镁外敷:先用75%酒精棉球消毒外渗处皮肤,再将季德胜蛇药碾成粉加硫酸镁注射液调匀成糊状,涂敷于外渗处皮肤上,面积超过外渗边缘2-3cm2,厚1-2mm,再用清洁纱布包裹,每隔4h换药1次。
4
局部组织坏死的处理
药液外渗范围大,且合并糖尿病或肢体偏瘫时,应用上述方法无效且局部皮肤发黑溃烂者,应立即清除坏死组织,有脓性分泌物时可用双氧水棉球擦拭,无菌生理盐水棉球反复清洗创面后,再用庆大霉素、654-2、适量正规胰岛素等药物纱条覆盖创面,无菌纱布包扎,隔日换药1次,直至新生肉芽组织形成创面愈合。如创面较大难以愈合者可行植皮术。最新研究,喜辽妥在药外渗后应用有良好的效果。
张丽霞
使用高危药物时,尽量选择前臂及较粗大静脉穿刺,避免选用腕部掌侧,手足背等处,这些部位有细小的肌健韧带,一旦发生药物外渗造成损伤,将难以处理。尽量不使用下肢静脉,因下肢静脉瓣较多,血流缓慢,易造成药物滞留,损伤血管内皮。
王艳芽
具体护理措施包括:护理人员正确选择穿刺部位,对穿刺部位的血管进行评估,选择较粗和弹性好的血管并避免选择关节部位和血流量较小的血管,穿刺完成后固定好,避免新生儿躁动或哭闹导致静脉针移动;药物性质是导致渗漏的重要原因之一,为此护理人员应根据药物性质、新生儿病情选择药物静脉注射速度,尤其是刺激性较大药物,静脉注射前后应采用生理盐水冲洗,以降低局部药物浓度,静脉输液过程中应注意新生儿保暖,尤其是静脉推注方式,防止体温降低导致的血管收缩,药物受血管收缩影响长时间滞留在局部,静脉留置针留置时间一般不超过4d,留置时间与穿刺部位感染显着相关,护理人员在新生儿输液期间应加强巡视,发现穿刺部位皮肤颜色改变或红肿等输液渗漏症状,应及时拔针停止输液,同时外敷硫酸镁、喜辽妥等治疗药物。
聂艳丹
我的观点是发现此情况应该:
立即停止给药,更换注射器尽量回抽,以清除针头,皮下残留药液,吸取皮下小泡内液体。
生理盐水局部皮下注射以稀释高危药物浓度,或采用2%的利多卡因5ml加地塞米松5mg做环形封闭。
24小时内局部冷敷,使血管收缩减少吸收,减轻患儿疼痛,要防止冻伤。
使用β七叶皂苷钠凝胶外涂,水胶体敷料或土豆外敷。
抬高患肢,必要时可用超短波理疗。
发生溃疡坏死应该请造口专科护士或外科医生会诊及时清创,加强换药,并加用抗生素预防感染。银离子抗菌敷料是预防和治疗穿刺点局部感染。水胶体敷料是防治机械性静脉炎和化学性静脉炎,但是感染部位禁忌使用。
总结
第一个方面:紧急处理
1.停止注射。一旦发现或者怀疑刺激性药物渗漏到血管外,须立即停止注射。
2.减压是关键。针刺减压注意严格消毒,防感染!水疱不建议挑破皮,针刺回抽泡内液体,严防感染!利用原针头接无菌注射器进行多方向强力抽吸,尽可能将针头及皮下药液吸出,拔针后用干棉球按压3分钟左右。针刺减压后可以配合挤压,但注意用力不能过大,还要注意肢端血液循环情况。
针刺减压方法:消毒整个肿胀皮肤,用1ml注射器针头与皮肤呈5度斜刺,让皮下渗漏的液体流出来!
一个老人渗漏处理经验分享:抽水泡后用喜辽妥涂擦,避开伤口,涂擦超过肿胀部位,两小时涂擦一次,观察趾端情况。
3.告知医生,做好记录。
4.局部封闭。局部有苍白,先用酚妥拉明封闭注射应该会缓解变紫缺血的情况。
5.高渗液外渗可使用50%硫酸镁湿敷(浸湿4层纱布覆盖患处,上盖一层塑料薄膜,每4~6小时更换一次)
6.结合理疗,辅助微波或红外线等。
7.使用水凝胶片状敷料。
8. 集思广义:经各路专家讨论决定:建议使用喜疗妥,对渗漏初期效果非常好!
第二个方面:关于输液工具的使用方面的总结
1.静脉高营养穿刺深静脉或PICC。
2.注射部位选择:高渗性液体应该选择合适的部位穿刺,下肢足背静脉不合适,关节处发生外渗不易早期发现。足背静脉血管细,小孩脚经常动,营养液渗透压高,容易渗漏患儿外周血管细,容易肿胀,输注高渗液体时应密切观察穿刺部位。
3.微量泵的压力敏感度应该调到较敏感的阈值。每款微量泵或者输液泵都应该可以调试输液压力阈值,对于这种可以调高点,稍有阻力就会报警。
4.使用质量好的透明贴膜固定。
5.弹力绷带对皮肤始终有压迫,特别对留置针柄的压迫,会直接损伤皮肤,其他附加固定越多,对宝宝的伤害越大,弹力绷带保护可以明显的降低复穿率。由于临床护理工作缺陷、新生儿不配合、血管壁薄及缺乏脂肪保护等因素,静脉输液过程中易发生渗漏。
第三个方面:发生原因分析总结
1.人员配备不足,巡视不及时。按照老师汇报的情况了解到该护士为低年资护士,而且当时有治疗和抢救患儿,人力资源明显不足,导致未按时巡视。
2.排班不合理。值班人数不够,导致不能及时巡视,观察不到位。护士A去抢救另一插管患儿后,B护士也是协助抢救,其他7名患儿无人看管,没有响应人力资源应急预案。护理人员入职6个月经验欠缺,风险评估不到位。有抢救,又有送检查,人力不足,未启动人力调配方案。
3.选择输液途径和工具不当,与输入药液的浓度、渗透压、酸碱度有关。
4. 护士静脉治疗知识缺乏:护士对外渗损伤药物知识掌握不够,对药物不典型性外渗未及时发现,对预防措施没有足够重视。


