如何鉴别脑萎缩与硬膜下积液?一张表格就掌握!
时间:2021-11-16 17:01:30 热度:37.1℃ 作者:网络
临床上经常会看到放射科打这样的头颅CT/MRI诊断报告“脑萎缩改变”。那到底什么才是脑萎缩改变呢?如何与硬膜下积液相鉴别呢?
脑萎缩
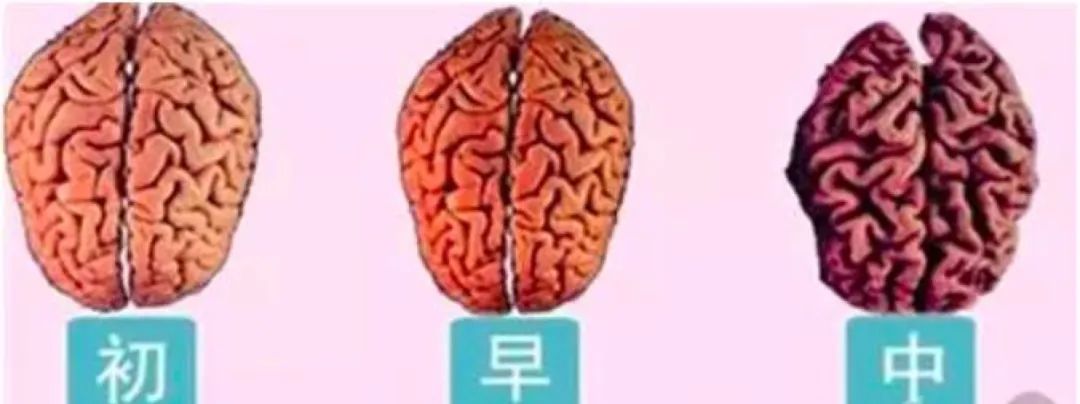 病因:脑萎缩是由于各种因素所致的脑组织细胞的体积和数量减少,继发脑室和蛛网膜下腔扩大,可分别或同时发生在脑白质和灰质。主要原因有外伤、感染、药物性、老年性及其他疾病。
一、根据病因进行分类
生理性脑萎缩:以脑体积减少,脑实质的容积改变为主。
病理性脑萎缩:除脑体积减少外,还有神经细胞数量的减少。
实际上,生理性萎缩和病理性萎缩是相互呼应的,年龄越大,病理性因素越多,脑萎缩越明显,但两者之间又无明显界限。
二、依其程度和范围不同分类
弥漫性脑萎缩
此型最多见,脑实质容积弥漫性减少,出现广泛的脑室和蛛网膜下腔扩张。见于正常老年人,也可见于许多病理情况,如 Alzheimer 病、多发性硬化症、Parkinson 病、脑缺氧、中毒等。
局限性脑萎缩
因脑实质容积缩小,局部脑室、脑池扩大,脑沟增宽。见于许多病理情况,如外伤、感染、梗死、大脑半球发育不全等。
临床表现:部分患者早期可发生记忆力下降,继而出现定向障碍,说话不流利,最后发展为痴呆。
病因:脑萎缩是由于各种因素所致的脑组织细胞的体积和数量减少,继发脑室和蛛网膜下腔扩大,可分别或同时发生在脑白质和灰质。主要原因有外伤、感染、药物性、老年性及其他疾病。
一、根据病因进行分类
生理性脑萎缩:以脑体积减少,脑实质的容积改变为主。
病理性脑萎缩:除脑体积减少外,还有神经细胞数量的减少。
实际上,生理性萎缩和病理性萎缩是相互呼应的,年龄越大,病理性因素越多,脑萎缩越明显,但两者之间又无明显界限。
二、依其程度和范围不同分类
弥漫性脑萎缩
此型最多见,脑实质容积弥漫性减少,出现广泛的脑室和蛛网膜下腔扩张。见于正常老年人,也可见于许多病理情况,如 Alzheimer 病、多发性硬化症、Parkinson 病、脑缺氧、中毒等。
局限性脑萎缩
因脑实质容积缩小,局部脑室、脑池扩大,脑沟增宽。见于许多病理情况,如外伤、感染、梗死、大脑半球发育不全等。
临床表现:部分患者早期可发生记忆力下降,继而出现定向障碍,说话不流利,最后发展为痴呆。
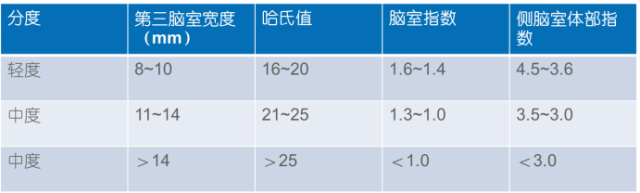 大脑萎缩的CT分级
CT与MRI表现:
(1)弥漫性脑萎缩
①脑皮质型脑萎缩以脑沟、脑池增宽(扩大)为主,脑室扩大较轻或正常;
②脑白质型脑萎缩以脑室扩大为主,脑沟脑池增宽较轻或正常;
③混合性弥漫性脑萎缩,灰质与白质均受累,显示脑沟、脑池及脑室均扩大。
(2)局限性脑萎缩
局限性脑沟、脑池增宽。
脑室扩大产生负占位效应;其范围可只限于几个脑回,也可以是一个叶或一侧半球,后者为单侧脑室扩大,中线结构向脑萎缩侧移位。
判断有无脑萎缩,往临床工作中一般多采用目测法,即:
①将脑沟、脑池及脑室的大小与正常同龄人对照,若有明显增宽则为脑萎缩;
②脑沟宽度>5mm可提示脑萎缩;
③侧脑室额角、枕角、颞角变圆钝,则提示相应脑叶萎缩,但应注意生理变异存在的可能性。
大脑萎缩的CT分级
CT与MRI表现:
(1)弥漫性脑萎缩
①脑皮质型脑萎缩以脑沟、脑池增宽(扩大)为主,脑室扩大较轻或正常;
②脑白质型脑萎缩以脑室扩大为主,脑沟脑池增宽较轻或正常;
③混合性弥漫性脑萎缩,灰质与白质均受累,显示脑沟、脑池及脑室均扩大。
(2)局限性脑萎缩
局限性脑沟、脑池增宽。
脑室扩大产生负占位效应;其范围可只限于几个脑回,也可以是一个叶或一侧半球,后者为单侧脑室扩大,中线结构向脑萎缩侧移位。
判断有无脑萎缩,往临床工作中一般多采用目测法,即:
①将脑沟、脑池及脑室的大小与正常同龄人对照,若有明显增宽则为脑萎缩;
②脑沟宽度>5mm可提示脑萎缩;
③侧脑室额角、枕角、颞角变圆钝,则提示相应脑叶萎缩,但应注意生理变异存在的可能性。
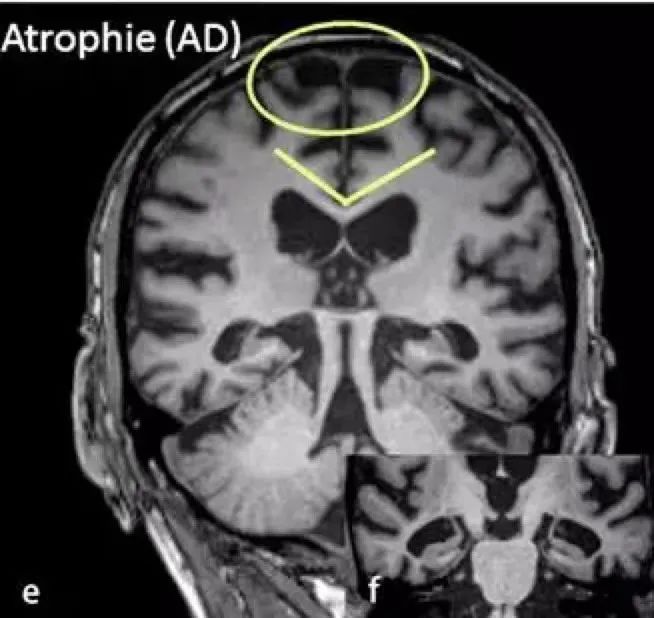 单纯性脑萎缩诊断要点:
①脑实质内无异常低密度区,而脑积水在脑室周围可出现间质性水肿的低密度区;
②脑萎缩时脑室形态改变不明显,冠状位重建时,左右侧脑室顶部夹角变大(>140°),脑积水时脑室向四周扩大,左右侧脑室额角呈球形,而侧脑室顶部夹角缩小(<120°);
③第三脑室扩大,脑积水比脑萎缩明显,可呈球形;
④脑萎缩时脑沟、脑池往往增宽,且以脑组织丰富处(额颞叶)较为明显,而脑积水时则脑沟变浅或消失,脑池不宽。
单纯性脑萎缩诊断要点:
①脑实质内无异常低密度区,而脑积水在脑室周围可出现间质性水肿的低密度区;
②脑萎缩时脑室形态改变不明显,冠状位重建时,左右侧脑室顶部夹角变大(>140°),脑积水时脑室向四周扩大,左右侧脑室额角呈球形,而侧脑室顶部夹角缩小(<120°);
③第三脑室扩大,脑积水比脑萎缩明显,可呈球形;
④脑萎缩时脑沟、脑池往往增宽,且以脑组织丰富处(额颞叶)较为明显,而脑积水时则脑沟变浅或消失,脑池不宽。
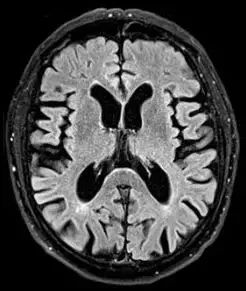 硬膜下积液
硬膜下积液(subdural fluid accumulation)又称硬膜下水瘤,多是外伤后硬膜下腔出现的脑脊液积聚。硬膜下积液占颅脑外伤的0.5%~1%,常发生于一侧或两侧额颞部,以双侧额部为多见。硬膜下积液可以分为急性和慢性,一般急性少见,在数小时内形成,慢性者可有包膜。多见于老年人及婴幼儿。临床表现为神经功能障碍、颅内压增高、局灶神经症状等。
硬膜下积液
硬膜下积液(subdural fluid accumulation)又称硬膜下水瘤,多是外伤后硬膜下腔出现的脑脊液积聚。硬膜下积液占颅脑外伤的0.5%~1%,常发生于一侧或两侧额颞部,以双侧额部为多见。硬膜下积液可以分为急性和慢性,一般急性少见,在数小时内形成,慢性者可有包膜。多见于老年人及婴幼儿。临床表现为神经功能障碍、颅内压增高、局灶神经症状等。
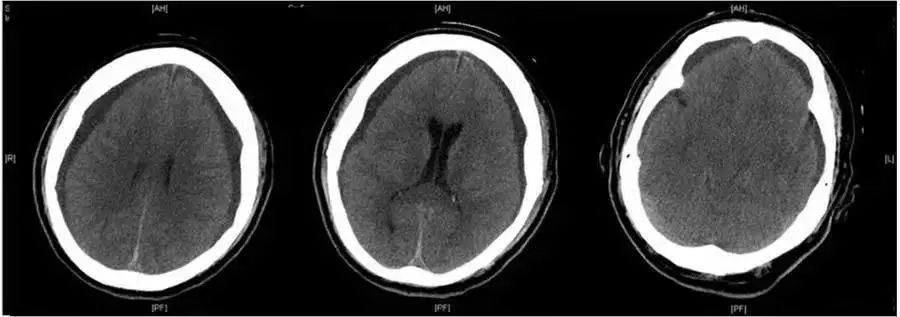 病因:多见于外伤后,也可发生于v-p术后、开颅术后、脑膜炎后。又称硬膜下积液。其形成的原因目前多数认为与外伤引起蛛网膜撕裂,形成活瓣,使脑脊液进入硬膜下腔不能回流有关;亦可因硬膜下血肿吸收后形成。水瘤内液体为水样,呈淡黄色或淡红色,蛋白含量较脑脊液高。当积液量渐增加,占位效应明显时,可出现偏瘫失语,局灶性癫痫等脑局灶性症状,也可出现定向力差,嗜睡、躁动、精神障碍。外伤性硬膜下积液按其时间分型可分为急性期、亚急性期和慢性期,急性期及亚急性期相对少见,慢性期相对较多见。
CT表现:CT可直接显示硬膜下积液,多发生于一侧或两测额颞骨内板下。50%在双额区,长深入纵裂前部呈M形,表现为颅骨内板下方与脑表面之间的新月形低密度区,其密度略高于或等于脑脊液密度,邻近脑回轻度受压,周围无脑水肿。
病因:多见于外伤后,也可发生于v-p术后、开颅术后、脑膜炎后。又称硬膜下积液。其形成的原因目前多数认为与外伤引起蛛网膜撕裂,形成活瓣,使脑脊液进入硬膜下腔不能回流有关;亦可因硬膜下血肿吸收后形成。水瘤内液体为水样,呈淡黄色或淡红色,蛋白含量较脑脊液高。当积液量渐增加,占位效应明显时,可出现偏瘫失语,局灶性癫痫等脑局灶性症状,也可出现定向力差,嗜睡、躁动、精神障碍。外伤性硬膜下积液按其时间分型可分为急性期、亚急性期和慢性期,急性期及亚急性期相对少见,慢性期相对较多见。
CT表现:CT可直接显示硬膜下积液,多发生于一侧或两测额颞骨内板下。50%在双额区,长深入纵裂前部呈M形,表现为颅骨内板下方与脑表面之间的新月形低密度区,其密度略高于或等于脑脊液密度,邻近脑回轻度受压,周围无脑水肿。
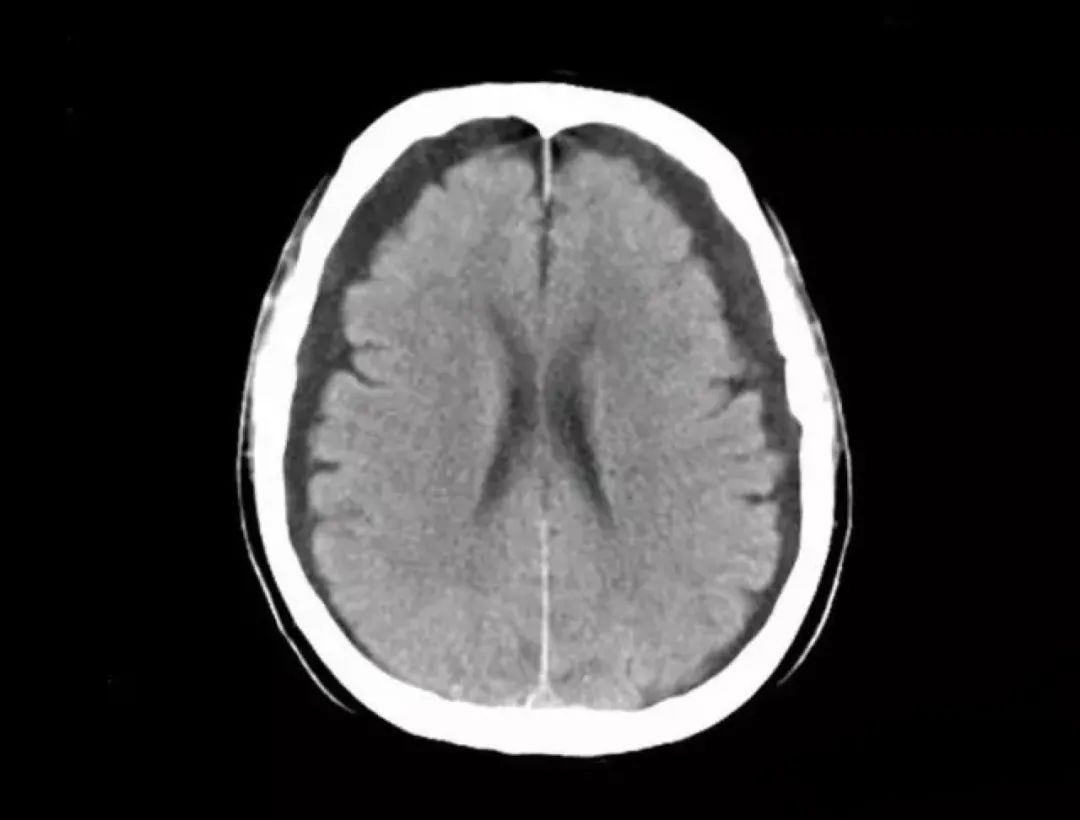 硬膜下积液 两侧大脑半球颅骨内板下方新月形脑脊液样密度区,中线结构无移位
硬膜下积液 两侧大脑半球颅骨内板下方新月形脑脊液样密度区,中线结构无移位
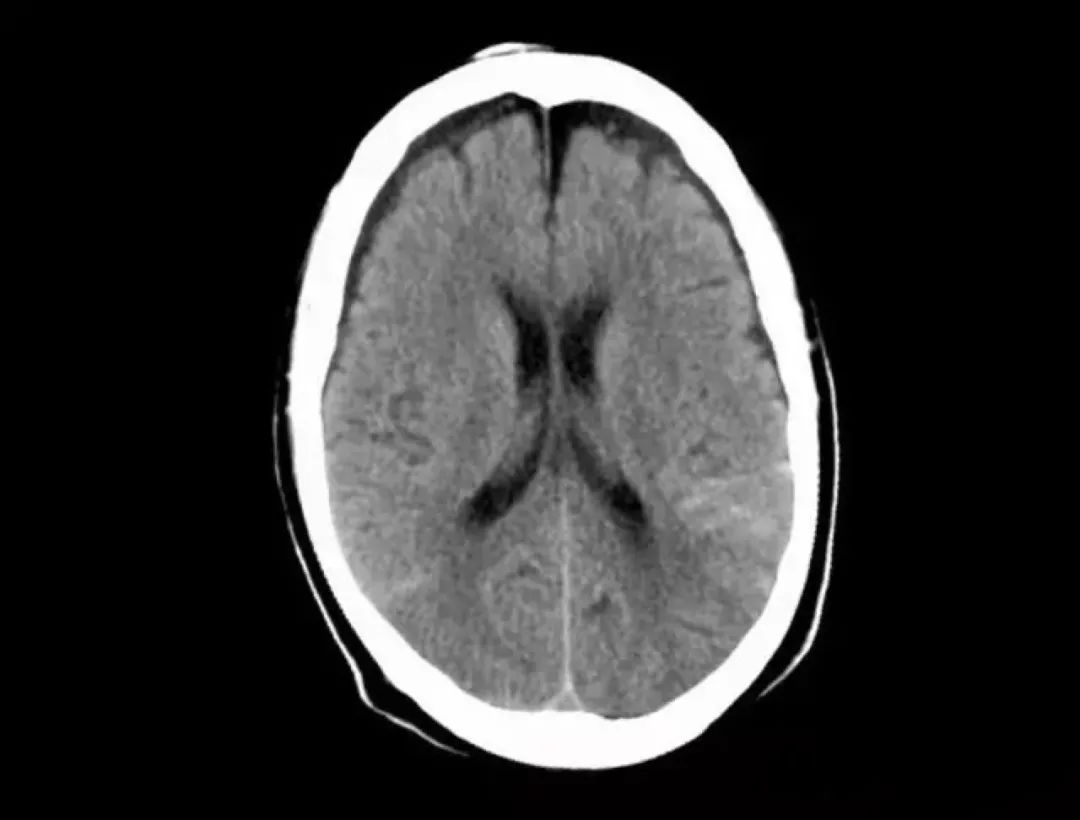 硬膜下积液 两侧额顶部颅骨内板下方新月形脑脊液样密度区,并向纵裂前部延伸
MRI表现:为颅板下方新月形脑脊液样信号区。部分病例在T1WI上可呈高信号,这可能与积液内蛋白含量高有关。
临床表现:可分为急性与慢性。表现为颅高压和占位。急性可钻孔引流,慢性可行钻孔引流或开颅骨瓣成形包膜切除术。少数可自行吸收。
诊断要点:
1. 好发于双侧或单侧额、颞区,呈内板下方与脑实质之间新月形或条状水样密度影,累及额部者可伸入纵裂前部的大脑镰旁,无或有轻微占位效应。
2.50%呈双侧性,但两侧可不对称。
3.随访变化,积液逐渐吸收,但也可增多及转变为硬膜下血肿,呈混杂或高密度。
4.部分硬膜下血肿内混有脑脊液,密度较低,可形似硬膜下积液。
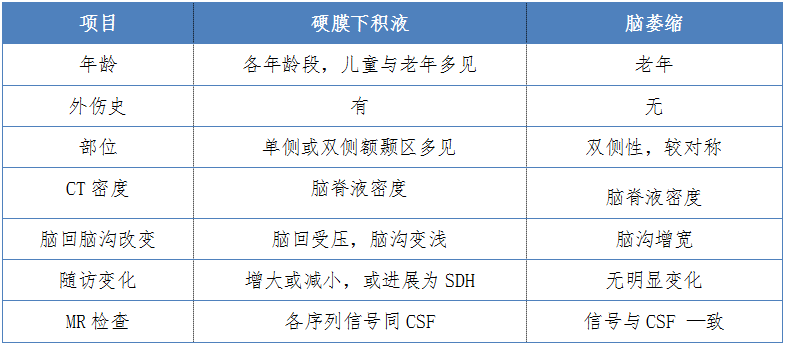
硬膜下积液与脑萎缩鉴别要点
硬膜下积液 两侧额顶部颅骨内板下方新月形脑脊液样密度区,并向纵裂前部延伸
MRI表现:为颅板下方新月形脑脊液样信号区。部分病例在T1WI上可呈高信号,这可能与积液内蛋白含量高有关。
临床表现:可分为急性与慢性。表现为颅高压和占位。急性可钻孔引流,慢性可行钻孔引流或开颅骨瓣成形包膜切除术。少数可自行吸收。
诊断要点:
1. 好发于双侧或单侧额、颞区,呈内板下方与脑实质之间新月形或条状水样密度影,累及额部者可伸入纵裂前部的大脑镰旁,无或有轻微占位效应。
2.50%呈双侧性,但两侧可不对称。
3.随访变化,积液逐渐吸收,但也可增多及转变为硬膜下血肿,呈混杂或高密度。
4.部分硬膜下血肿内混有脑脊液,密度较低,可形似硬膜下积液。
硬膜下积液与脑萎缩鉴别要点
 在脑萎缩的情况下,患者的脑室会出现代偿性扩张,脑沟和基底池开放,双侧凸面脑脊液空间增加。而硬膜下积液患者则表现为脑室和基底池消失,并且由于硬膜下积液的压迫作用和脑脊液负压问题,脑沟也变浅消失。并且大多数硬膜下积液常有外伤史,可伴有智力,行为障碍,以及脑受压症状等。
另外,还有一个区分脑萎缩和硬膜下积液的有用征象,即皮质静脉征。如果在脑脊液的积液中看到了皮质静脉,特别是注射造影剂时,则诊断更倾向于脑萎缩而非硬膜下积液。
外伤性硬膜下积液的患者,原发性脑损伤多数较轻,若诊断明确,处理及时合理,预后较好;若脑实质原发性损伤严重,则预后较差。一般情况下,外伤性硬膜下积液的转归大致分为以下三种:硬膜下积液吸收;硬膜下积液增多;演变为慢性硬膜下血肿。
如症状不明显,硬膜下积液一般采取保守治疗,因为老年人颅内代偿空间较大,对于积液量大(>100ml,或厚度>1.5cm),产生明显脑受压症状者,可手术。保守治疗方法为:早期卧床,卧床后床头不要抬高;限制脱水剂;适度补液;使用尼莫地平等钙离子拮抗剂缓解脑血管痉挛;改善微循环,促使积液吸收;高压氧治疗。
在临床上常见大于50岁外伤后出现硬膜下积液,常为双侧。诊断上,首先看有无颅压增高表现,不易鉴别时,可应用甘露醇实验性诊断。积液多在额叶,看脑室额角是否受压。治疗上,少量积液不需处理,量大者可动态观察症状及CT,进行性加重时,可钻孔引流,否则保守治疗。
我们应对急诊影像结果进行充分解读,以改善诊断的准确性,影像学上的一些征象是有助于鉴别硬膜下积液和脑萎缩。
参考文献:
[1]赵相胜. 正常国人脑室系统容量的CT测量[D].暨南大学,2004.
[2]李敏,胡振民.成人侧脑室容量和线性指标的CT测量[J]. 南通医学院学报,1995,(01):108-110.
[3]Bartoli A, Soleman J, Berger A, et al. Treatment Options for Hydrocephalus Following Foramen Magnum Decompression for Chiari I Malformation: A Multicenter Study. Neurosurgery. 2019.
[4] Li Y L, Tsang C S. An overlooked cause of subdural effusions[J]. BMJ case reports, 2017, 2017: bcr-2017-221098.
在脑萎缩的情况下,患者的脑室会出现代偿性扩张,脑沟和基底池开放,双侧凸面脑脊液空间增加。而硬膜下积液患者则表现为脑室和基底池消失,并且由于硬膜下积液的压迫作用和脑脊液负压问题,脑沟也变浅消失。并且大多数硬膜下积液常有外伤史,可伴有智力,行为障碍,以及脑受压症状等。
另外,还有一个区分脑萎缩和硬膜下积液的有用征象,即皮质静脉征。如果在脑脊液的积液中看到了皮质静脉,特别是注射造影剂时,则诊断更倾向于脑萎缩而非硬膜下积液。
外伤性硬膜下积液的患者,原发性脑损伤多数较轻,若诊断明确,处理及时合理,预后较好;若脑实质原发性损伤严重,则预后较差。一般情况下,外伤性硬膜下积液的转归大致分为以下三种:硬膜下积液吸收;硬膜下积液增多;演变为慢性硬膜下血肿。
如症状不明显,硬膜下积液一般采取保守治疗,因为老年人颅内代偿空间较大,对于积液量大(>100ml,或厚度>1.5cm),产生明显脑受压症状者,可手术。保守治疗方法为:早期卧床,卧床后床头不要抬高;限制脱水剂;适度补液;使用尼莫地平等钙离子拮抗剂缓解脑血管痉挛;改善微循环,促使积液吸收;高压氧治疗。
在临床上常见大于50岁外伤后出现硬膜下积液,常为双侧。诊断上,首先看有无颅压增高表现,不易鉴别时,可应用甘露醇实验性诊断。积液多在额叶,看脑室额角是否受压。治疗上,少量积液不需处理,量大者可动态观察症状及CT,进行性加重时,可钻孔引流,否则保守治疗。
我们应对急诊影像结果进行充分解读,以改善诊断的准确性,影像学上的一些征象是有助于鉴别硬膜下积液和脑萎缩。
参考文献:
[1]赵相胜. 正常国人脑室系统容量的CT测量[D].暨南大学,2004.
[2]李敏,胡振民.成人侧脑室容量和线性指标的CT测量[J]. 南通医学院学报,1995,(01):108-110.
[3]Bartoli A, Soleman J, Berger A, et al. Treatment Options for Hydrocephalus Following Foramen Magnum Decompression for Chiari I Malformation: A Multicenter Study. Neurosurgery. 2019.
[4] Li Y L, Tsang C S. An overlooked cause of subdural effusions[J]. BMJ case reports, 2017, 2017: bcr-2017-221098.


