肝素类药物抗凝,为什么要监测抗Xa?
时间:2021-12-14 18:01:56 热度:37.1℃ 作者:网络
目前临床上监测肝素用量的指标有如下几种,笔者做了一个总结如下表。
 目前临床上,活化部分凝血活酶时间(APTT)是监测普通肝素的常用指标,但其检测结果受多因素影响。尤其是当患者体内存在狼疮抗凝物、凝血因子抑制物、凝血因子缺乏时,通常APTT都是延长的。一些普通的外在生物因素也可能影响检测结果,例如,女性生理周期期间APTT测试可能在早晚测试时错误的升高或降低,老年患者结果偏高等,需进一步做纠正实验来判别原因。即APTT延长的常见原因包括狼疮抗凝物(LAC)、先天(血友病)或获得性(肝病、华法林、DIC)因子缺乏等,而APTT缩短的常见原因包括炎症(导致高水平VIII因子、纤维蛋白原)、妊娠、肾病等。此外,使用低分子肝素治疗(LMWH)时,APTT延长不明显,因此在这些情况下应考虑使用抗Xa(Anti-Xa)来监测临床疗效。抗Xa因子活性监测较APTT具有更好的实验室间相关性,检测结果能可靠的反映体内普通肝素或低分子肝素的含量。
目前临床上,活化部分凝血活酶时间(APTT)是监测普通肝素的常用指标,但其检测结果受多因素影响。尤其是当患者体内存在狼疮抗凝物、凝血因子抑制物、凝血因子缺乏时,通常APTT都是延长的。一些普通的外在生物因素也可能影响检测结果,例如,女性生理周期期间APTT测试可能在早晚测试时错误的升高或降低,老年患者结果偏高等,需进一步做纠正实验来判别原因。即APTT延长的常见原因包括狼疮抗凝物(LAC)、先天(血友病)或获得性(肝病、华法林、DIC)因子缺乏等,而APTT缩短的常见原因包括炎症(导致高水平VIII因子、纤维蛋白原)、妊娠、肾病等。此外,使用低分子肝素治疗(LMWH)时,APTT延长不明显,因此在这些情况下应考虑使用抗Xa(Anti-Xa)来监测临床疗效。抗Xa因子活性监测较APTT具有更好的实验室间相关性,检测结果能可靠的反映体内普通肝素或低分子肝素的含量。
抗Xa活性监测
近年来,新型口服抗凝药物(NOAC),直接Xa因子抑制剂利伐沙班与阿哌沙班相继面世。由于其难以预测的药代动力学特征,临床在特定情况下也需要对其监测,以更快达到抗凝治疗的目标,满足更长的质量范围,从而降低出血风险和血栓复发的几率。对临床各科室出血性疾病、血栓性疾病的预防、诊断、治疗及预后评估,颇具指导意义。通过抗Xa活性实性试验检测,可以真实地体现病人体内抗凝效果。
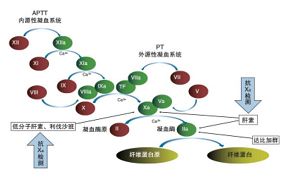 抗Xa活性测定,可针对临床上广泛用于预防和治疗血栓性疾病的抗凝药物——普通肝素和低分子肝素的药效进行监测,充分发挥药物抗凝效果,同时避免出血问题。较传统的ACT和APTT法,抗Xa活性测定方法学更为特异,检测结果稳定,剂量响应曲线平滑,对临床用药有指导意义。
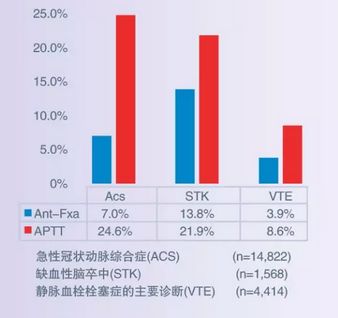
2014年,德克萨斯大学医学部和北卡罗来纳大学对2009年一月至2013年十二月MedAssets卫生系统数据库中涉及全美43个州,400多家医院的20804名患者进行分析发现:使用抗Xa活性监测肝素治疗的患者和使用APTT监测肝素治疗的患者相比,由于各类临床并发症而发生临床输血的概率更低。
ACS降低17.5%(P<0.0001)
STK降低8.2%(P<0.0001)
VTE降低4.7%(P<0.0001)
使用Xa活性监测肝素治疗的患者,临床并发症更少,患者安全性更高。
抗Xa活性测定,可针对临床上广泛用于预防和治疗血栓性疾病的抗凝药物——普通肝素和低分子肝素的药效进行监测,充分发挥药物抗凝效果,同时避免出血问题。较传统的ACT和APTT法,抗Xa活性测定方法学更为特异,检测结果稳定,剂量响应曲线平滑,对临床用药有指导意义。
2014年,德克萨斯大学医学部和北卡罗来纳大学对2009年一月至2013年十二月MedAssets卫生系统数据库中涉及全美43个州,400多家医院的20804名患者进行分析发现:使用抗Xa活性监测肝素治疗的患者和使用APTT监测肝素治疗的患者相比,由于各类临床并发症而发生临床输血的概率更低。
ACS降低17.5%(P<0.0001)
STK降低8.2%(P<0.0001)
VTE降低4.7%(P<0.0001)
使用Xa活性监测肝素治疗的患者,临床并发症更少,患者安全性更高。
抗Xa活性测定原理
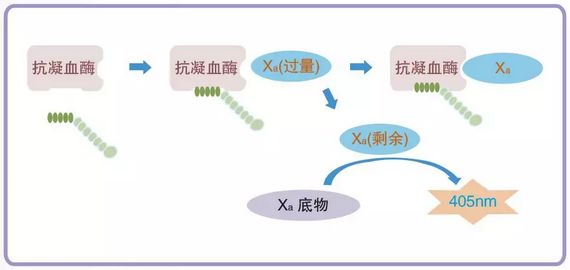 标本中的肝素与抗凝酶(AT)结合形成复合物,抑制剂试剂盒中过量添加的Xa因子。测量剩余Xa因子的活性,这一剩余活性结果与标本中药物有效浓度成反比,以此计算药物实际抗凝效果,并以抗Xa单位表达。
标本中的肝素与抗凝酶(AT)结合形成复合物,抑制剂试剂盒中过量添加的Xa因子。测量剩余Xa因子的活性,这一剩余活性结果与标本中药物有效浓度成反比,以此计算药物实际抗凝效果,并以抗Xa单位表达。
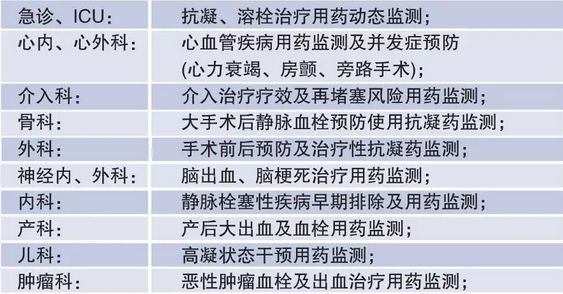
可应用抗Xa活性监测的临床科室
抗Xa活性监测的临床意义
1、便于药物剂量调整,使患者更快地进入治疗范围,更准确的实现抗凝治疗目标;
2、防止用药不足,降低静脉血栓的发生概率;
3、防止用药过量,降低出血风险;
4、围手术期准备,降低围手术期出血及血栓并发症;
5、理论上,肝素每次给药都应该监测效能至达到治疗剂量;
6、其他抗Xa药物,在特殊人群中威胁生命的情况下,也需要监测。(如:患者体重过高或过低、肾功能不全、婴幼儿、儿童、孕妇、高龄、出血倾向、癌症、应用激素、非甾体抗炎药物等)
抗Xa活性监测肝素类药物,采样时间选择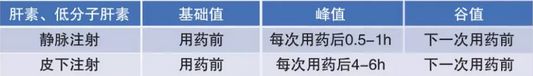 国外文献对抗Xa活性监测肝素类药物的推荐治疗窗
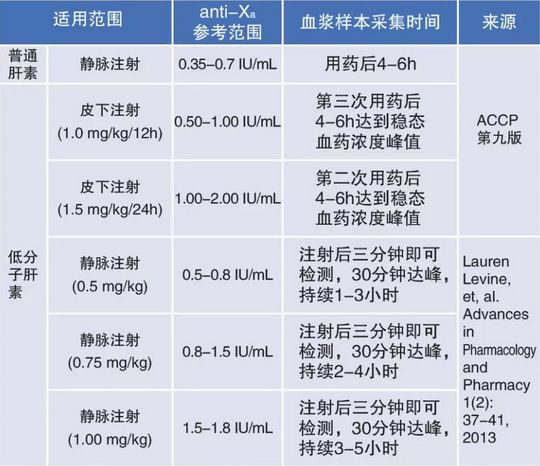
国外文献对抗Xa活性监测肝素类药物的推荐治疗窗
抗Xa活性监测的临床应用
对于每日两次皮下注射低分子肝素作纠正治疗的患者,血浆药物抗Xa测定活性,推荐控制在0.5-1.0 IU/ml治疗范围。特殊人群用药,抗Xa测定活性超出治疗窗时,可以通过预设方案进行用药剂量调整。

不同时间段抗Xa活性检测的意义
用药前检测——检查患者是否使用、误用过Xa抑制类抗凝药物,防止用药过量;
给药后4-6h检测——检查患者用药峰值是否落在治疗窗内,确保患者个体化用药安全;
下次给药前检测——检查患者用药谷值是否落在治疗窗内,确保用药仍产生抗凝效果。
(对于正常患者,每日两次皮下注射低分子肝素,第三次用药后4-6小时达到稳态血药浓度峰值) 特殊人群应用低分子肝素,抗Xa活性监测指导用药剂量调整方案案例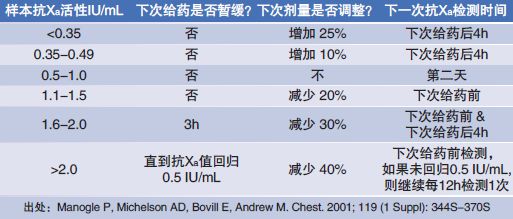 建议不同医院根据实际情况设计自己的用药调整方案
建议不同医院根据实际情况设计自己的用药调整方案
首选抗Xa因子监测的情况

国内外指南推荐
1、BJH英国《肝素使用与监测指南》推荐:
1)Anti-Xa可以进行低分子肝素和普通肝素的监测;
2)特殊人群用药必须监测(小儿、孕妇、老年人、体重较大、肾功能不全);
3)对于急慢性动脉缺血、血管重建术等肝素应该维持在治疗剂量。
2、欧洲《ESC指南》推荐:
1)Anti-Xa水平低于0.5 IU/ml是0.5-1.2 IU/ml患者死亡率的三倍;
2)Anti-Xa水平是30天死亡率的独立预测因素;
3)>0.5 IU/ml的Anti-Xa水平发生心血管事件的概率会更小。
3、美国《ACCP第九版》推荐:
1)普通肝素治疗深静脉血栓的范围应该是0.35-0.7 IU/ml;
2)低分子肝素治疗深静脉血栓的范围为0.5-1 IU/ml(bid)、1-2 IU/ml(qd);
3)低分子肝素小儿皮下注射范围为0.5-1 IU/ml。
4、欧洲《ELSO抗凝指南》推荐:
1)APTT与ACT不同仪器不同试剂差异巨大
2)ACT与APTT所受影响因素类似
3)Anti-Xa的影响因素非常少
4)推荐在监测Anti-Xa的同时监测AT
5、中国《依诺肝素在急诊冠状动脉综合征抗凝治疗的中国专家共识》推荐:
抗Xa活性在0.5U/ml是低分子肝素作为辅助抗凝治疗的有效范围,缺血/血栓及出血事件的发生率较低。
6、美国创伤危重症学会创伤ICU深静脉血栓预防策略2021年专家共识:
抗Xa因子是评估肝素或低分子肝素对Xa因子抑制程度的检测,建议在第三次依诺肝素后4小时进行抗Xa测试。预防性抗凝治疗Xa因子水平维持在0.2–0.4 IU/mL,治疗性抗凝>0.5 IU/mL。如果抗凝Xa因子水平过低,因增加依诺肝素10mg剂量后4小时再次进行抗Xa测试。推荐依诺肝素剂量不大于60mg两次/天;如果在加大低分子肝素剂量后抗凝Xa因子水平仍然过低,需要考虑肝素抵抗或抗凝血酶-III缺乏;隐匿性静脉血栓栓塞伴高血凝块负荷或其他可能因素应该进一步被调查。一项研究证实抗Xa因子监测下的VTE抗凝治疗可以降低VTE发生率,并且有50%患者是没有达到预期抗凝效果的。在监测下的药物抗凝也可以减少出血风险;另外由于低分子肝素通过肾脏代谢,我们也应该关注肾功能(肌酐清除率)。


