当麻醉小白遇上胸科手术,唯有相“爱”相“杀”
时间:2019-11-12 09:27:07 热度:37.1℃ 作者:网络

文 | 周玲 刘颖 深圳市人民医院
本人作为一名规培医师,轮转胸科麻醉三个月期间,感觉收获颇多,以下为个人的一些心得体会以及查找相关资料综合整理而成,可能仅对我们这些刚刚涉足麻醉领域的医生有参考价值。如有不当之处或者有更好的经验,欢迎各位老师指正以及探讨交流。
近年来胸科手术越来越微创化,从以前的常规开胸到现在胸腔镜技术的广泛普及,外科医生的水平也越来越高。但胸科手术毕竟是在胸腔及纵膈内进行操作,对心脏、肺、大血管及自主神经干扰较大,存在循环剧烈波动、低氧血症、大出血、心律失常甚至是心搏骤停等风险。
手术应激所致的全身炎症反应、单肺通气本身的非生理性、手术操作对肺的机械性损伤、围术期液体管理不当等均可导致肺损伤,所以胸科手术对麻醉医生的要求相对而言还是比较高的。肺隔离技术、单肺通气管理、保护性肺通气策略及维持血流动力学稳定等等,都是我们必须掌握的基本技能。
对于医生而言,解剖是基础,麻醉医生管理气道,对气道的解剖也要了如指掌,这是我们实施肺隔离的基础。
隆突的粘膜下有丰富的迷走神经末梢支配,极为敏感,遇吸痰管或支气管导管刺激易导致剧咳、支气管痉挛,或迷走心脏反射引起血压下降、心动过缓甚至心搏骤停,只有深麻醉或完善的粘膜表面麻醉才能使隆突反射消失,所以双腔气管插管时麻醉深度一定要足够。
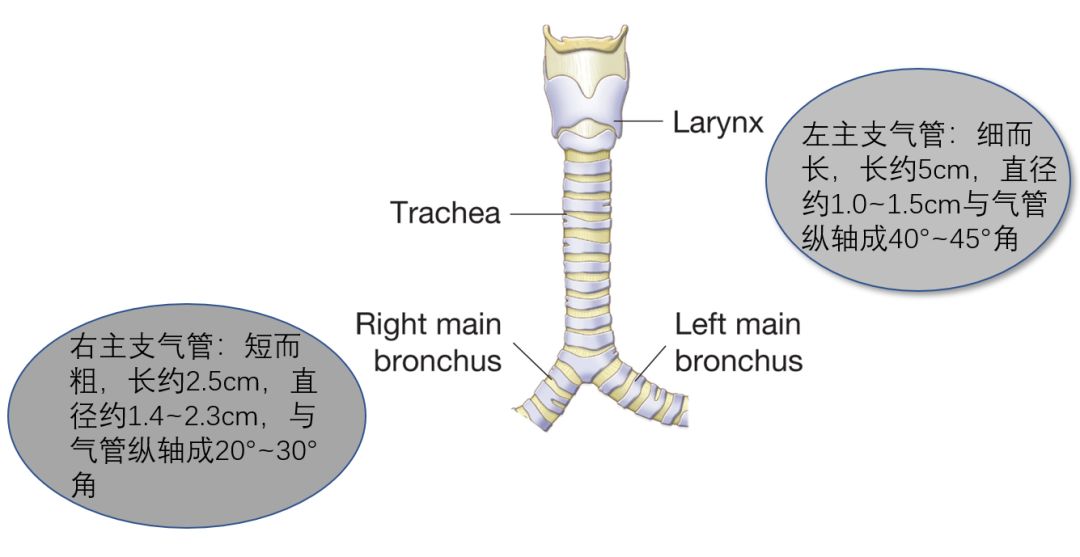
成人气管长(从环状软骨下缘到胸骨角位置)10~14cm,平均10.5cm,内腔横径约1.6cm;上端平第7颈椎上缘与喉相连,向下相当第4~5胸椎体交界处,分为左右支气管。
左右支气管之间的夹角为60~80°,左支气管较细长,平均长约5.0厘米,内腔横径约为1.1cm。右支气管较粗短,平均长约2.5厘米,内腔横径约为1.5cm。
门齿距离会厌11~12.5cm,会厌到环状软骨下缘约4~6cm,环状软骨距隆突的距离即为气管长,门齿到气管隆突的距离男性一般为26~28cm,女性为24~26cm。
我们在选择双腔管导管型号,双腔管插入术侧支气管需要调整双腔管插入的深度时以及单腔管加封堵器时判断气管导管需要插入的深度时,这些解剖和数据就是理论支持,我们或许在临床上知道该怎么做,但还要做到知其然,更知其所以然。
双腔支气管的型号该如何选择呢,双腔支气管导管横截面积呈卵圆形,不宜以直径反应其规格,它的规格是以其周长与相同周长的单腔管的尺寸表示,以Frenchsize,即F表示。
F26[相当内径(ID)=4.0mm];
F28[相当内径(ID)=4.5mm];
F35[相当内径(ID)=5.0mm];
F37[相当内径(ID)=5.5mm];
F39[相当内径(ID)=6.0mm];
F41[相当内径(ID)=6.5mm]。
表1 依据性别和体重推荐的DLT尺寸

上海交通大学附属胸科医院2万余例双腔支气管导管的应用经验是:男性选用37F,女性选用35F多可满足肺隔离要求,且便于插入,减少插管并发症。
当然,最准确也最万无一失选择双腔管型号的办法是,在术前访视的前一天,找出患者的胸部CT,实现了联网的医院,可以在电脑上看CT,可以很方便的找到右上肺支气管的开口,明确它的开口是在隆突以下还是在主气道,也可以很准确的测量出气管直径,判断气管的粗细,根据你得到的数据选择相对应的双腔管。
欧阳葆怡等人曾根据测量2412例患者胸部X线后前位平片锁骨胸骨端水平气管内径(mm)来选择双腔支气管导管型号,结果是:
- 当气管内径测量值≥19mm时选择41Fr或45Fr DLT
- ≥17mm时选择39Fr、
- ≥15mm时选择37Fr、
- ≥13mm时选择35Fr、
- ≥11mm时选择30Fr、
- 9~11mm时选择28Fr比较合适。
- 当气管内径测量值≤17mm时难以顺利置入45Fr或41Fr DLT,≤15mm时难以置入39Fr,
- ≤13mm时难以置入37Fr,
- ≤11mm时难以置入35Fr,
- ≤9mm时难以置入30Fr。
按照此规律,插管成功率超过90%。
插入的深度:一般身高170cm的成人患者导管尖端距门齿29cm,身高每增减10cm,插管深度增减1cm。
另有关于插入深度的经验公式:Depth≈12.5+Heigh(cm)/10。
理想的双腔支气管插管,需满足以下三个条件:
- 双腔支气管导管能顺利插入,管腔能正确到达目标支气管。
- 主气管套囊内注气2~6ml后套囊内压力<25cmH2O,正压通气时气道峰压达30cmH2O时无漏气现象。
- 支气管套囊内注气1~3ml后套囊内压力<20cmH2O,正压通气时气道峰压达30cmH2O时两肺隔离良好。
双腔管选好了,会事半功倍,既可以避免双腔管相对过细导致的气道压高以及术中漏气的可能,也可以避免双腔管相对过粗对病人造成损伤以及器材的浪费。
双腔管插进去后,我们需要判断有无到达目标支气管,通常因为右支气管更“陡”,而更容易进入右侧。插完管后可采取听诊法和纤支镜对位两种办法来判断隔离效果。
听诊法三部曲:
- 确定在气管内;
- 确认目标支气管内插管;
- 确认肺隔离效果。
优点:快速诊断效果,如果通气效果好、单肺通气时气道峰压低于20cmH2O,呼出气CO2波形无气道梗阻表现,基本可确定导管位置良好。
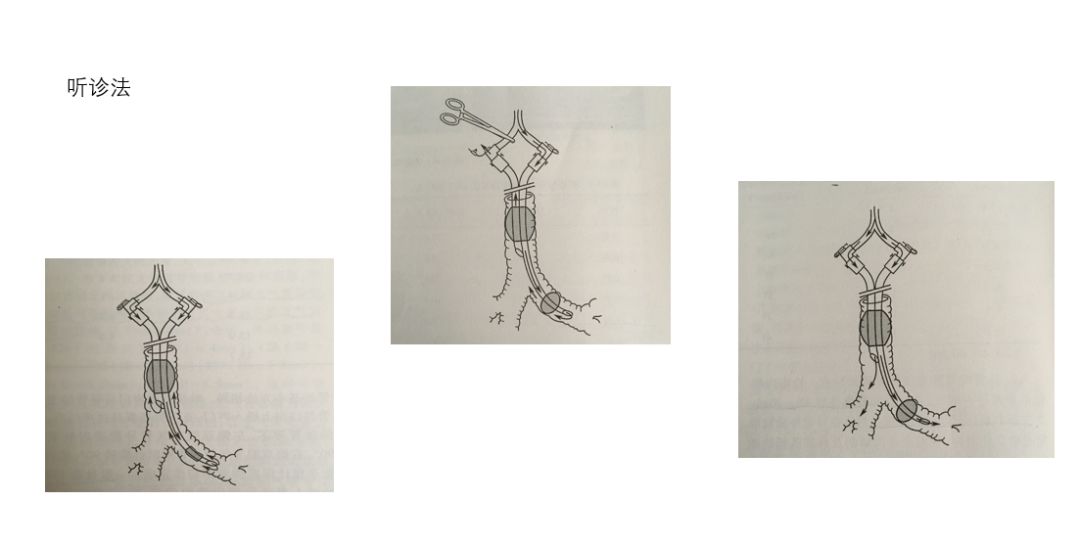

个人喜欢的也觉得比较方便快捷的办法就是先将螺纹管接到蓝色支气管一侧,将APL阀门调至20-30,手控呼吸球囊,如果目标侧胸廓起伏说明导管不但是在气管内,还是在目标支气管内。
捏球囊的时候其实就可以根据气道压以及手上的感觉大致判断是否插入过深,再听诊双肺,最后用纤支镜来验证自己对听诊法掌握的如何。
个人感觉先进的东西固然是好的,我们也必须掌握,但掌握一些传统的经典的知识也是很有必要的,我们也不能完全摒弃,这对很多紧急突发状况还是有帮助的。
肺隔离好了,手术做起来顺畅,我们麻醉也相对轻松,不用老是来回不停的调管吸残气。
术中吸入氧浓度可设置在30~40%,特殊情况下可增加至不超过80%,当然如果病人连血氧饱和度都维持不住,还是可以用纯氧,这不是一个绝对的命题。
吸收性肺不张与小潮气量和吸入氧浓度直接相关,所以利用这一点,在插完管之后尚未开胸之前,其实可以纯氧双肺通气,加快肺萎陷。
而在术中阶段,避免出现术后肺不张,可在维持血氧饱和度的情况下尽量使用较小的氧浓度。同时采用肺通气保护策略,即低潮气量(6-8ml/kg)、高PEEP(5cmH2O)、间断的肺复张策略,对患者还是很有意义的。
麻醉的管理很考验一位麻醉医师的能力,在术中其实还是有很多的东西需要注意,比如预防缺血再灌注损伤,比如血流动力学的维持,比如医生的每一步操作我们能做些什么需要关注什么,有很多的考量,我们年轻医生需要很多的时间去成长,这其中包括自己不断的看书查找资料,还有自己的经验以及跟别人的沟通交流所学习到的。
年轻医生面对胸科麻醉,需要抱着一颗相爱相杀的心,虽然她很磨人,但要多些耐心和时间让自己成长,克服面对她的害怕,多些在实力支撑下的自信淡定和从容。
首图|CCO图库
声明
本微信公众号所刊载原创或转载内容不代表新青年麻醉论坛观点或立场。文中所涉及药物使用、疾病诊疗等内容仅供参考。
在看点这里


