Radiology:组织病理学和前列腺MRI的相关性评估
时间:2023-09-17 17:04:44 热度:37.1℃ 作者:网络
在前列腺中,MRI信号是由具有微观结构意义的生物过程产生的。例如,MRI可见的临床意义上的癌症(csCa)与细胞增多和管腔密度降低有关,而假阳性的发现是由如炎症等非恶性微环境扰动的副产品。对于事先没有进行活检和前列腺特异性抗原(PSA)水平升高的男性来说,定量了解区域病理变化和MRI阳性之间的关系是区分真阳性和假阳性结果的前提,并可减少不必要的MRI指导下活检。不幸的是,由于全面捕捉未受干扰的前列腺中所有可能的MRI表型特别困难,许多研究都受到选择、频谱或抽样偏见的困扰。

近日,发表在Radiology杂志的一项研究评估了Gleason等级、最大癌芯长度(MCCL)、炎症、前列腺上皮内瘤变(PIN)或Barzell区内的不典型增生影响MRI图像显示的能力及价值,为临床进行准确的前列腺癌诊断及风险评估提供了参考依据。
本项研究为前列腺MRI成像研究(PROMIS;2012年5月至2015年11月)的二级分析,对接受多参数MRI检查后进行联合活检的连续参与者进行了评估,其中包括了5毫米经会阴测绘(TPM)。TPM的病理结果在整个前列腺水平和每个前列腺的20个Barzell区都有报告。由一个对病理结果保密的专家小组审查了MRI扫描,并评估了哪些Barzell区跨越了Likert评分3-5的病变。使用广义线性混合效应模型评估Gleason等级和MCCL与分区MRI结果(可见与不可见)的关系,每个参与者的随机截距。炎症、PIN和非典型增生也同样在TPM结果阴性的男性中进行评估。
共有161名男性(中位年龄,62岁[IQR,11岁])被纳入评估,3179个Barzell区被分配到MRI状态。与良性区域相比,当一个区域包含Gleason评分为3+4的癌症(几率[OR],3.1;95% CI:1.9,4.9;P < .001)或Gleason评分大于或等于4+3(OR,8.7;95% CI:4.5,17.0;P < .001)时,MRI的可见几率更高。MCCL也决定了能见度(OR,每毫米增加1.24;95% CI:1.15,1.33;P < .001),但前列腺体积每增加一倍,几率就会降低(OR,0.7;95% CI:0.5,0.9)。在TPM阴性的男性中,PIN的存在增加了分区可见的几率(OR,3.7;95% CI:1.5,9.1;P = .004)。
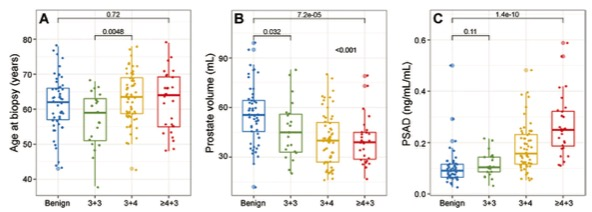
图 (A)图表显示Gleason评分组之间有适度的年龄差异(P=0.04,Kruskal-Wallis方差分析),主要是由Gleason 3+3组(n=21)的中位年龄较低引起的。Gleason 3+3组的中位年龄较低(n = 21)。(B) Boxplot显示,与其他组相比,TPM时总的Gleason评分大于或等于4+3的男性的前列腺体积较小(P < .001,Kruskal-Wallis方差分析和调整的配对比较)。(C) Boxplot显示,与其他组相比,TPM时总的Gleason评分大于或等于4+3的男性具有较高的前列腺特异性抗原(PSA)密度(PSAD)(P < .001,Kruskal-Wallis方差分析和调整的配对比较)和较低的前列腺体积(如B所示)。在TPM阴性的男性中,这种关系是相反的;前列腺体积最高,PSA密度最低。这些发现意味着在活检无效的男性中存在两种不同的病理状态,虽然都表现为PSA水平升高,表明需要进行活检,但在产生PSA增加的机制方面有所不同
本研究的结果为在前列腺中观察到的MRI信号提供了一个研究基础。其中,发现癌症负荷和前列腺MRI可见性之间存在递增关系,前列腺上皮内瘤变有助于MRI假阳性的发现。
原始出处:
Vasilis Stavrinides,Joseph M Norris,Solon Karapanagiotis,et al.Regional Histopathology and Prostate MRI Positivity: A Secondary Analysis of the PROMIS Trial.DOI:10.1148/radiol.220762


