胸外科围手术期的呼吸康复策略
时间:2021-08-27 10:02:45 热度:37.1℃ 作者:网络
胸部手术后,会发生限制性通气功能障碍。这意味着肺活量肺总量和功能残气量下降。肺活量最低可降至术前肺活量的40%左右,下降程度取决于手术方式。这种肺功能障碍会导致轻度肺不张,从而导致气体交换障碍、分泌物潴留和肺或气管感染。临床表现为低氧血症、呼吸频率增加、潮气量和肺活量下降、发热、咳嗽、呼吸困难。出现这些并发症的高危因素可能是术前存在慢性阻塞性肺疾病、肥胖、恶病质和神经肌肉疾病。改善这种限制性肺功能障碍对预防肺部并发症至关重要。
物理治疗的基本原则是术前提高患者的功能指标,减少术后并发症发生的风险;术后最大限度地持续通气。包括首先尽可能地进行肺复张,使通气不足的区域通气;然后深呼吸、用力呼气和咳嗽,以清除气道分泌物。
一、术前的常见的风险评估
1.1 术前的心脑血管功能评价
胸外科手术由于手术、术中血压不稳定、麻醉药物刺激、失血、缺氧、输血输液不足或过快或过多及电解质紊乱等,常发生心血管并发症。部分患者术前有隐性冠心病,而术后出现症状,导致心肌梗死,心脏骤停而死亡;因此准确的心脏病史在术前评估是至关重要的,术前对循环系统应做全面的检查,包括胸片、心电图、超声心动图、血气分析等,必要可采取干预措施降低风险。常规的风险因素包括缺血性心脏病(先前心梗、心绞痛)、心衰、以往中风以及短暂性脑缺血等。
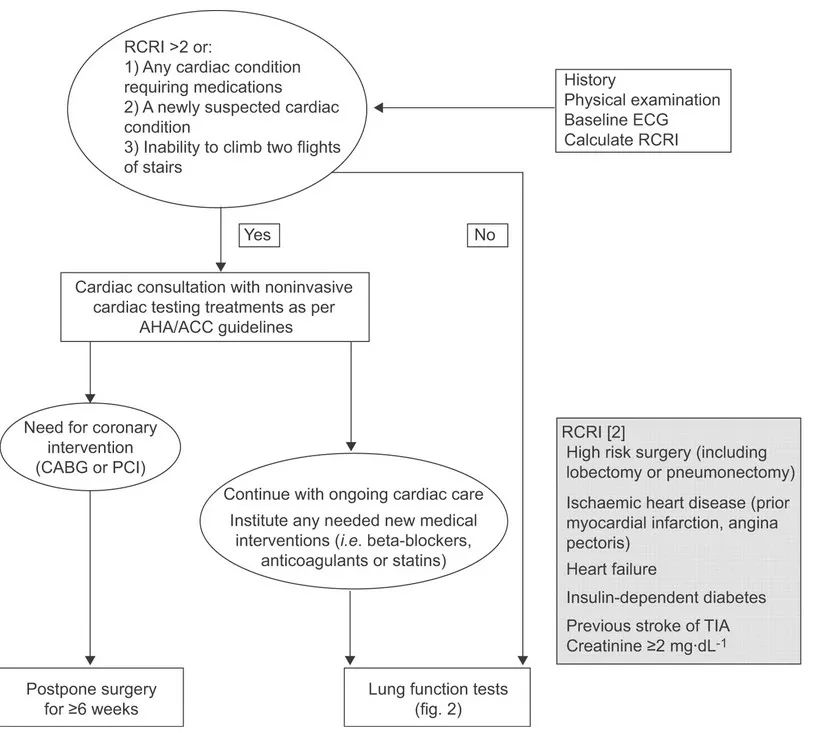
术前心血管功能评估流程
1.2 术前肺功能评价
在肺切除术前评估的两种最常用的功能指标中,术后预测的FEV1即ppo-FEV1对于风险判断至关重要。其中ppo-FEV1 = 术前FEV1×(1-切除的功能性肺组织所占的百分数),目前,ppo-FEV1值为40%用于区分正常风险和高风险肺切除患者。然而,鉴于近期围手术期管理和手术技术的大力改进,根据目前专家收集的数据,指南建议将这一限制降低到30%。另一方面,弥散功能,即肺对一氧化碳(DL,CO)的扩散能力是评估肺泡氧交换的一个有价值的替代指标。目前用ppo-DL,CO 30%区分正常风险和高风险肺切除患者。
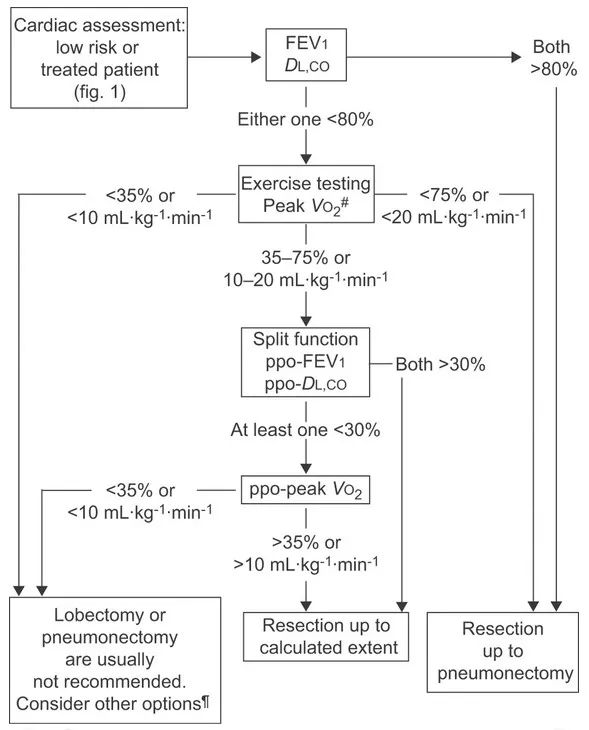
术前肺功能评估流程
1.3 运动试验
运动试验有多种用途,其中包括对肺切除患者的术前评估。运动试验的目的是强调整个心肺/全身供氧系统,并评估术后可提供的生理储备。在运动期间,肺的通气量、摄氧量、二氧化碳输出量和血流量增加,与肺切除术后观察到的情况相似。因此,运动实验测试可以用来评估手术后的生理反应。其中发现①运动平板实验低VO2峰值(预测的百分比)和术后不良结果之间有很好的相关性。一般报道,pred值<50–60%会增加手术死亡风险。②6分钟低估了较低范围的运动能力,③研究发现往返穿梭行走测试距离在有无并发症患者并不明显。因此,只建议其作为筛选试验:步行<400 m的患者可能有VO2降低,峰值<15 mL·kg−1·min−1。④有几篇论文证明了爬楼梯试验预测肺切除术后主要心肺并发症的有效性,与一口气爬楼梯>22 m(一阶等于12cm)的患者相比,爬<12 m的患者并发症和死亡率分别高出2倍和13倍。

往返穿梭步行测试
1.4 呼气峰值流量(peak expiratory flow,PEF)
PEF是肺功能评价的简易通气指标,又称最大呼气流量,是指呼气流量最快时的瞬间流速。该指标主要反映呼吸肌的力量以及气道的通畅情况,也可以反映咳嗽能力,用力依赖性强。其下降见于阻塞性或限制性通气障碍。若 PEF<320L/min,术后易致咳痰无力,而导致肺部感染。
二、术前的康复评估与治疗
2.1术前的康复评估
术前评估主要目的一是判断患者术后并发症的风险,如CPET与术后发病率和死亡率呈负相关,VO2max>20ml/kg/min或预测的>75%表示低风险、往返穿梭步行<400 m的患者可能会增加手术死亡很术后并发症的风险。二是确定患者目前的功能状态如呼吸功能、上下肢功能、活动能力以及咳嗽能力。发现患者的功能障碍因素并采取相应的措施加以解决,如术前吸气肌无力患者,有研究发现术前一周左右的吸气肌训练可以显著的改善其呼吸功能,以提高手术的耐受性及减少术后并发症的风险。
评估MIP
2.2 术前的康复治疗
术前的治疗是术前优化身体功能的过程,以使患者在术中和术后功能保持正常的功能水平。康复训练包括呼吸指导、咳嗽指导以及增强自我效能的有氧运动及力量训练
2.21 呼吸指导
如缩唇呼吸与腹式呼吸以及深呼吸指导,与正常经鼻呼吸相比,(缩唇呼吸)PLB减少炎症气道塌陷的风险可降低呼吸频率、呼吸困难和动脉二氧化碳张力,改善静息时潮气量和动脉氧合;训练腹式呼吸的目的是在术前纠正胸腔和腹腔的运动;深呼吸指导过程中建议患者深吸后屏气几秒钟,再经鼻或经口放松呼气,屏气的目的是增加胸腔内压加强咳嗽力量,深吸气的目的是以复张受手术影响的肺组织。
2.22 咳嗽指导
指导患者调整自己呼吸气流,帮助气管、支气管内的分泌物排出或促发咳嗽使痰液排出的风阀。主要的技巧包括体位引流、AD、ACBT、用力哈气以及有效咳嗽的方法。
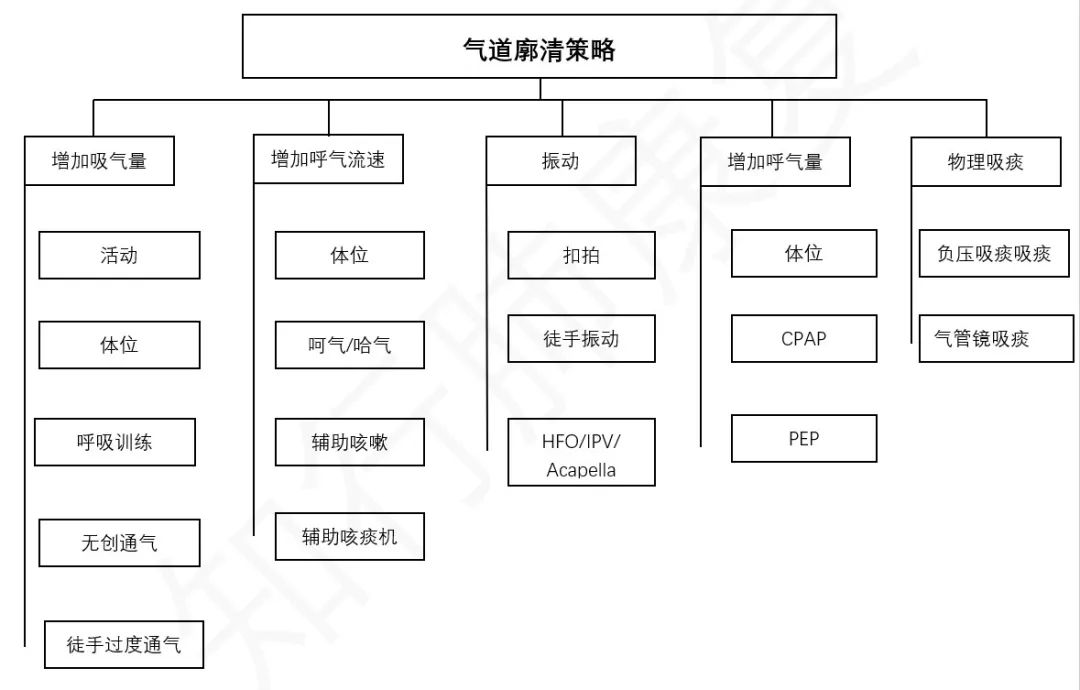
清除分泌物的策略
2.23 运动训练
运动训练主要强调整个心肺/全身供氧系统。在运动期间,肺的通气量、摄氧量、二氧化碳输出量和血流量增加,一方面可以增加心肺功能储备,增加患者对手术的耐受性;另一方面,运动训练可使不适宜手术(如心功能差)的或并发症高风险(如往返穿梭步行<400m)的患者更容易耐受手术或降低风险。常规的运动训练包括有氧训练、力量训练、上肢训练以及间隙运动训练。
2.24呼吸肌训练
呼吸肌肉训练,与一般的锻炼计划不同,旨在特别增加呼吸肌肉的力量和耐力。术后吸气肌无力会导致静息肺容积减少,从而导致气道和肺塌陷以及损害患者重新扩张肺不张的能力;呼气肌无力会降低呼气流速,从而影响咳嗽效率容易引起痰液潴留。因此,术前压力阈值吸气肌训练设备给患者制定吸气肌训练处方;床边拉伸起做动作以及高抬腿动作可加强腹肌力量。
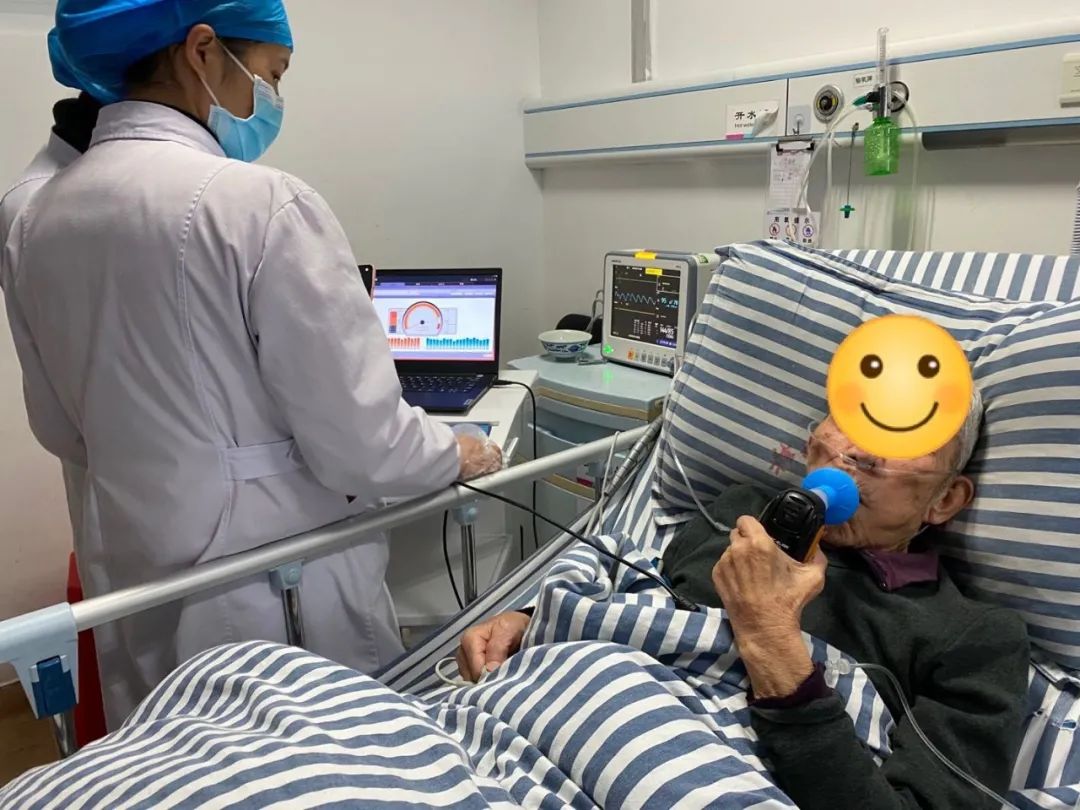
压力阈值负荷吸气肌训练
三、术后的康复评估及治疗
3.1术后康复评估
术后的主要关注点在合理的镇痛和补液、及时清除气道分泌物、肺复张以及术后早期的功能。因此,术后需评估患者的疼痛情况、呼吸困难程度、血气分析、分泌物潴留以及运动并发症等情况。
3.11疼痛程度的评估
开胸术后疼痛是所有外科手术中最严重的疼痛之一,引起术后疼痛的因素很多,包括术中手术切除、肋椎关节脱位、肋骨偶发骨折、肋间神经损伤以及胸导管引起的胸膜痛艰。术后出现剧烈疼痛会影响患者的心理以及日常生活,对于分泌物的清除也是一个挑战,通过视觉模拟疼痛量表判断患者主观疼痛感受。
3.12 其他并发症的评估
肺不张特别是一侧全肺不张对病人气体消耗过大,主要考虑气道不通畅或肺外有气体、液体压迫或纤维板束缚。同时由于手术后肺部通气量减少,支气管分泌物清除能力减弱及疼痛咳痰不畅、插管导致气管粘膜损伤是导致肺部感染的主要原因。这些分泌物在肺内聚积,不但影响了肺的通气功能,而且为致病微生物滋生创造了必要条件,加之患者当时所处的应激状态机肺部原有的基础疾病,极易发生肺部感染,因此术后应综合运用各种方法(影像、听诊、触诊)去评估患者有无肺不张、判断有无分泌物的潴留以及分泌物的性质(颜色、量、浓稠度)。
四、术后的康复治疗
4.1 疼痛的管理
术后有效的镇痛措施则可促进患者早期的膈肌运动、咳嗽排痰,以此减少对肺功能的损害、减少肺部合并感染的发生。术后镇痛应综合运用各种镇痛方法,包括适合的体位以及药物的用量的个体化。同时加强术后麻醉访视,避免过度镇静或呼吸抑制。此外,尽早去除不必要的胸腔引流可减轻患者疼痛。
4.2肺复张与清除气道分泌物
对于肺不张设法找到原因做出相应处理,同时在疼痛控制的情况下指导其呼吸训练;对于分泌物潴留的防治,应从增强支气管分泌物的清除能力,尽早恢复肺通气功能入手。包括①加强纤毛-粘液毯清除系统的功能(包括湿化气道、早期的活动),②积极清除痰液(如体外振动排痰+体位引流+Acapella排痰+用手支撑或固定伤口后的哈气与咳嗽),③当支气管内有大量分泌物不能排出时,可尝试负压吸引与气管镜吸痰,有气管插管指征时性气管插管术。

体外振动排痰
4.3 早期活动
术后早期恢复性运动锻炼是防止术后肺部并发症的重要手段,应增加患者的姿势调整,尽早下床活动,也可增加肩部运动及踝泵运动;研究显示,在术后第 2 d 或患者术后可以独坐时增加踏步机锻炼可以显著降低术后呼吸道感染和呼吸困难的发生率,并能显著缩短住院时间。术后早期下床行走对于降低肺栓塞风险也具有重要意义。
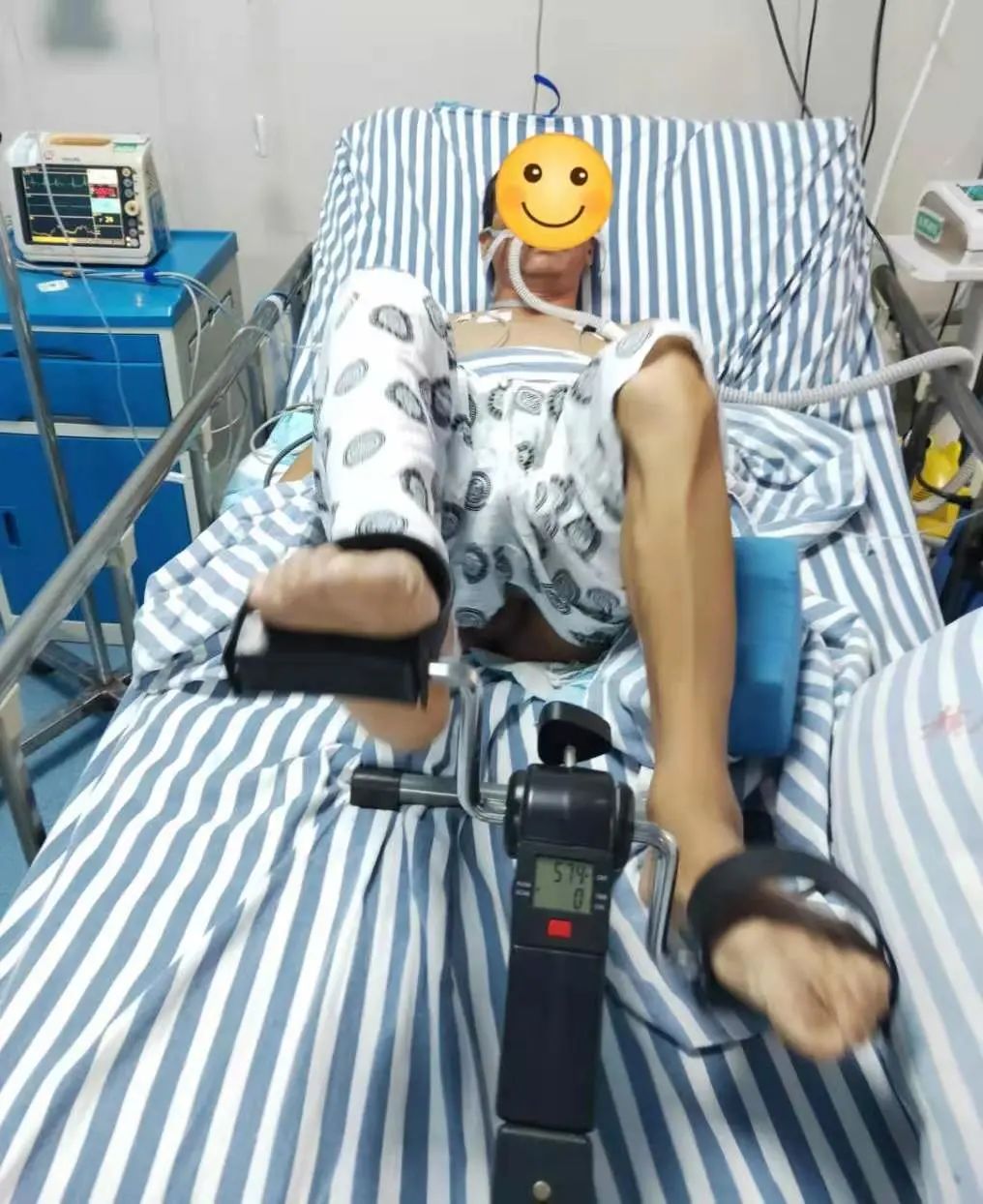
高流量湿化气道与床上踏车
参考文献:
[1]Brunelli A, Charloux A, Bolliger CT, Rocco G, Sculier JP, Varela G, Licker M, Ferguson MK, Faivre-Finn C, Huber RM, Clini EM, Win T, De Ruysscher D, Goldman L; European Respiratory Society and European Society of Thoracic Surgeons joint task force on fitness for radical therapy. ERS/ESTS clinical guidelines on fitness for radical therapy in lung cancer patients (surgery and chemo-radiotherapy). Eur Respir J. 2009 Jul;34(1):17-41. doi: 10.1183/09031936. 00184308. Erratum in: Eur Respir J. 2009 Sep;34(3):782. PMID: 19567600.
[2]Bobbio A, Chetta A, Ampollini L, Primomo GL, Internullo E, Carbognani P, Rusca M, Olivieri D. Preoperative pulmonary rehabilitation in patients undergoing lung resection for non-small cell lung cancer. Eur J Cardiothorac Surg. 2008 Jan; 33(1):95-8. doi: 10.1016 /j.ejcts. 2007.10.003. Epub 2007 Nov 19. PMID: 18006327.
[3]Holland AE, Wadell K, Spruit MA. How to adapt the pulmonary rehabilitation programme to patients with chronic respiratory disease other than COPD. Eur Respir Rev. 2013 Dec;22(130):577-86. doi: 10.1183/ 09059180.00005613. PMID: 24293474.
[4]Nici L. Preoperative and postoperative pulmonary rehabilitation in lung cancer patients. Thorac Surg Clin. 2008 Feb;18(1):39-43. doi: 10.1016/j.thorsurg.2007.10.003. PMID: 18402200.
[5]王天佑,李单青,崔永,车国卫,胡坚,常栋.胸外科围手术期肺保护中国专家共识(2019版)[J].中国胸心血管外科临床杂志, 2019,26(09) :835-842.
来源:知行肺康复



