Ta不仅摆平恼人的更年期,竟还大大降低女性胃肠道癌发病及死亡风险!真•妇女之友!
时间:2022-01-11 19:15:30 热度:37.1℃ 作者:网络
胃肠道(GI)癌症的发病率一直在下降或趋于稳定,然而仍然是全球癌症发病率和死亡率的主要原因。由于胃肠道癌的发病率通常随着年龄的增长而增加,它可能成为当今老龄化社会的主要健康问题。尽管大多数胃肠道癌在男性中比女性更常见,但其患病率随着年龄的增长而迅速增加,即使在女性中也是如此。这表明女性性激素可能对胃肠道癌风险具有保护作用。根据最近的癌症统计数据,在韩国,在65岁或以上的女性中,第一和第二常见的癌症分别是结直肠癌和胃癌。这些统计数据显示,绝经后韩国女性的胃肠道癌发病率迅速上升。

更年期激素疗法(MHT)已被广泛用作绝经后症状和更年期相关疾病(如骨质疏松症)。然而,在过去几十年中,随着相关乳腺癌风险增加的报道,它们在全球范围内的使用已经下降。几项研究报道外源性女性激素在肠道致癌中起作用, 因此,MHT可以降低胃肠道癌绝因经后随着年龄的增长而增加的发病率。随机对照试验(RCT)显示MHT可降低结直肠癌(CRC)的风险,许多观察性研究支持MHT对CRC的保护作用。
然而,对于除CRC以外的胃肠道癌,没有足够的研究证明与MHT的关联。此外,除了CRC,很少有研究评估MHT方案下的胃肠道癌风险。 最近的研究报道,MHT还可以降低胃癌(GC)的风险,然而与MHT相关的GC风险的研究数量低于CRC,可能是因为西方GC的发病率较低。很少有研究涵盖整个胃肠道癌谱系。
此外,到目前为止,几乎所有的研究都是在西方进行的。在东方没有进行过基于人群的研究,那里的人口特征,风险因素和癌症患病率可能与西方不同。因此,本研究将使用韩国的国家健康保险服务(NHIS)样本队列数据库进行一项全国性的基于处方的队列研究,旨在确定MHT使用与胃肠道癌风险之间的关系,确定它们如何通过MHT方案或基线特征而不同,以及是否存在剂量 - 反应关系。

该研究最终纳入133,690名(831,311人年)女性。
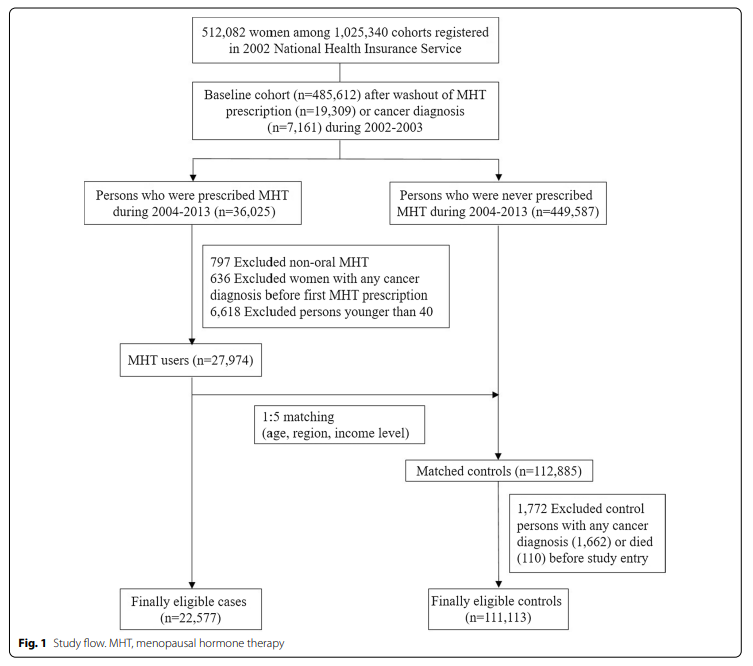
中位随访时间(Q1,Q3)为79.6个月(45.8,106.5);MHT使用者为 79.3 个月(45.5,106.5 个月),非使用者为 79.6 个月(45.9,106.6 个月)。平均随访时间(标准差)为74.6个月(36.8),MHT使用者和非使用者之间没有差异(P = 0.2916,P 方差相等= 0.4020)。MHT使用者与非使用者在年龄、收入水平、地区和研究年份方面无显著差异(表1)。非使用者的Charlson合并症指数高于MHT使用者(P <0.0001)。

1、癌症发病率:单因素分析
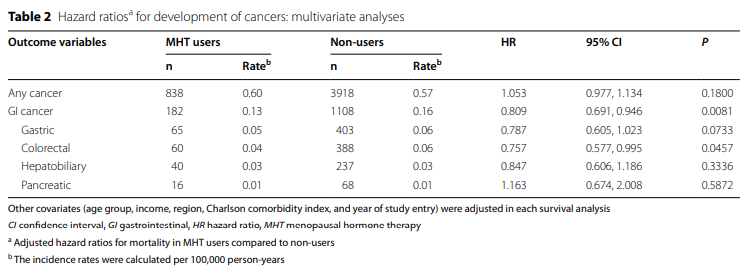
在研究期间,4756名(每10万人年0.57人)受试者被确诊任一类型癌症,这在MHT使用者和非使用者之间没有差异(0.60 vs. 0.57,P = 0.1699)(表2)。1290名受试者(每10万人年0.155)诊断出胃肠道癌,MHT使用者低于非使用者(0.13对0.16,P = 0.0074)。在每个GI癌症类型中,MHT使用者诊断CRC的频率低于非使用者(0.04 vs. 0.06,P = 0.0480),而GC在MHT使用中没有差异(0.05 vs. 0.06,P = 0.0828)。食管癌、肝胆癌和胰腺癌的诊断在MHT使用者和非使用者之间没有差异。
Kaplan-Meier生存曲线比较了MHT使用者和非使用者之间的癌症发病率。更年期激素治疗使用者较少被诊断患有胃肠道癌(P = 0.0089;图2)。MHT使用者和非使用者之间肝胆癌或胰腺癌的发病率没有差异。

2、Cox 比例风险模型:多变量分析
表2表示使用 Cox 比例风险模型的生存分析,以确定 MHT 使用与癌症发病率之间的关系。没有进行食管癌的生存分析,因为病例太少(n = 4)。更年期激素治疗与胃肠道癌诊断减少有关(HR 0.809,95% CI 0.691–0.946,P = 0.0081)。按癌症类型划分,MHT的使用与CRC诊断的减少显着相关(HR 0.757,95%CI 0.577-0.995,P = 0.0457)。MHT使用与GC诊断之间的相关性显示出边际意义(HR 0.787,95%CI 0.605–1.023,P = 0.0733)。 MHT的使用与肝胆癌或胰腺癌的诊断之间没有显着关联(HR:0.847和HR:1.163)。
3、按MHT方案和基线特征进行的亚组分析
使用Cox比例风险模型按MHT方案(类型,组合)进行了生存分析。不同MHT类型差异无统计学意义。同时,仅含雌激素的MHT与任何类型癌症的发病率增加显着相关(HR 1.258,P = 0.0015)。此外,在大多数癌症中,仅雌激素方案中的HR大于1.0,但是,组合方案中的HR小于1.0。特别是,与非使用者相比,仅使用雌激素的MHT用户胰腺癌诊断的HR显着增加(HR 2.536,P = 0.0196)。
根据基线特征,没有显着的差异或趋势表明MHT使用与癌症发病率之间的关系。
4、绝经期激素治疗和死亡率
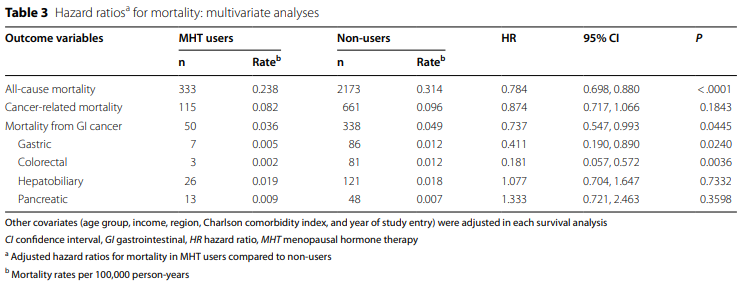
MHT使用者的全因死亡率低于非使用者(P <0.0001),而癌症相关死亡率与MHT无显著相关性。MHT使用者的胃肠道癌死亡率低于非使用者(P = 0.0377)。表3显示使用 Cox 比例风险模型确定 MHT 使用与死亡率之间关系的生存分析。MHT使用者的全因死亡率低于非使用者(HR 0.784,P <0.0001),而癌症相关死亡率在各组之间没有差异。
此外,与非使用者相比,MHT使用者的胃肠道癌死亡率较低(HR 0.737,P = 0.0445),我们将其归因于GC和CRC死亡率(HR:分别为0.411和0.181)。
5、剂量-反应关系
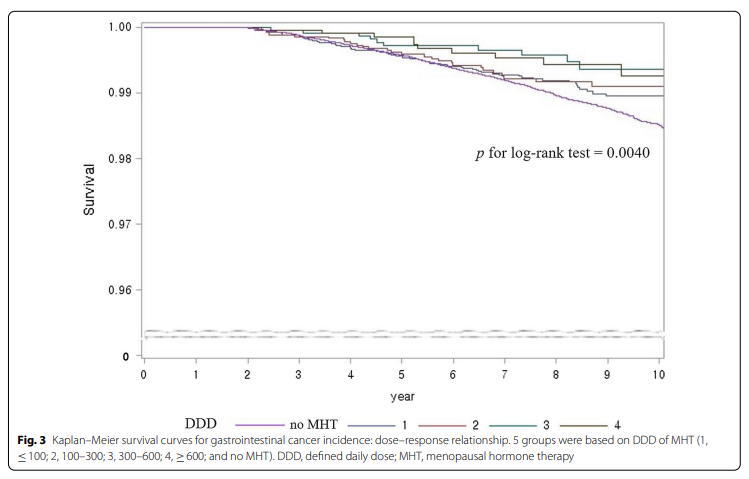
按MHT剂量对亚组进行了Landmark分析,其中包括19,543名MHT使用者和96,548名非使用者。DDD从1增加到4,4表示MHT剂量≥600。通过增加胃肠道癌发病率的剂量Log rank P值为0.0040(图3)。P值显示MHT剂量组CRC发生率有显著性差异(P=0.0896),而GC发生率无显著性差异(P=0.2146)。在cox比例风险模型中,胃肠道肿瘤的发生率与MHT剂量呈负相关(HR, 0.79, 0.71, 0.49, 0.55, P趋势=0.0002;表4)。
此外,与非使用者相比,当MHT剂量从小于100的DDD增加到超过600时,MHT使用者CRC诊断的HRs降低到0.84、0.64、0.63和0.15 (P趋势=0.0069)。随着MHT剂量的增加,MHT使用者与非使用者相比,全因死亡率的风险比分别为0.76、0.88、0.64和0.34(P趋势< 0.0001)。P趋势在癌症相关死亡率和GI癌症死亡率中(分别为0.0052和0.0064)也显着,而与其他癌症死亡率无关。
6、灵敏度分析
使用Landmark分析中包含的数据集(n = 116,091)对主要结果进行了敏感性分析。MHT使用者的胃肠道癌和CRC发病率显著低于非使用者(HR 0.703,95%CI 0.581–0.852,P = 0.0003和HR 0.693,95% CI 0.502–0.958,P = 0.0266)。 这些结果与原始数据集的结果(n = 133,690)的结果相当。胃癌诊断在原始数据集中有统计学意义,与非使用者相比,MHT使用者的胃癌诊断显着降低(HR 0.684,95%CI 0.497-0.943,P = 0.0202)。
总的来说,更年期激素治疗与韩国女性胃肠道癌的诊断减少有关,特别是对于CRC和GC。此外,MHT的使用与CRC和GC死亡率的降低显着相关。MHT与胃肠道癌的这些关联显示出剂量 - 反应关系。本研究结果基于来自韩国的国家样本队列数据,证实了长期随访研究的必要性。
原文来源:
Ji Hyung Nam, et al. The effect of menopausal hormone therapy on gastrointestinal cancer risk and mortality in South Korea: a population-based cohort study.BMC Gastroenterol. 2021; 21: 440.
Published online 2021 Nov 23. doi: 10.1186/s12876-021-02021-y

