《中国全科医学》述评:多管齐下!谈谈高血压合并支气管哮喘患者管理
时间:2022-12-07 17:59:26 热度:37.1℃ 作者:网络
本文来源
孙瑞,潘熠,谭爱华,等. 高血压合并支气管哮喘:机制与管理[J]. 中国全科医学, 2023, 26(03): 274-279. (点击文题阅读原文):backhand_index_pointing_left:
高血压和支气管哮喘分别是心血管系统和呼吸系统常见的慢性病。基因易感性、炎症机制以及不良生活方式等均可增加高血压和哮喘的发病风险。近年来高血压合并哮喘在发病机制、疾病管理方面的研究已成为热点。本文分析了高血压和哮喘相互作用的机制,总结了高血压合并哮喘时患者的管理方法,旨在为高血压合并哮喘的发病机制及科学管理提供研究方向。
高血压与哮喘相互作用的机制
遗传因素对高血压和哮喘的共患具有重要意义
高血压和哮喘的共同发病主要基于潜在的遗传变异。研究表明了炎性反应、血管生成和氧化应激在两种疾病共同发病中的重要性,这也与临床发现的哮喘和高血压发病有相同的病理生理改变(如血管重塑、内皮损伤平滑肌细胞异常收缩和增生等)相一致
系统性炎症是高血压和哮喘共同的发病基础
系统性炎症是高血压和哮喘的基础发病机制,也是其产生不良结局和造成疾病负担的基础。合并高血压的哮喘患者主要表现为发病较晚、激素不敏感的难治性哮喘。
平滑肌激活
大电导钙激活钾通道(BKCa) 是血管平滑肌细胞(VSMCs)上表达最丰富的钾通道,对支气管舒张功能、气道高反应性以及血管收缩和舒张的动态平衡发挥重要调节作用。针对BKCa的治疗可明显降低气道平滑肌细胞高反应性、血清中细胞因子水平、一氧化氮的产生和炎性细胞的浸润,BKCa有望成为治疗气道过敏性炎症的新靶点。
肥胖和代谢功能障碍
肥胖不仅是哮喘和高血压的主要危险因素,也是哮喘控制的重要影响因素。对肥胖引发高血压和哮喘的机制进行研究发现, 肥胖会增加气道高反应性的风险,许多伴有肥胖的哮喘患者往往具有全身炎症、胰岛素抵抗和/或脂质代谢的改变所介导的Th1激活反应。
膳食盐
高盐摄入除了通过肾脏、交感神经系统和血管系统对机体产生影响外,还可通过Th17细胞对免疫系统也产生着深刻影响。研究发现,高盐饮食通过改变肠道微生物组方式促进Th17细胞的生成,从而调节盐摄入量与高血压、哮喘之间的关系。
高血压合并哮喘患者的管理
高血压合并哮喘患者的治疗管理应多管齐下,包括控制两种疾病、治疗其合并症以及改变生活方式。因降压药或哮喘治疗药物可能对血压或哮喘产生影响,因此最大限度地采取预防措施、尽量少用和慎用某些特定的降压药和哮喘治疗药物以及非药物治疗尤为重要。
钙离子拮抗剂通过阻断或减少细胞外Ca2+向细胞内流动的数量,这类药物除能松弛血管平滑肌外,还可抑制支气管平滑肌收缩、组织肥大细胞释放组织胺等递质,降低肺血管阻力及舒张肺血管,故可成为高血压合并哮喘患者的首选用药。肾素 血管紧张素系统抑制剂在抑制哮喘气道重塑中效果显著,值得临床推广使用。病情不稳定的哮喘患者应禁用非选择性β受体阻滞剂,并个体化使用选择性β1受体阻滞剂。
01
高血压合并哮喘患者的降压治疗
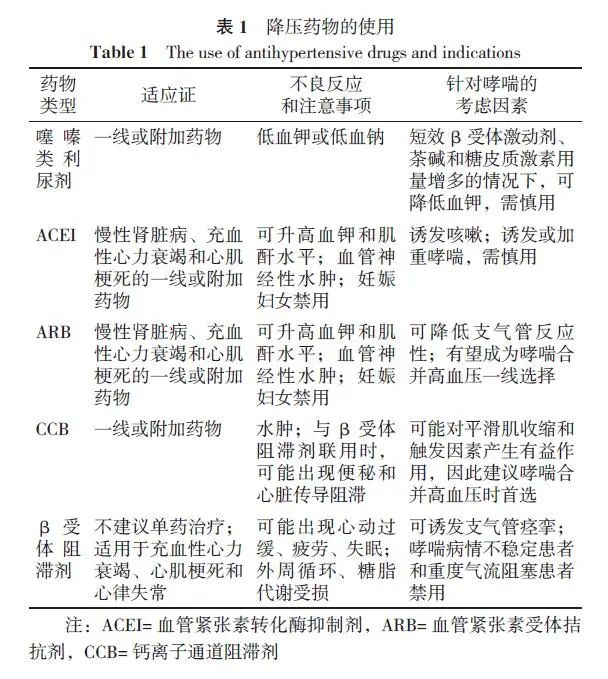
《中国高血压防治指南(2018年修订版)》指出常用的五大类降压药均可作为高血压合并哮喘患者初始降压治疗用药, 但指南建议应根据特殊人群的类型以及合并症选择有针对性的药物进行个体化治疗。因此就合并哮喘的高血压患者而言,降压治疗应考虑哮喘与各种药物之间相关的问题,详见表1。
02
β受体阻滞剂
考虑到β受体阻滞剂产生的支气管收缩效应及对β2受体激动剂的治疗效果的影响,病情不稳定的哮喘患者或者重度气道阻塞患者应禁用β受体阻滞剂。此外,大多数情况下并不推荐将β受体阻滞剂用于高血压的单药治疗,对于合并心律失常、心肌梗死、充血性心力衰竭等强适应症时,可以使用心脏选择性β受体阻滞剂(最好是小剂量)。
03
血管紧张素转化酶抑制剂
目前ACEI已经成为主要的降压药物,且大多数哮喘患者可以耐受ACEI,因此哮喘合并高血压并非ACEI的禁忌证,哮喘合并高血压患者可选用ACEI作为一线降压用药。但临床医师应注意使用ACEI可能对少数哮喘患者产生的有害影响并需要及时做出鉴别及处理。
04
血管紧张素受体拮抗剂
鉴于ARB可同时调节高血压和哮喘的靶向通路,且不影响ACE激肽酶的功能,不会导致咳嗽也不增加气道反应性,因此ARB有望成为作用于肾素-血管紧张素系统的高血压合并哮喘患者的首选降压药物。
05
钙通道阻滞剂
钙通道阻滞剂(CCB)有减少平滑肌收缩、缓解支气管痉挛、诱导支气管轻度扩张的作用,因此CCB有明确的抗哮喘作用,研究也发现其可改善肺功能、改善重症哮喘患者的气道重塑。CCB是哮喘合并高血压患者的首选治疗,尤其合并冠心病等心血管疾病是其绝对的适应症。
06
噻嗪类利尿剂
小剂量噻嗪类药物(单独使用或与其他药物联合使用)用于高血压的一线治疗。对于正在服用利尿剂和SABA的高血压合并哮喘患者,在增加茶碱和糖皮质激素用量情况下,可能进一步增加低钾血症的发生风险。此外,利尿剂还可增加血细胞容积,使支气管黏液分泌较少,影响排痰。因此正接受糖皮质激素、茶碱和大剂量β2受体激动剂治疗的哮喘患者应慎用噻嗪类利尿剂。
高血压患者的哮喘药物治疗
β受体激动剂可升高或加重已有的高血压,频繁使用SABA也与心血管风险增加相关,可能导致或加重高血压。较大剂量的口服糖皮质激素可诱发水钠潴留,高血压是接受全身性糖皮质激素治疗后主要的心血管并发症,因此对于需使用口服糖皮质激素的哮喘患者需重点关注血压。同样,其可加重高血压或影响其他降压药物的降压效果。因此,应尽可能减少全身性糖皮质激素和β2受体激动剂的使用。
吸入性糖皮质激素对血压的影响很小。应用低剂量吸入性糖皮质激素可控制气道炎症,有可能降低轻度哮喘患者的血压水平。抗胆碱能药物和茶碱类药物在哮喘中应用广泛,其对血压影响较小。抗胆碱能支气管扩张剂可推荐给不能接受β2受体激动剂的哮喘患者或由β受体阻滞剂诱导的哮喘发作的患者。
抗IgE抗体可抑制Ang Ⅱ诱导的病理性血管重塑和高血压,抗IgE治疗可能成为血清IgE水平高或有过敏性疾病史的高血压患者的新途径。
哮喘和高血压的非药物治疗
不良的生活方式(如高盐摄入、肥胖、吸烟、饮酒、久坐、体力活动减少等)可导致高血压和哮喘患病率的增加。改变生活方式(限钠、改变饮食结构、节制饮酒、健康饮食、规律运动、控制体重、戒烟等)作为降压的一线治疗措施,不仅可增强降压的效果,且可显著改善高血压患者的预后,并可对哮喘的控制和预后产生有益影响。
小结与展望
高血压和哮喘共病与共同的遗传失调、系统性炎症、不良生活方式均有关。平滑肌异常收缩和增殖、血管功能障碍和全身炎症是哮喘和高血压的共同特征。Th1型和Th17型炎症通路对高血压合并哮喘的发生机制值得关注。高血压合并哮喘患者药物治疗时需要考虑到降压药和哮喘控制药物之间的相互影响,推荐使用CCB、ARB作为高血压合并哮喘患者的首选降压药物。如降压效果较差或合并其他疾病可选择低剂量噻嗪类利尿剂和选择性β受体阻滞剂。良好的生活方式对上述两种疾病的治疗具有重要意义。
: , 。 视频 小程序 赞 ,轻点两下取消赞 在看 ,轻点两下取消在看


