【重磅盘点】心力衰竭器械治疗进展
时间:2023-01-15 06:01:11 热度:37.1℃ 作者:网络
器械治疗作为心衰,尤其是严重心衰的重要治疗方式,目前在国内的接受度和普及率与欧美发达国家还有较大差距。本文对部分代表性的心衰器械治疗技术与进展进行盘点。
心脏再同步治疗
心脏再同步治疗(CRT)作为心衰器械治疗的标志性技术,经过近30年的临床研究与实践,已被充分证明能够有效改善患者的心衰症状、运动耐量及生活质量,逆转心肌重塑,并降低心衰住院率和死亡率。《2022年美国心脏协会(AHA)/ 美国心脏病学会(ACC)/美国心衰学会(HFSA)的心衰管理指南》更新了射血分数降低的心衰(HFrEF)患者CRT治疗流程(图1),并对治疗措施进行了高质量的成本效益分析,为治疗建议的选择提供了价值声明。
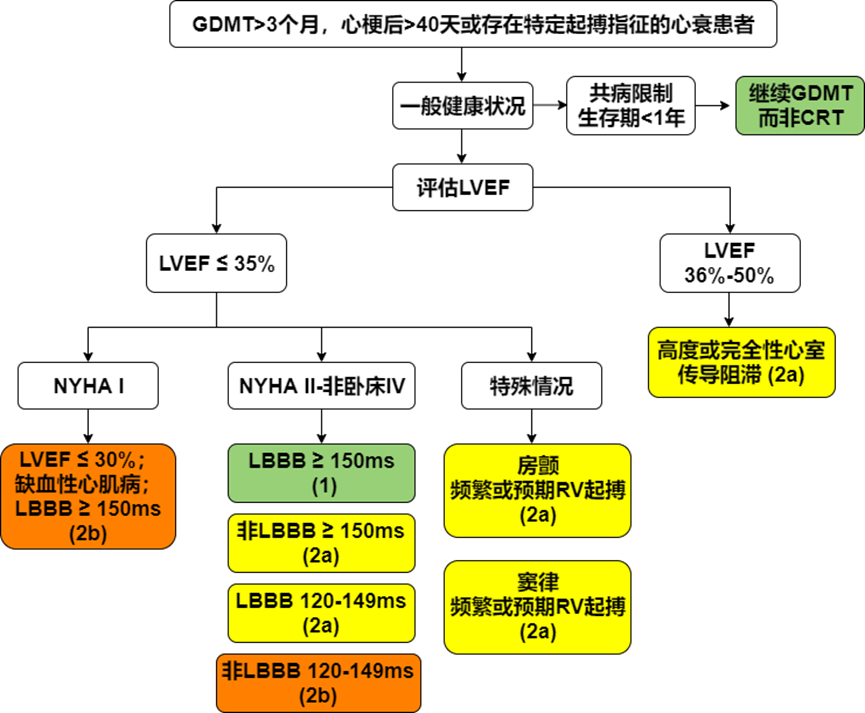
图1 HFrEF患者CRT治疗流程
相较于传统的双心室起搏,左室四极导线及左室多位点起搏(MPP)能够有效解决高阈值、瘢痕区域、膈神经刺激等难题,有助于提高CRT的反应率。晚近发表的国内多中心、中长期随访研究显示,应用左室四极导线及MPP的CRT能安全且有效提升患者的超声心动图及临床反应指标。
希浦系统起搏
临床实践中约30%~40%的心衰患者对传统CRT无反应。通过直接起搏希氏束使心脏电活动通过希浦系统传导能够模拟生理性的双心室激动,包括希氏束起搏(HBP)和左束支起搏(LBBP)的新再同步治疗技术正在成为传统CRT的有效补充。《2021 欧洲心脏病学会(ESC)心脏起搏和心脏再同步化治疗指南》对HBP的规范使用做出推荐:1.在接受HBP治疗的患者中,建议根据HBP的、特定要求进行设备编程(I类推荐);2.对于冠状窦电极植入失败的CRT患者,选择HBP或其他技术(如外科左室心外膜起搏)是合理的(IIa类推荐);3.接受HBP治疗的患者,在特定情况下可考虑植入右室电极作为备份起搏电极(IIa类推荐)。《希氏-浦肯野系统起搏中国专家共识》进一步指出,尽管缺乏足够的临床证据,但无论从理论还是临床实际,在左心室导线植入失败及CRT无反应者中进行补救性希浦系统起搏是合理的。
相较于HBP,LBBP有着相似的临床获益,且操作相对简单、可以越过阻滞部位起搏、起搏阈值低、远期阈值相对稳定,而且在较低输出下即可夺获局部心肌,安全性更高,目前在国内更具应用前景。近期,国内学者完成全球首个头对头比较LBBP-CRT和传统CRT疗效的LBBP-RESYNC研究,发现在伴LBBB的非缺血性心衰患者中,LBBP-CRT较传统CRT在术后6个月更显著地改善了左室射血分数(LVEF),促进了左室逆重塑。这项发现为未来开展更大规模的,包含硬终点的随机对照试验(RCT)提供了研究基础。
心脏复律除颤器及新技术
植入型心脏复律除颤器(ICD)是心衰患者心脏性猝死(SCD)一级和二级预防的重要手段。欧美指南均建议对符合以下标准的患者进行ICD一级预防(I类推荐):缺血性心衰,纽约心脏协会心功能分级(NYHA分级) Ⅱ~Ⅲ级症状,LVEF≤35%,≥3个月(2021 ESC)或“慢性”(2022 ACC/AHA/HFSA)最佳药物治疗,在心肌梗死(MI)后>40天,且预期生存期>1年。但是,对于非缺血性心衰患者的一级预防,2022 AHA/ACC/HFSA指南(I类推荐)与2021 ESC指南(IIa类推荐)的推荐级别存在差异。
近年来,全皮下植入型ICD(S-ICD)、血管外植入型ICD(EV-ICD)等新技术的发展受到广泛关注。晚近的多项研究结果表明,S-ICD与传统TV-ICD具有相似的除颤有效率,并有减少导线相关并发症的趋势。AHA 2022公布的S-ICD PAS研究5年随访的初步结果进一步显示出S-ICD的长期安全性和有效性。EV-ICD的电极导线植入于胸骨后,较S-ICD更靠近心脏,能够提供心动过缓起搏和三磷酸腺苷(ATP)功能,而且具有体积小、除颤阈值低,使用寿命长(10~12年)等优点。新近发表的EV-ICD Pivotal试验证明了EV-ICD的安全性和有效性,研究发现EV-ICD的除颤成功率达98.7%,围手术期无重大并发症报告,卡普兰一梅尔(Kaplan–Meier)法估计92.6%的患者6个月内无主要的装置或手术相关并发症。
心肌收缩力调节器
心肌收缩力调节器(CCM)通过两根右室电极导线在心室肌的绝对不应期发放电脉冲,增强心肌细胞钙离子内流从而提高心肌收缩力。CCM于2019年经美国食品和药物管理局(FDA)批准临床使用,2021年获得国家药品监督管理局(NMPA)国内上市批准。
与传统CRT不同,CCM可用于窄QRS心衰患者的治疗。适用人群涵盖NYHA II~IV级,QRS波时限<130 ms的HFrEF患者。FIX-HF-3、FIX-CHF-4、FIX-HF-5等研究结果均表明,CCM能够改善心衰患者的运动耐量和生活质量。后续的FIX-HF-5C研究结果表明,CCM在NYHA III~IV级,LVEF 25%~45%的特定心衰人群中获益,研究观察到术后6个月CCM组的心血管死亡和心衰住院复合终点显著降低,其中主要获益源于心衰住院事件的减少。但是,CCM的长期疗效目前仍缺乏大规模RCT证据支持。此外,评估CCM在射血分数保留的心衰(HFpEF)患者中安全性和有效性的前瞻性、多中心、随机、四盲的AIM HIGHer试验正在进行中。
缘对缘二尖瓣修复术
经导管二尖瓣缘对缘修复术(TEER)具有创伤小、恢复快等独特优势,为心衰相关的继发性二尖瓣反流(MR)治疗提供了全新选择。基于COAPT试验结果,2022 AHA/ACC/HFSA指南详细阐述了TEER在心衰合并MR患者中的应用价值。具体地说,在已进行GDMT但症状持续存在、经食管超声心动图(TEE)显示,二尖瓣解剖结构合适、LVEF 20%~50%、LVESD≤70 mm和PASP≤70 mmHg的患者中TEER具有临床获益(IIa类推荐)。
其他心衰器械治疗技术
自主神经调节治疗、迷走神经刺激(VNS)、脊髓刺激(SCS)和颈动脉压力感受器刺激治疗(BAT)等技术尽管在理论和小样本研究中具有治疗慢性心衰的可行性,但是均缺乏大规模临床试验证明其硬性终点疗效。
自主神经调节治疗
自主神经系统(Autonomic nervous system,ANS)在心血管系统的调节和稳态中起着至关重要的作用。ANS主要由交感神经系统和副交感神经系统两部分组成,心脏受两者的共同支配。心衰时神经体液调节机制激活,表现为交感神经的兴奋和迷走神经活性的降低。持续的ANS失衡促进了心室重塑和心衰的进展,同样,心衰的进展进一步加剧交感神经和迷走神经活性的差异。
迷走神经刺激
Schwartz等首次报告了长期迷走神经刺激(Vagus nerve stimulation,VNS)治疗慢性心衰的可行性。研究发现,VNS术后患者的NYHA心功能分级、生活质量评分和左心室舒张末期容积(LVESV)均显著改善。然而,迄今为止的临床试验未能可靠地重现VNS治疗心衰的优势。NECTAR-HF试验观察到了VNS术后患者的NHYA心功能分级和生活质量评分改善,但是术后6个月LVESD(主要终点)等超声心动图参数均未显著改善。ANTHEM-HF试验评估了左侧或右侧VNS治疗HFrEF的可行性,术后6个月77%的患者NYHA心功能分级改善,术后LVEF、LVESV和LVESD有改善。更大规模的INOVATE-HF试验同样观察到了术后NYHA心功能分级、生活质量评分和6分钟步行距离的改善,但是LVESV与对照组无显著差异。研究表明,VNS不能降低慢性心衰患者的全因死亡或心衰事件。正在进行中的ANTHEM-HFrEF试验将进一步明确VNS治疗心衰的长期疗效。此外,非侵入性的VNS为心衰治疗提供了新思路,一项小样本的前瞻性、随机、双盲、2×2交叉研究显示,1小时的耳源迷走神经刺激改善了HFrEF患者的左室整体纵向应变和心率变异性。
脊髓刺激治疗
脊髓刺激(Spinal cord stimulation,SCS)装置由连接到一个或多个硬膜外导联的植入式脉冲发生器构成,通过脉冲电刺激脊髓背部,既往用于慢性疼痛的治疗。早期研究提示SCS可能有助于调节心肌血流量,并减少儿茶酚胺的产生。目前,SCS治疗心衰缺乏大规模临床试验支持。Torre-Amione G等进行的一项前瞻性、随机、双盲、交叉预试验发现SCS术后患者的心衰症状改善,但心脏结构和心衰生物标志物未改善。SCS HEART研究观察到SCS术后的NYHA心功能分级、生活质量评分和LVESV改善。然而,DEFEAT-HF研究未发现SCS治疗心衰的临床获益。
颈动脉压力感受器刺激治疗
颈动脉压力感受器刺激治疗(Baroreceptor activation therapy,BAT)装置由植入式脉冲发生器和颈动脉窦电极组成,通过电脉冲刺激颈动脉窦,可以同时增加迷走神经活性并降低交感神经活性。晚近的BeAT-HF试验证明在HFrEF患者中进行BAT是安全的,BAT改善了心衰患者的运动耐量、生活质量评分,降低了NT-proBNP水平。
小结
近年来,心衰的器械治疗已取得长足进展,为心衰患者的症状改善,生活质量提升以及生存获益提供了更多的选择和证据支持。尽管,器械治疗新技术与新理念在国内的推广和普及仍任重道远,令人振奋的是越来越多的国内学者在该领域提出中国方案,给出中国证据。


