系统性红斑狼疮研究新进展:北大人民风湿免疫团队研究成果在权威期刊发表
时间:2023-08-11 21:42:44 热度:37.1℃ 作者:网络
最近,北京大学人民医院风湿免疫团队以通讯形式在国际权威期刊Signal Transduction and Targeted Therapy在线发表了有关低剂量白细胞介素-2(IL-2)改善糖皮质激素治疗疗效的研究论文Low-dose IL-2 mitigates glucocorticoid-induced Treg impairment and promotes improvement of SLE(《低剂量白细胞介素-2可减轻糖皮质激素导致的调节性T细胞损伤,促进系统性红斑狼疮病情改善》)。

该研究发现糖皮质激素(glucocorticoid,下文简称激素或GC)通过抑制IL-2信号造成调节性T细胞(Treg)数量和功能受损,补充低剂量IL-2可在激素治疗期间维持IL-2通路活性并保护调节性T细胞,促进系统性红斑狼疮(systemic lupus erythematosus,SLE)病情改善。
系统性红斑狼疮是自身免疫介导的弥漫性结缔组织病,可累及全身多器官,包括肾脏、肺脏、血液系统和神经系统等。本病预后差,病死率高(5年病死率10%,15年病死率21%),花费大,给社会和家庭带来沉重负担。SLE患者体内处于免疫失衡状态,主要表现为致病性效应T、B细胞过度活化,而具有抑制功能的调节性T细胞受损,导致大量促炎细胞因子和自身抗体产生,造成多脏器、组织损害。
糖皮质激素通过抑制过度活化的T、B细胞而发挥免疫抑制作用,但糖皮质激素对调节性T细胞的作用一直存在争议,且糖皮质激素的应用会导致感染、代谢异常、生长发育异常等多种不良效应。因此,深入研究SLE患者糖皮质激素治疗后调节性T细胞的改变及其分子机制,是改善糖皮质激素临床治疗的重要研究方向。
本研究发现,泼尼松治疗SLE过程中,相当比例的患者的总体Treg、active Treg和resting Treg细胞数量和比例均降低(总Treg:10.52% vs 9.16%,p<0.05; active Treg:0.74% vs 0.42%,p<0.05;resting Treg:5.98% vs 4.25%,p<0.05),Treg表面IL-2Rα(CD25)表达降低(13.91% vs 10.23%,p=0.043)。大剂量泼尼松龙体外直接作用同样导致active Treg和resting Treg细胞数量和比例均降低(active Treg:0.64% vs 0.08%,p<0.05;resting Treg:0.45% vs 0.23%,p<0.05),CD4+ T细胞Foxp3、pSTAT5、CD39水平显著降低(Foxp3: 6.03% vs 2.53%,p<0.05)。该结果提示糖皮质激素的应用可抑制IL-2信号通路、导致Treg细胞数量和功能缺陷。
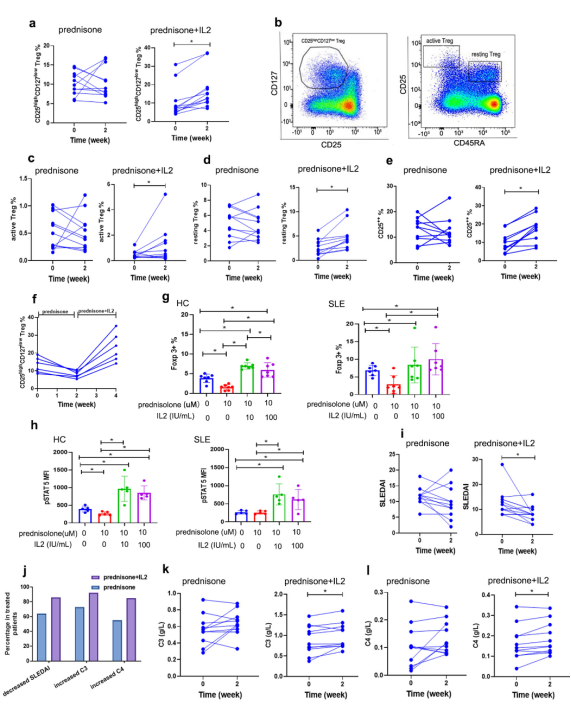
本研究进一步发现,在糖皮质激素治疗基础上联用低剂量IL-2,可以显著逆转糖皮质激素导致的总Treg、active Treg、resting Treg细胞水平的下调以及CD25表达的减少,并可激活CD4+ T细胞CD25、CD122、CD132、STAT5等IL-2信号通路分子及Treg中抗凋亡分子Bcl2、CD39的表达。上述现象提示IL-2可以保护Treg免受糖皮质激素的抑制。
同时,本研究初步评估了糖皮质激素和糖皮质激素联合IL-2短期治疗后的SLE病情改善情况。结果显示,相比于泼尼松单独治疗,泼尼松联合低剂量IL-2治疗在短期内可以更为显著地降低狼疮患者疾病活动度评分(SLEDAI),并且更显著地提升补体C3、C4水平。研究提示糖皮质激素联合低剂量 IL-2治疗可能加速改善SLE病情。
参考文献:https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10068597/


