第 5 版 WHO读书笔记 || 乳腺良性叶状肿瘤
时间:2024-06-01 06:00:56 热度:37.1℃ 作者:网络
01 理论知识
【ICD-O编码】
-
9020-1 叶状肿瘤,NOS
-
9020-0 叶状肿瘤,良性
-
9020-1 叶状肿瘤,交界性
-
9020-3 叶状肿瘤,恶性
【疾病定义】
-
是一种纤维上皮性肿瘤,由上皮和间质共同组成,有双相生长方式,类似管内型纤维腺瘤。上皮成分为双层,排列成裂隙状,周围围绕富于细胞的间质成分,形成叶状结构
【临床特征】
-
常表现为单侧、坚硬、无痛、可移动的肿块
-
肿瘤大小可超过10cm,使乳房变形,皮肤溃烂,但这并不一定意味着是恶性肿瘤。良性或交界性叶状肿瘤也可以导致皮肤缺血,继发糜烂,但如果以息肉样形式穿透皮肤,肯定是恶性
-
乳头血性溢液可能与自发性肿瘤梗死或导管内生长有关
-
多灶性或双侧病变并不常见
-
副肿瘤综合征如低血糖和肥大性骨关节病可以出现
-
平均大小4-5cm,乳房X线检查可筛查出2-3cm肿瘤
-
由于肿瘤坏死或感染导致的反应性腋窝淋巴结肿大常见,但淋巴结转移并不常见
-
影像学不能鉴别纤维腺瘤和叶状肿瘤,也不能对叶状肿瘤分级
【大体特征】
-
边界清楚、质硬、膨胀性肿块
-
切面呈棕褐色到灰白色、淡粉色,有漩涡状纹理,呈粘液状、鱼肉样外观,可见典型的裂隙,部分伴囊性变、出血、坏死
【镜下特征】
-
常表现为管内型,叶状突起延伸到不同程度扩张的狭长管腔内。
-
上皮成分由腺上皮和肌上皮细胞组成,可形成腺管或覆于囊腔、裂隙表面。
-
可见大汗腺化生、鳞状化生和导管普通型增生。
-
导管非典型增生、导管原位癌、小叶肿瘤和浸润性癌在肿瘤内少见。
(1)良性叶状肿瘤:
-
间质细胞通常比纤维腺瘤更丰富,导管周围细胞密集。
-
可见稀疏的间质细胞、玻璃样变或粘液样变区域,体现了间质的异质性,这些区域在活检中容易被误诊为纤维腺瘤
-
梭形细胞核形态单一,核分裂罕见,常<2.5 个/mm2(<5个/10HPF)
-
偶见奇异或多核的间质巨细胞、坏死和良性脂肪样化生、软骨化生和骨化生
-
边界清楚、呈推挤性,肿瘤可进入正常组织
-
若手术切缘不干净,可导致局部复发
(2)恶性叶状肿瘤的诊断标准:
-
间质细胞显著异型,弥漫增生(即一个低倍镜视野(×40:4倍目镜和10倍目镜)中无上皮细胞)
-
核分裂增多>5个/mm2(>10个/10HPF)
-
浸润性边界
-
恶性异源成分(即使没有其他特征,若存在恶性异源性成分,也可诊断为恶性叶状肿瘤)
(3)交界性叶状肿瘤:
-
良性和恶性叶状肿瘤的诊断标准相对明确,但交界性叶状肿瘤的诊断标准不太明确。当看到一部分恶性的组织学特征时,诊断为交界性叶状肿瘤
备注说明:
-
导管周围间质肿瘤表现为梭形细胞和良性导管成分的双相性生长,梭形细胞显示不同程度的异型性和核分裂。尽管其缺乏小管内或“叶状”生长,但在复发时与叶状肿瘤形态一致,目前导管周围间质肿瘤被视为叶状肿瘤的一个亚型
-
恶性叶状肿瘤由于肉瘤的过度生长,需要对肿瘤充分取材后才能确定上皮成分
-
尽管脂肪肉瘤传统上被认为是恶性性异源成分,但有证据表明,当高分化脂肪肉瘤作为叶状肿瘤中唯一的异源性成分出现时,转移风险很低。叶状肿瘤内的这些异常脂肪细胞缺乏MDM2或CDK4扩增,与乳腺外高分化脂肪肉瘤形成对比。因此,建议对恶性叶状肿瘤的诊断不应仅仅基于高分化脂肪肉瘤,还应基于其他间质特征
-
叶状肿瘤中出现多形性脂肪肉瘤提示不良预后
-
尽管黏液样脂肪肉瘤在叶状肿瘤中已被报道,但缺乏相关的特征性分子异常,让人怀疑其是否在叶状肿瘤中真实存在
-
叶状肿瘤与纤维腺瘤对比总结见卡片总结
诊断标准:
-
必要:叶状结构,间质细胞增多;管内型,叶状结构覆盖腺/肌上皮细胞。
-
鉴别良恶性的关键:
-
①间质核分裂计数应定义为高倍镜下核分裂计数(40倍物镜和10倍目镜,0.196mm2);②间质细胞明显增生;③间质细胞异型性;④间质细胞过度生长:至少一个低倍视野(4倍物镜和10倍目镜,22.9mm2)缺乏上皮成分;⑤肿瘤边界;⑥恶性异源性成分(不包括高分化脂肪肉瘤)
【分子遗传】
-
EGFR,KIT(c-KIT)和TP53过表达/基因异常与叶状肿瘤的恶性程度有关
-
叶状肿瘤与纤维腺瘤间质细胞均出现MED12突变
-
RARA,TERT,FLNA,SETD2和KMT2D(MLL2)突变与叶状肿瘤的发展有关
-
PIK3CA、RB1、TP53、NF1、PTEN、BRAF和EGFR等癌症驱动基因错乱促进叶状肿瘤向交界性和恶性进展
-
TERT启动子突变更支持叶状肿瘤而不是纤维腺瘤的诊断
【鉴别诊断】
(1)纤维腺瘤伴明显管内生长模式
-
叶状肿瘤往往有更多的细胞间质和发育良好的叶状突起。在缺乏叶状结构的情况下,间质内的细长、分枝和裂隙状导管的存在可以作为叶状肿瘤诊断的线索。良性叶状肿瘤间质细胞增生的程度很难界定,但它应该均匀分布,或在叶状结构周围聚集。在上皮-间质交界处,常可见邻近上皮的间质细胞增多
-
管内纤维腺瘤也可表现为叶状突起,但数量较少,形态较差,没有增多的间质细胞
-
富于细胞型纤维腺瘤的核分裂计数可高达3.57个/mm2(7个/10HPF)
-
尽管纤维腺瘤和良性叶状瘤均有相似的复发风险,但由于后续临床处理不同,在活检中区别两者显得尤为重要。在无法明确诊断时,可采用良性纤维上皮性肿瘤的诊断
(2)原发或转移性肉瘤:
-
叶状肿瘤的诊断需要通过广泛取材发现残留的上皮结构
-
原发性乳腺肉瘤和恶性叶状肿瘤的临床处理结果相似
-
了解临床病史有助于区分原发和转移性肉瘤
(3)化生性癌:
-
化生性癌有弥漫上皮性分化和恶性叶状肿瘤的基因遗传学改变有助于鉴别诊断
-
值得注意的是,在叶状肿瘤(特别是恶性叶状肿瘤)中可以出现局灶性CK和p63 阳性
【经验体会】
-
间质核分裂计数(应定义为高倍镜下核分裂计数(40 倍物镜和 10 倍目镜,0.196 mm2)
-
间质细胞明显增生
-
间质细胞异型性
-
间质细胞过度生长
-
至少一个低倍视野(4倍物镜和10倍目镜,22.9mm2)缺乏上皮成分
-
肿瘤边界
-
恶性异源性成分(不包括高分化脂肪肉瘤)
-
结合取材大体
02 切片图库
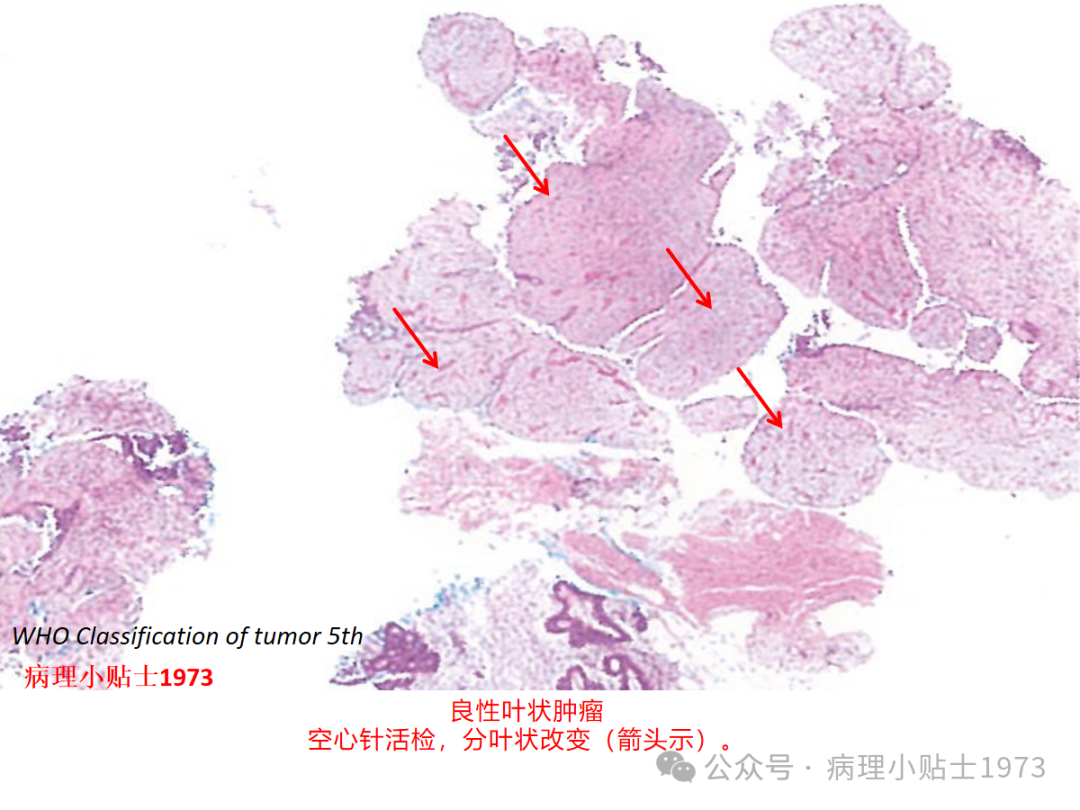
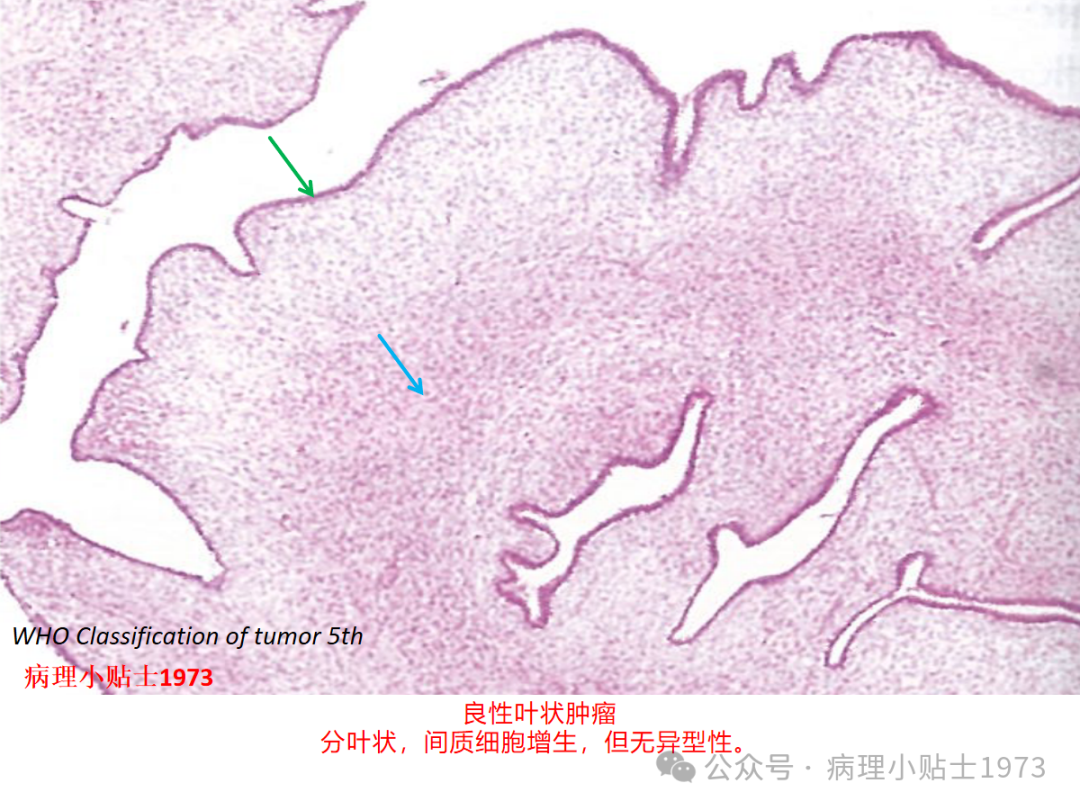
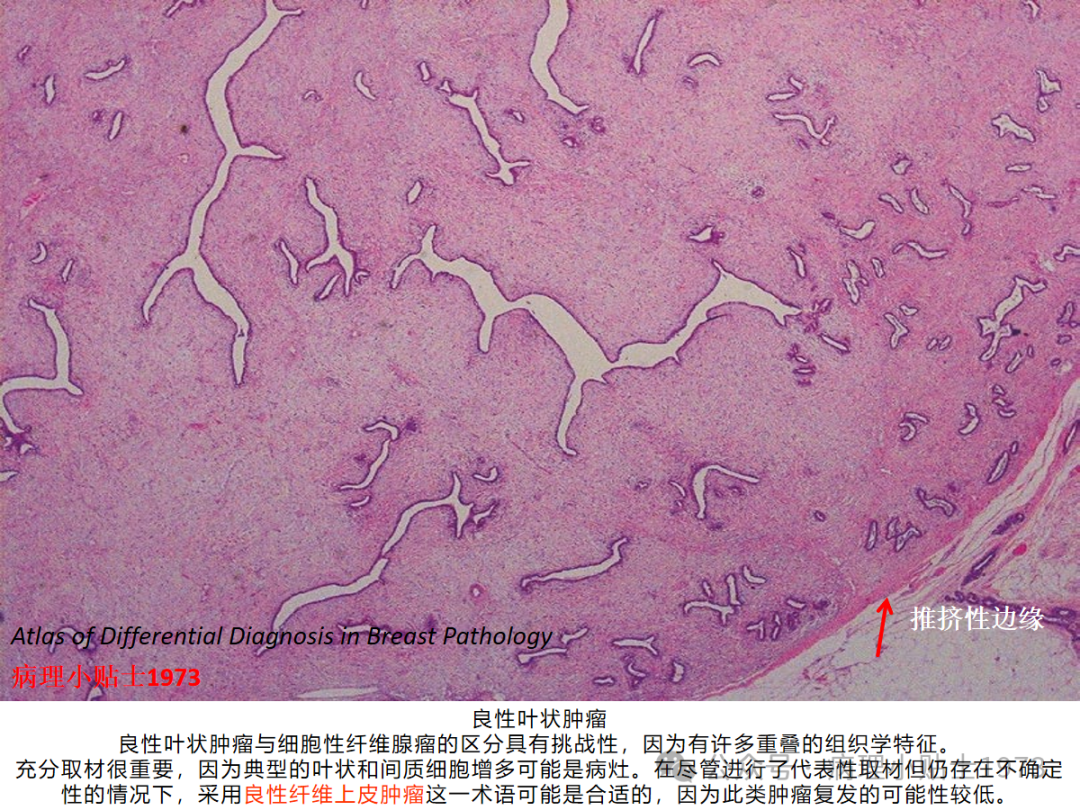
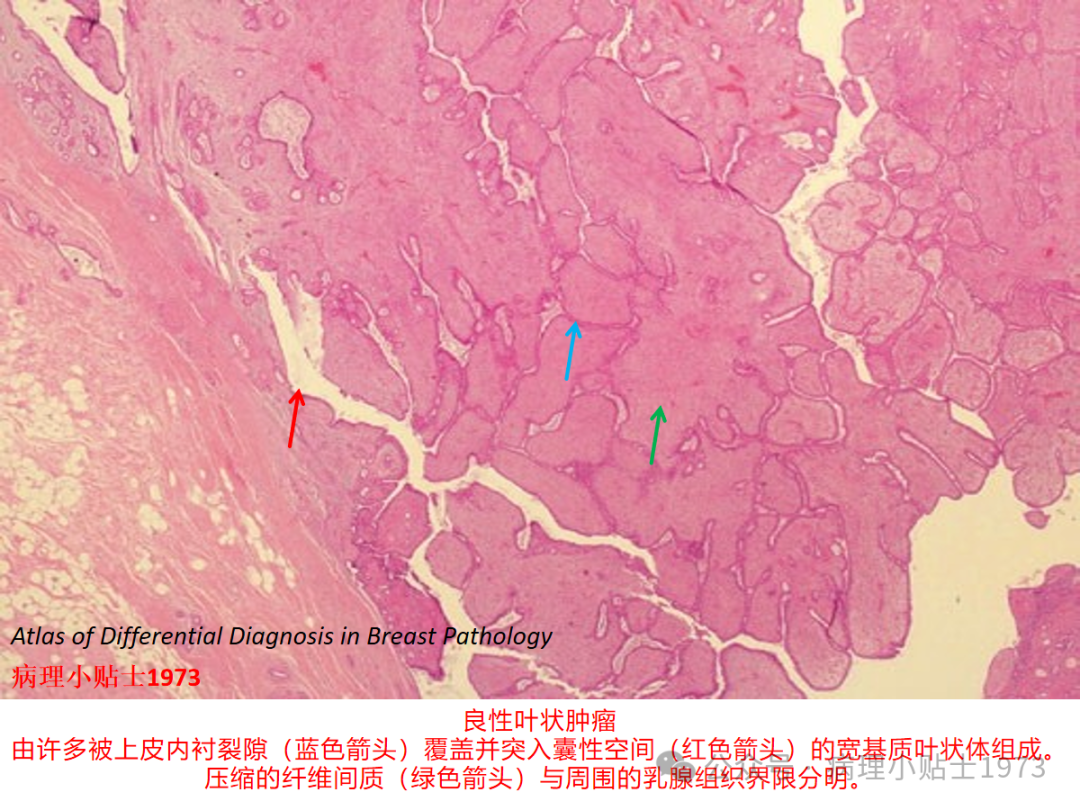
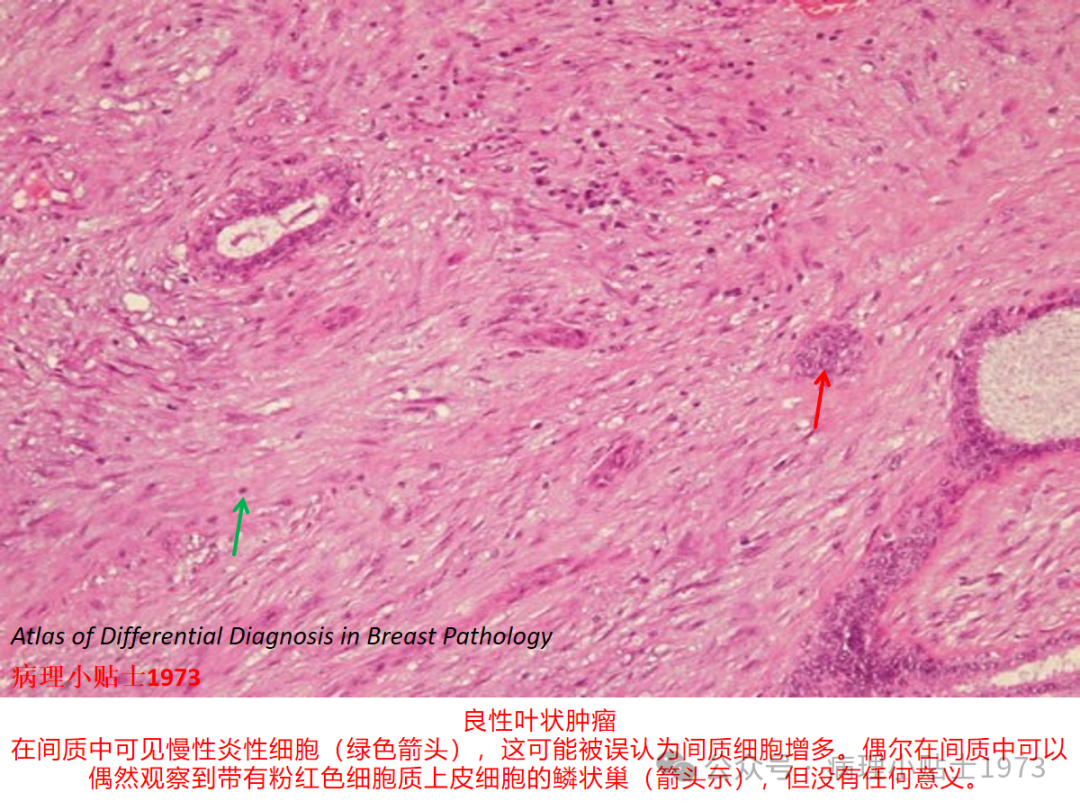
03 卡片总结






