术后死亡丨急性下壁心梗伴三度房室传导阻滞,右冠脉开口植入支架后患者很快死亡
时间:2024-06-26 19:00:18 热度:37.1℃ 作者:网络
病例资料
患者男性,75岁,因持续性胸痛(胸骨中下段压榨样疼痛,向背部放射),伴胸闷、气短、恶心、呕吐90分钟入院。
危险因素:睡眠呼吸暂停病史3年,无高血压、无糖尿病病史。
入院查体:血压65/32mmHg,心率39次/分,皮肤湿冷,双肺无干、湿性啰音。
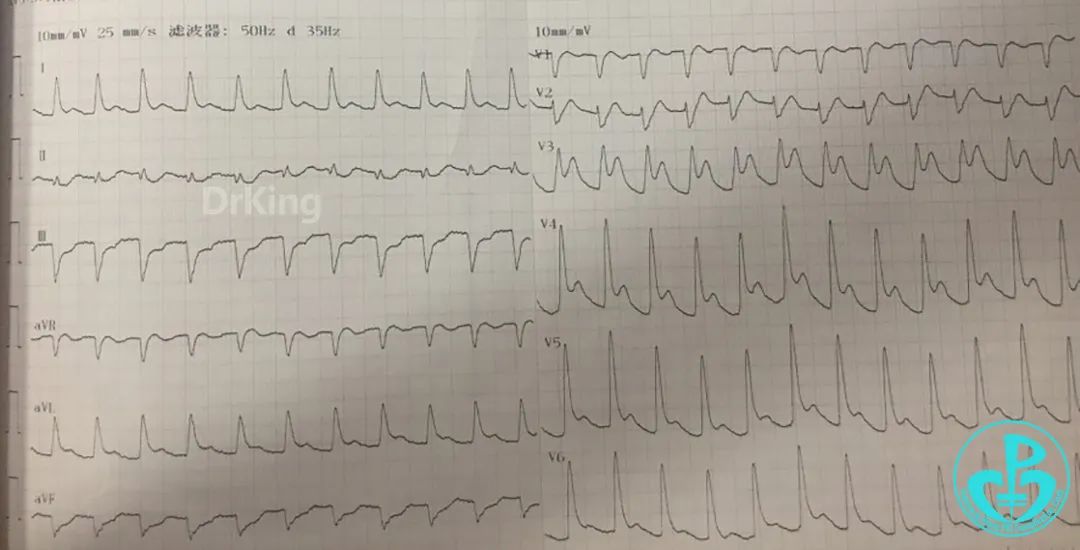
外院心电图(发病40分钟)提示高度房室传导阻滞,下壁导联ST段抬高。

入院心电图(发病90分钟)提示下壁、右心室导联ST段抬高。
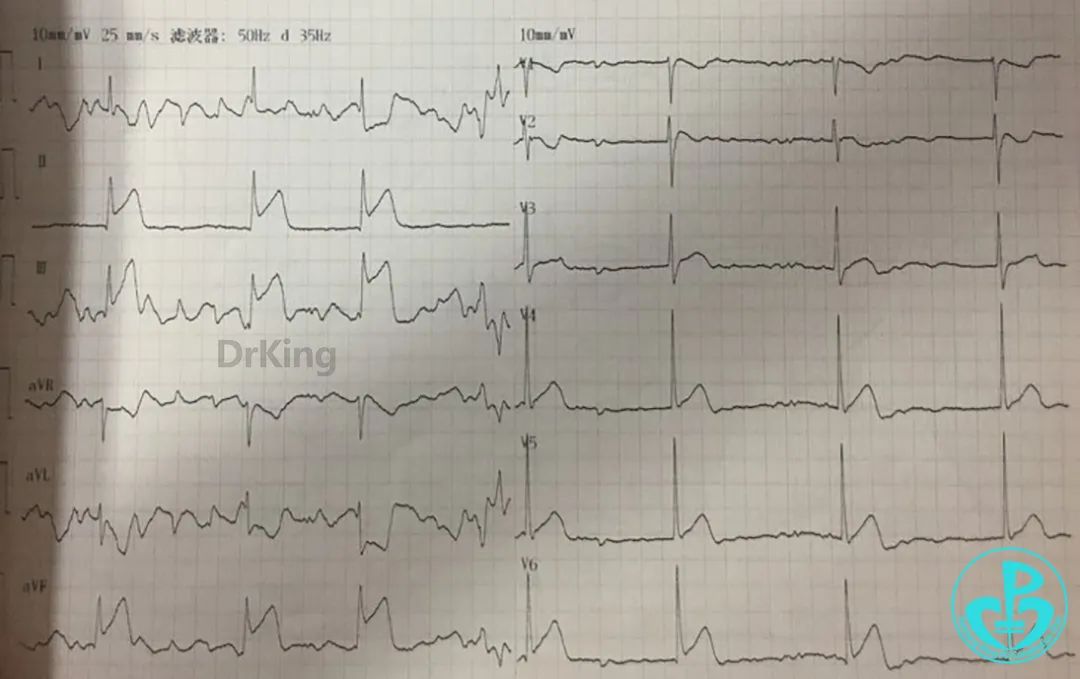
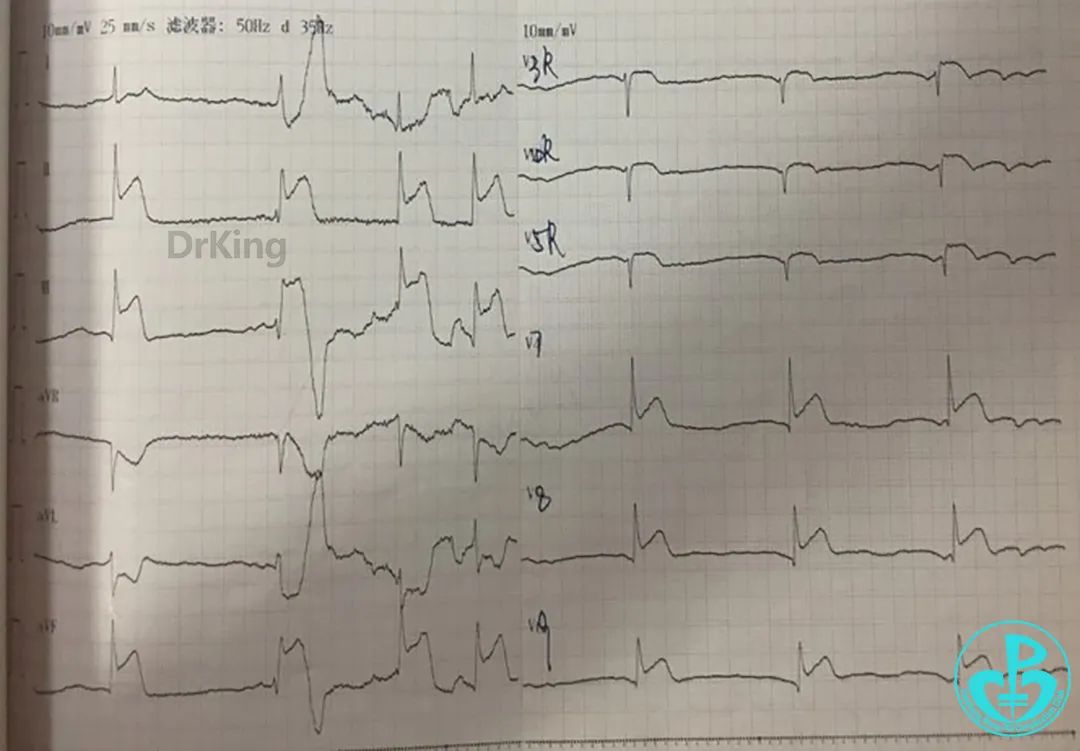
CK-MB 37U/L(0~25U/L),cTnI 0.69ng/ml(0~1.68ng/ml),D-二聚体5.6mg/L(0~1mg/L)。cTnI无升高,D-二聚体明显升高。
入院诊断
急性STEMI(下壁、右心室、后壁)
一度房室传导阻滞
三度房室传导阻滞
心源性休克
术前用药
口服阿司匹林300mg qd(院外),氯吡格雷300mg qd(院外),阿托伐他汀钙片 40mg/d(院内)。
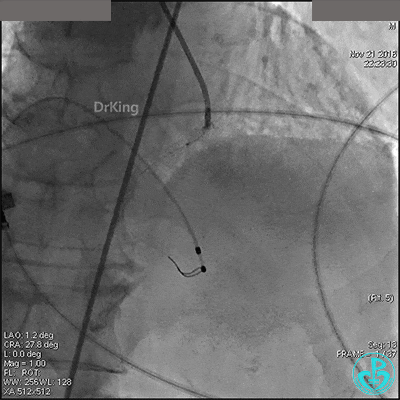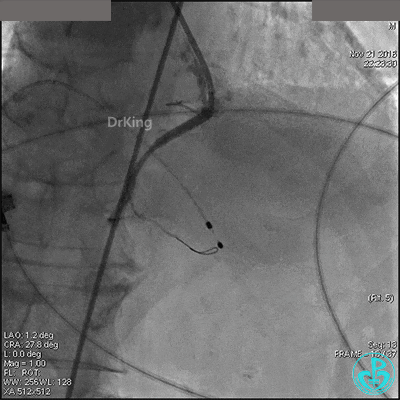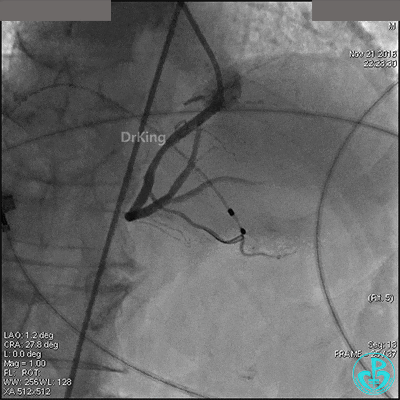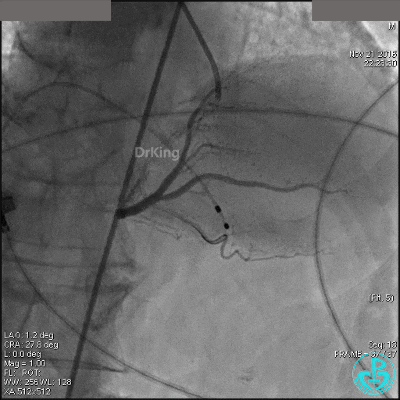
急诊冠状动脉造影
左冠脉光滑无狭窄,造影导管大幅度摆动(呈“舞蹈征”)。


前降支中段明显肌桥,压缩明显。


右冠脉开口轻度狭窄,主动脉瓣反流非常明显。
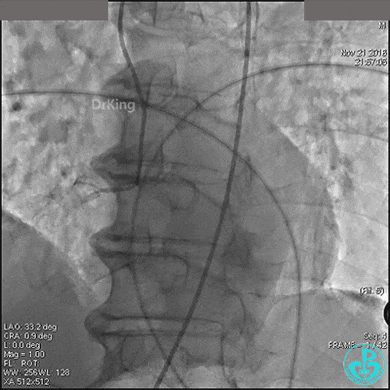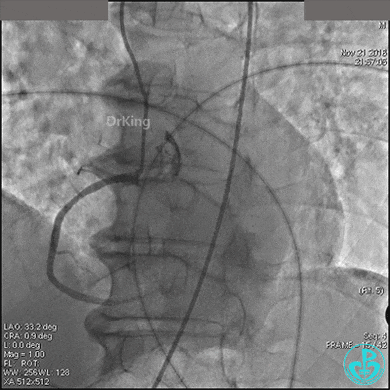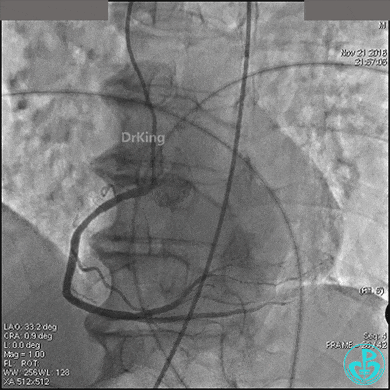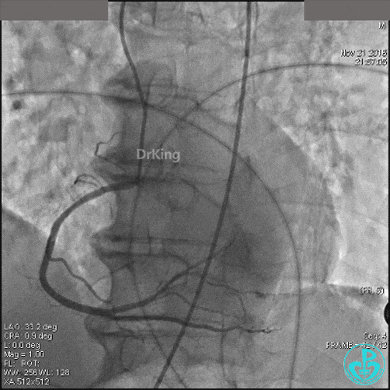
根据造影结果推测胸痛的原因有急性心梗(右冠脉开口病变)、主动脉夹层、肺栓塞。
术中现象:造影导管进入右冠脉开口,三度房室传导阻滞就恢复为正常传导并且血压上升,造影导管离开右冠脉开口,很快又成为三度房室传导阻滞,伴随低血压。
治疗过程
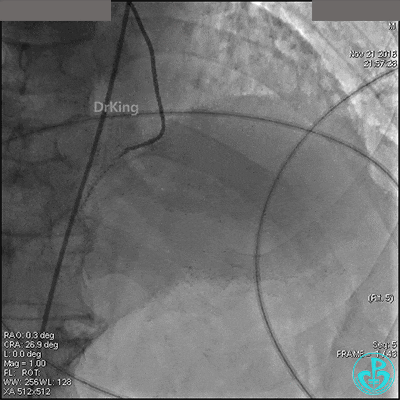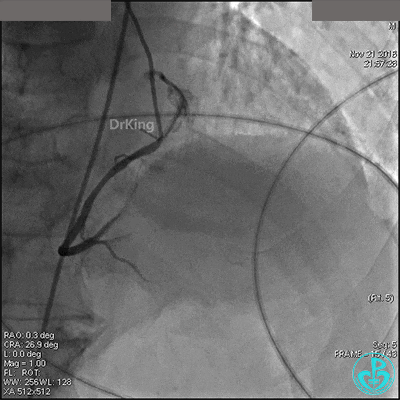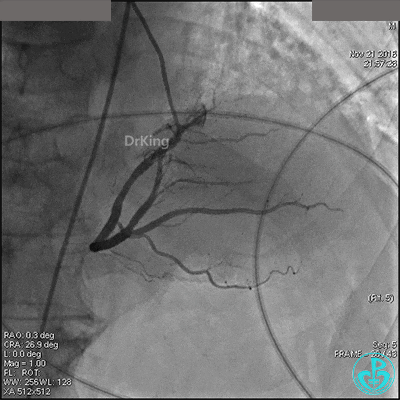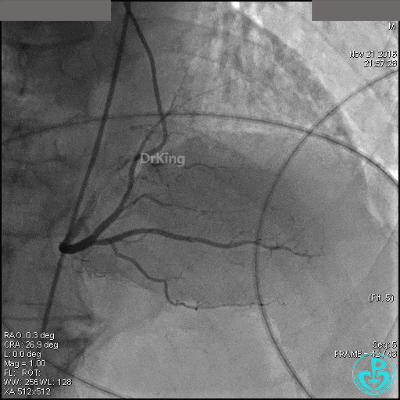
准备处理右冠脉开口。
置入临时起搏器,6F JR 4.0指引导管造影,右冠脉未见明显病变,远端末梢供血区域造影剂染色明显。
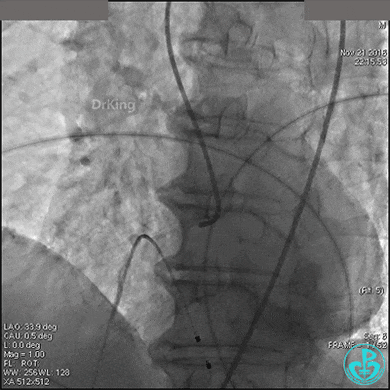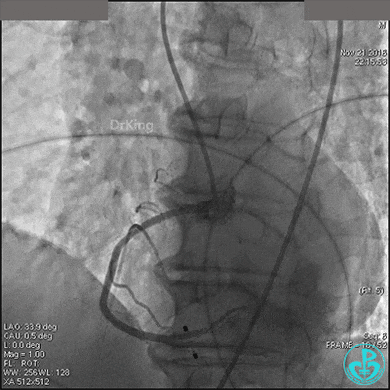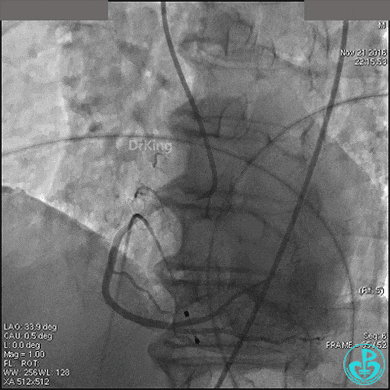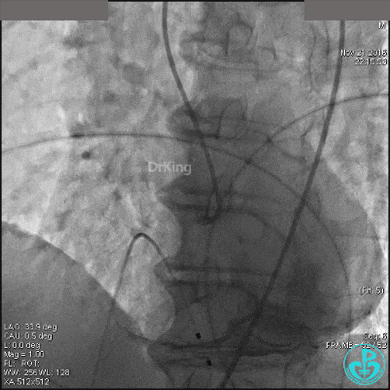
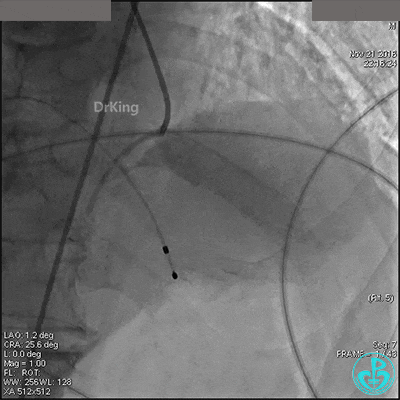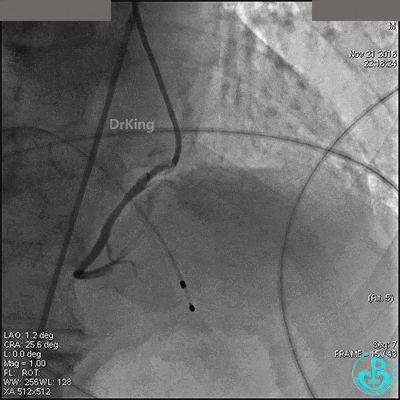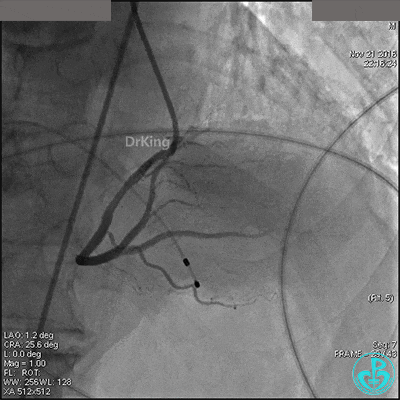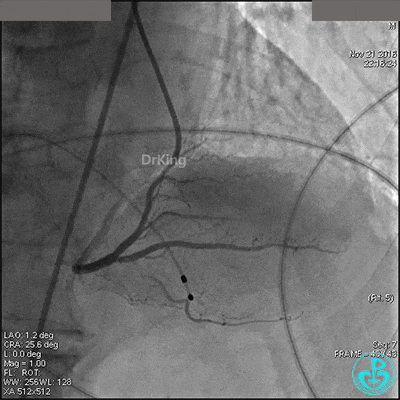
导丝到达右冠脉远端,右冠脉开口植入3.5×18mm支架。
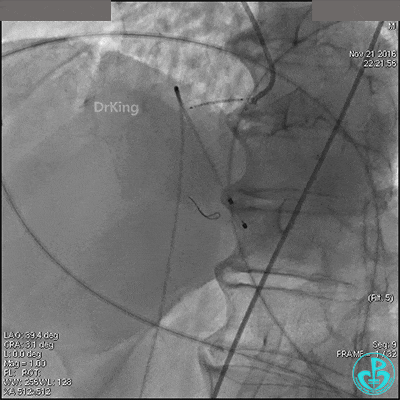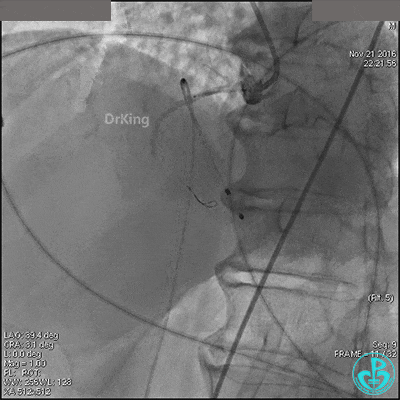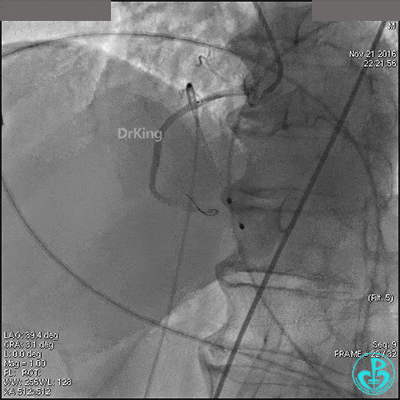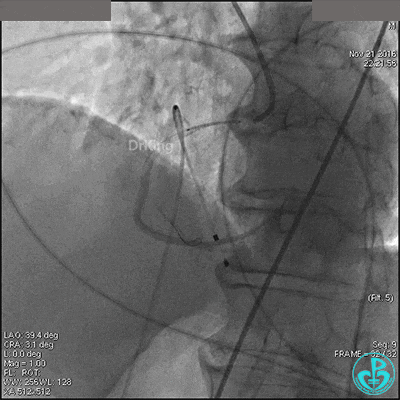
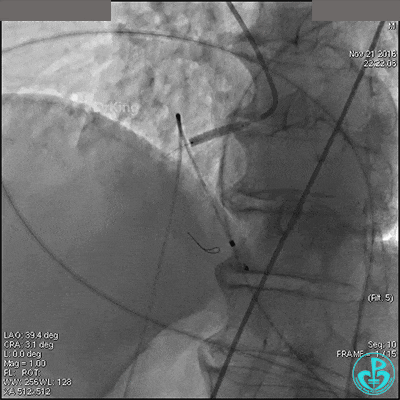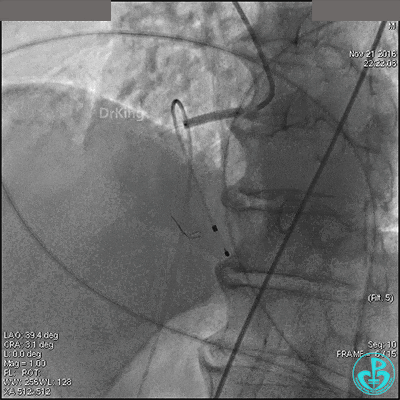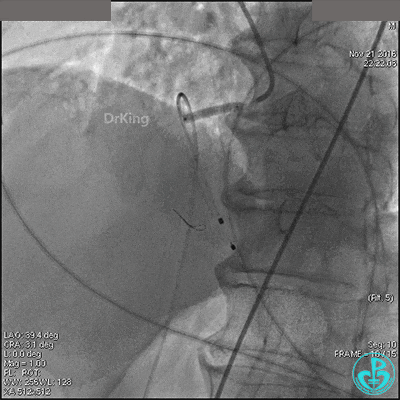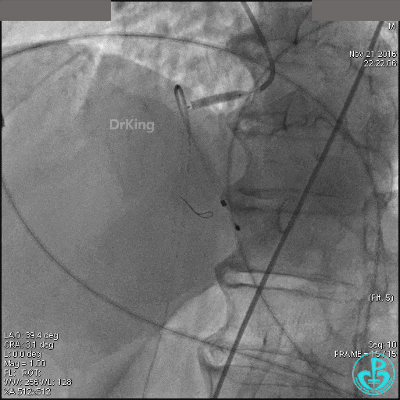
支架膨胀良好,右冠脉3级血流,主动脉瓣反流更加明显。术后,在手术室观察30分钟,患者的心率及血压稳定,但诉腰背痛较前加重。

返回CCU约10分钟后,患者出现胸闷、气短。查体双肺底部出现湿啰音,心率130次/分,心电图提示前壁导联ST段不典型抬高。患者很快意识丧失。心电监护提示室速,电复律后出现心搏骤停,抢救1小时无效,宣布患者临床死亡。