疹子长到眼睛,差点失明,就诊6次才查出病因
时间:2024-08-08 14:00:36 热度:37.1℃ 作者:网络
33岁的小凯生活在加州。他在6月曾前往纽约参加同性恋骄傲月活动,返回加州的第二天,他发现他的双手开始莫名发痒起红疹。“手痒得厉害,有时甚至疼得从睡梦中惊醒”,他回忆。起初,他认为是湿疹。他立即前往当地医院就诊。在这期间,红疹已经迅速恶化,他的手臂、脚踝、手肘都出现了疹子。
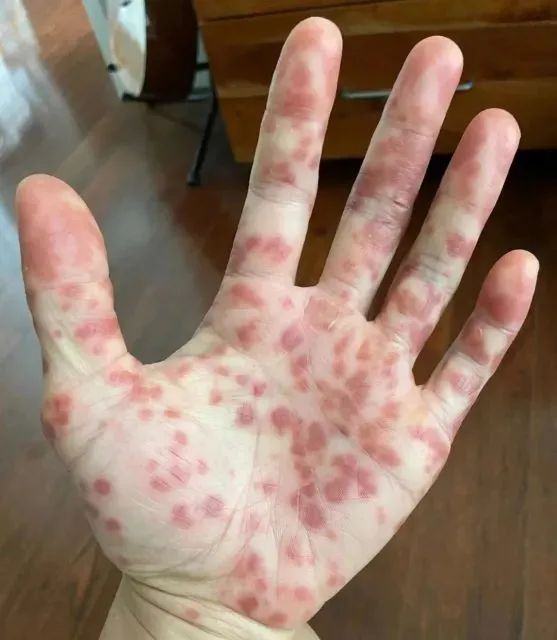
医生诊断为湿疹,并给他开了抗生素和类固醇。然而服药后的几个小时内,他身上出了更多的红疹,甚至开始朝着脖子和面部蔓延。小凯吓坏了,连忙前往另一家诊所。第二位医生认为是疱疹,并认为还可能有疥疮。但治疗依然不起效果,他脸上的疹子已经开始流脓渗液了。更可怕的是,他的嘴巴、喉咙里面、甚至眼睛下方都有疹子。
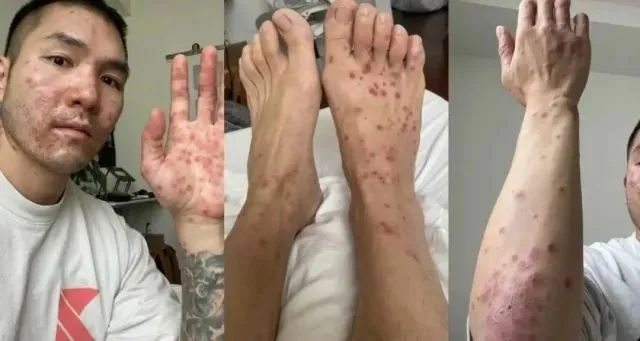
就这样他前后一共预约了6次诊疗,但是每个医生的答案都不同——皮疹、湿疹、疱疹、疥疮。煎熬了一个多月,他终于在加州大学旧金山(UCSF)的医学中心被确诊为猴痘。
医生介绍道:小凯是他见过最严重的患者之一,疹子已经蔓延到了眼睛下方。像小凯这么严重的患者,占总患者的5%左右。如果邝凯文继续被误诊耽误治疗时机,很可能疹子会导致眼睛感染失明。好在凯文恢复得很快,使用了治疗天花药物后,他在2周内已经褪去红疹,只剩下少部分的疤痕。
猴痘(Mpox)是由猴痘病毒(Mpox virus)引起的一种罕见的、散发的、天花样临床表现的病毒性人畜共患传染病,其既往主要发生在中非和西非。目前,猴痘已发生人际传播,并广泛传播到非洲以外的国家和地区。世界卫生组织公布,从2022年1月1日到2024年5月31日期间,全球116个国家/地区累计报告猴痘确诊病例 97,745 例;28个国家/地区累计报告病亡203例。广东疾控官网消息,6月10日,广州市监测发现2例猴痘病例。
传染源
猴痘病毒的主要宿主为非洲啮齿类(非洲松鼠、树松鼠、冈比亚袋鼠、睡鼠等),灵长类(多种猴类和猿类)由于与感染的啮齿类动物接触偶可感染。感染动物及猴痘病毒感染者是主要传染源。
传染途径
猴痘病毒通过黏膜和破损的皮肤侵入人体。
动物传人:人接触感染动物的病变渗出物、血液、其它体液,或被感染动物咬伤、抓伤,可感染猴痘病毒。
人与人:主要通过密切接触传播,也可通过飞沫传播,猴痘病毒还可通过胎盘从孕妇传播给胎儿,尚不能排除性传播。2022年发现的多例猴痘病例,在发病前发生过同性性行为,可能主要还是与性行为中的密切接触传播有关,目前尚不能确定是否会经过精液或阴道分泌物传播。
物传人:人与被病毒污染的物品接触也有可能感染。
易感人群
人群普遍易感。既往接种过天花疫苗者对猴痘病毒存在一定程度的交叉保护力,未接种过天花疫苗的人群(尤其是1981年后出生的人)对猴痘病毒普遍易感。
临床表现
潜伏期5~21天,多为6~13天。发病早期出现发热、寒战、头痛、嗜睡、乏力、背部疼痛和肌痛等前驱症状。90%患者出现明显的浅表淋巴结肿大,如颈部、腋窝、腹股沟等。
发病后1~3天出现皮疹。首先出现在面部,逐渐蔓延至四肢,手心和脚掌均可出现皮疹。
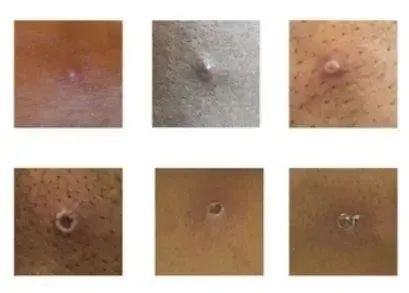
皮疹经历从斑疹、丘疹、疱疹、脓疱和结痂几个阶段,不同形态的皮疹可同时存在。疱疹和脓疱疹多为球形,直径约 0.5~1厘米,质地较硬,可伴明显痒感和疼痛。疱疹数量从几个到数千个不等,多呈离心性分布。可累及口腔黏膜、消化道、生殖器、结膜和角膜等。病程约 2~4 周。
结痂脱落后可遗留红斑或色素沉着,甚至瘢痕,瘢痕持续时间可长达数年。
部分患者可出现并发症,包括皮损部位继发细菌感染、呕吐和腹泻引起的严重脱水、支气管肺炎、脑炎、角膜感染等。
诊断
疑似病例
出现发热、淋巴结肿大伴有皮肤黏膜皮疹表现者,同时具备以下流行病学史中的任何一项即为疑似病例:
(1)发病前21天内有境外猴痘病例报告地区旅居史;
(2)发病前21天内与猴痘确诊病例有密切接触;
(3)发病前21天内接触过痘病毒感染动物的血液、体液和分泌物。
确诊病例
符合疑似病例定义者,经实验室检测,猴痘病毒核酸阳性或病毒分离阳性者。
治疗
目前国内尚无特异性抗猴痘病毒药物,主要是对症支持和并发症的治疗。
对症支持治疗
卧床休息,补充营养及水分,维持水、电解质平衡。体温高者,物理降温为主,超过38.5℃,予解热镇痛药退热,但要注意防止大量出汗引发虚脱。
注意保持皮肤、口腔、眼及鼻等部位清洁及湿润,避免搔抓皮疹部位皮肤,以免继发感染。皮疹部位疼痛严重时可予镇痛药物。
并发症治疗
继发皮肤细菌感染时给予有效抗菌药物治疗,根据病原菌培养分离鉴定和药敏结果加以调整。不建议预防性应用抗菌药物。出现角膜病变时,可应用滴眼液,辅以维生素A等治疗。出现脑炎时给予镇静、脱水降颅压、保护气道等治疗。
参考资料:猴痘诊疗指南(2022年版)


