【AJH】综述:急性移植物抗宿主病的一线治疗
时间:2025-04-04 12:10:41 热度:37.1℃ 作者:网络
急性GVHD
急性移植物抗宿主病(aGVHD)是造血干细胞移植的主要并发症;其由供者来源的免疫反应针对宿主组织而引发,通常累及肝脏、皮肤和胃肠道。由于人类白细胞抗原(HLA)分型、减低强度预处理以及GVHD预防措施的进步,aGVHD的发病率也在下降。然而,糖皮质激素一直是aGVHD一线治疗的主要手段,随着异基因移植数量的持续增加,改善aGVHD一线治疗的需求仍然很大。
《American Journal of Hematology》近日发表综述,概述了aGVHD的风险因素、流行病学和发病机制,讨论了风险分层的演变(从最初的Gluckesberg系统到近期基于生物标志物的策略),总结了支撑当前一线治疗的研究,并概述了未来的发展方向。

1.引言
aGVHD仍是异基因造血干细胞移植(HSCT)的主要并发症,是导致死亡和发病的重要原因,临床上仍属未被满足的需求,aGVHD 的发病机制涉及供者来源的免疫反应靶向宿主组织,主要影响皮肤、肝脏和/或胃肠道(GI),临床上表现为迅速发作的急性炎性红斑丘疹(皮肤)、胆汁淤积性肝炎(肝脏)、恶心/厌食(上消化道)、腹痛、腹泻、出血或肠梗阻(下消化道)。
aGVHD应与慢性移植物抗宿主病(cGVHD)相区分,后者在移植后病程的后期发病且更为隐匿,影响多种器官系统,主要表现为纤维化/硬化或其后遗症。过去,aGVHD和cGVHD的区分主要基于时间:aGVHD定义为造血干细胞输注后100天内发生,而cGVHD则在100天后出现;而现在的定义完全基于临床表现。aGVHD的亚型包括:在100天内发生的aGVHD(经典型aGVHD);100天后发生的aGVHD(迟发性aGVHD);以及在既往aGVHD缓解后再次发作的aGVHD(复发性急性GVHD)。此外,aGVHD和cGVHD的表现同时存在称为重叠综合征。这些区分在临床试验的入组资格中更具意义,而在治疗决策中的相关性则相对较小。
全身性皮质类固醇仍是aGVHD的一线治疗药物,其缓解率约为 30%-60% 。由于 aGVHD 的复发率很高且与不良预后相关, aGVHD仍存在改善一线治疗的未满足需求。在本综述中,我们将讨论 aGVHD 的风险分层和分级、一线治疗方案以及未来的发展方向。
2. aGVHD的风险因素及流行病学
aGVHD的主要风险因素包括受者高龄、供者/受者HLA不匹配(无关供者和 HLA 不全相合供者)、干细胞来源(外周血干细胞移植比骨髓移植更易发生 aGVHD)、供者/受者性别不匹配(尤其是女性供者-男性受者)、预处理方案强度(清髓性预处理方案[MAC]高于减低强度预处理方案[RIC],尤其是基于全身照射的方案),以及GVHD预防措施(移植后环磷酰胺[PTCy]为基础的方案优于既往标准钙调神经磷酸酶抑制剂[CNI]/甲氨蝶呤方案])。
由于供者选择、预处理方案相关毒性、移植后支持治疗以及GVHD预防和治疗方面的改进,美国异基因HSCT患者的生存率在过去 20 年中有所提高,从 2001 至 2005 年的 43.4% 上升至 2016 至 2021 年的 61.1%。在aGVHD方面,大约在 2000 年,生存率的提高可归因于环孢素 A/甲氨蝶呤(CNI/MTX)为基础的 GVHD 预防方案的使用;进入 21 世纪后,得益于供者选择(如HLA基因分型)的进步以及RIC HSCT 的更广泛应用。自 2010 年代以来,半相合移植中PTCy方案的使用增加,随后在不全相合和全相合移植中也得到推广,这也是降低 aGVHD 发生率的一个持续推动力。
3. aGVHD的发病机制
合理的新治疗干预需要考虑aGVHD的发病机制,机制可分为三个阶段:
第一阶段:预处理治疗损伤宿主组织,引发损伤相关分子模式((DAMP)的释放,例如例如ATP、尿酸、肝素硫酸和白介素-33等。它们与它们的受体(ATP: p2x7和P2Y2,尿酸:Nlrp3炎性体)结合,激活宿主抗原呈递细胞(APC)。胃肠道损伤尤其重要——调节可能导致肠隐窝损伤、黏膜屏障紊乱并诱发肠道生态失调。肠道菌群结构部分介导了这些毒性作用,部分是通过微生物病原体相关分子模式(PAMP)(如脂多糖,LPS)的系统性易位导致受体(如toll样受体,TLR)介导的APC激活增强。肿瘤坏死因子-α (TNF-α)、白细胞介素-1和-6 (IL-1、IL-6)等多种细胞因子在APC活化过程中也发挥协同作用,许多细胞因子通过Janus激酶(JAK)激活通路发出信号。
第二阶段:活化的宿主APC将抗原呈递给供者CD4⁺和CD8⁺效应T细胞(Teff)。CD8⁺ Teff细胞因主要组织相容性复合体(MHC)Ⅰ类分子的差异而引发aGVHD,并需要与次要组织相容性抗原(miH)直接相互作用。CD4⁺ Teff细胞可以通过与miH或MHCⅡ类分子相互作用引发aGVHD,还可以通过释放细胞毒性细胞因子诱导组织损伤,而无需与MHCⅡ/miH直接相互作用。T细胞的激活、分化和增殖受到多种活化性和抑制性通路的调节:正向通路包括CD28、CD80/86、CD278、CD40L和CD134,通常通过JAK信号通路介导;负向通路包括CTLA-4、PD-1、B7H3等。另一个负向调节通路涉及一种称为CD4⁺调节性T细胞(Treg)的抑制性T细胞亚群,它们可以通过优先摄取IL-2,导致Teff细胞因细胞因子耗竭而失活;或者通过分泌IL-10、IL-35和TGFβ来抑制Teff细胞的功能,此外还可以通过分泌颗粒酶直接杀伤Teff细胞。
第三阶段:在第二阶段产生的细胞因子和炎症介质放大并介导组织损伤。活化的供者Teff从淋巴组织迁移到靶组织。许多趋化因子(如CCL2-5、CXCL2、CXCL9-11、CCL17和CCL27)过度表达以增强T细胞的归巢能力;整合素(如α4β7及其配体MadCAM-1)在肠道归巢中发挥关键作用。重要的是,抗炎性CD4⁺ Treg的活化、增殖、归巢和迁移到炎症部位为aGVHD的缓解提供了一条路径(图1)。

4. GVHD风险分层
4.1 基于严重程度的分级
由于aGVHD通常累及皮肤、肝脏和/或肠道,Gluckesberg 等人在 1974 年首次制定了 aGVHD 严重程度分级系统,对这些器官分别按 0分(无)至 4分(严重)进行评分,从而得出 I(轻度)、II(中度)、III 和 IV(重度)aGVHD 的最终总体分级。(表 1 和表 2)

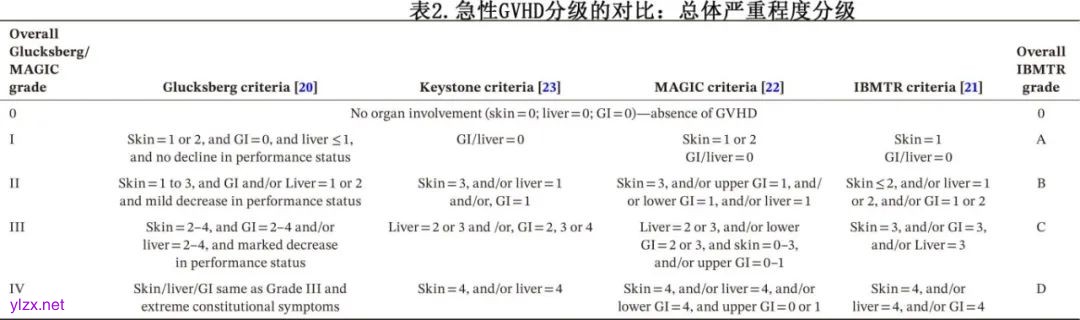
20 年后,在超过 8000 例患者的大型队列中,Keystone 共识会议重新评估了这些标准,随后国际血液和骨髓移植研究中心(CIBMTR)也进行了重新评估,其目标为重新审视并制定基于结局的标准,以及在基于环孢素的GVHD预防的背景下验证分级标准。Gluckesberg 分级系统能够成功识别具有不同死亡风险的患者,但各等级内部存在差异,具有相同疾病等级但器官受累模式不同的患者,其预后也显著不同。例如,在 Gluckesberg 系统中,只要皮肤分级小于 4,则1 级肝脏和/或胃肠道 aGVHD 就归类为 II 级,然而IBMTR 分析指出,在这种情况下, 皮肤 0-2 级aGVHD的治疗失败风险显著低于皮肤 3 级,因此应给予不同分级(表 1 和表 2)。另一个重大变化是引入上消化道表现,并从分级系统中去除了主观且非特异性的功能状态。
在“改良Glucksberg”和CIBMTR分级系统之间,器官分期和aGVHD分级存在显著的异质性,以至于在明尼苏达大学对864例患者的研究中,这两种分级系统均未能最佳预测预后(见表1和表2)。为此开发了一种“基于模式(“pattern-based)”的明尼苏达分级系统,它结合两种系统的分级(例如,如果改良Glucksberg分级为II级、IBMTR分级为C级,则归类为IIC),并根据2年移植相关死亡率(TRM)和糖皮质激素治疗失败的风险将其二分为高危和标危。IIIC、IIID和IVD级为高危,包括皮肤3期伴有下消化道2期或肝病的病例,以及下消化道≥3期、肝脏≥3期和皮肤4期的病例;这强调了下消化道和肝脏受累对TRM的高风险预示。另一方面,所有上消化道aGVHD均归入标危类别,表明其总体预后较好。通过血液和骨髓移植临床试验网络(BMTCTN)中心的1723例患者数据库进一步验证了改进的明尼苏达急性GVHD风险评分,证实高危aGVHD患者对一线糖皮质激素的反应显著较差,且与标危患者相比TRM更高。该评分正在BMTCTN和其他一线治疗研究中使用,作为工具用于识别需要比单药糖皮质激素更积极治疗的高危aGVHD患者,并为标危aGVHD患者提供糖皮质激素替减量药物。
由于多年来存在多种指南,以及它们在解释各种定义时差异较大,重度aGVHD的报告仍存在差异。基于此,西奈山急性GVHD国际联盟(MAGIC)也评估了一种更标准化的诊断和临床分期方法,实现了从不同中心收集临床数据的统一性,并完善了现有的严重程度指数(见表1和表2)。MAGIC标准的优势包括:(1)对上消化道GVHD的定义更为精确,无需活检即可捕捉;(2)成人下消化道GVHD分期无需量化腹泻量,便于实施;并且任何4期下消化道GVHD均归为IV级,与其不良影响一致;(3)更精确地定义四个诊断置信水平——“确诊”“可能”“可疑”和“阴性”,以便于可扩展的实施,尤其是在临床试验中。MAGIC标准已获得欧洲血液和骨髓移植组(EBMT)、美国国立卫生研究院(NIH)、国际血液和CIBMTR工作组的认可,并广泛应用于各大联盟(例如BMTCTN)开展的大规模试验和生物标志物研究。
总结来说,aGVHD的严重程度是通过综合评分来临床评估的,该评分结合皮肤、肝脏和胃肠道(GI)的受累情况,并给予同等权重,同时考虑或不考虑基于部位的风险(GI和肝脏受累与更高的死亡风险和更低的治疗反应相关)。总体而言,aGVHD的最大严重程度(可在回顾中知晓,但在疾病起始时不一定明确)与非复发死亡率(NRM)风险相关,尽管在同一临床分级内,个体预后可能存在显著差异。
4.2 基于生物标志物的分级
鉴于上述局限性,人们越来越关注采用无偏的蛋白质组学筛选来识别新的生物标志物,以更好地预测、预后和定制aGVHD的治疗。许多此类工作由上述 MAGIC 联盟牵头,该联盟是一群造血干细胞移植中心,根据 MAGIC 共识标准对 GVHD 进行分级,并定期收集血清用于生物标志物检测。大多数已识别的生物标志物涉及细胞因子、其受体、生长因子、血管生成因子、黏附分子以及与 aGVHD 系统性或器官特异性表现相关的组织特异性分泌或损伤蛋白。在过去二十年中,一系列生物标志物已被评估,例如肿瘤发生抑制因子 2(ST2)、胰岛再生蛋白 3α(REG3α)、肿瘤坏死因子受体 1(TNFR1)、Elafin、肝细胞生长因子(HGF)、白细胞介素 8(IL-8)和 IL-2Rα,这七种生物标志物已在 2、3、4、5、6 种标志物的组合中以及单独的 ST2 中进行了广泛研究。
肠道损伤是aGVHD死亡的主要驱动因素,因此MAGIC 优化了两种生物标志物算法——REG3α 和 ST2,以得出一个单一值,即 MAGIC 算法概率(MAP),可预测患者在 6 个月时非复发死亡的个体概率。在症状出现时测量的 MAP 将患者分为三个风险组,即Ann Arbor GVHD 评分 1 - 3 分,可反映了三组之间非重叠且不同的非复发死亡率风险。该算法在 aGVHD 发病时对非复发死亡率的预测优于临床分级。此外,在治疗开始 4 周时,MAP 比临床症状的改善或客观反应更能预测非复发死亡率。这可能反映出生物标志物对肠道隐窝损伤的评估比症状更精确,因此能够识别出应答者和非应答者中具有显著不同非复发死亡率的患者。为此,生物标志物正在临床试验中用于以风险适应性(risk-adapted)的方式为 aGVHD 个体化治疗。
4.3 aGVHD的反应评估
目前尚无基于共识的aGVHD反应的精确定义,但如果 aGVHD 的体征和症状完全消失,则通常定义为完全缓解(CR);体征和症状部分改善则视为PR;对于病情没有改善或反而恶化,即未达到CR或PR标准的患者,通常定义为无缓解(NR);在初始使用类固醇治疗后没有反应或疾病进展的患者则被认为患有类固醇难治性aGVHD。尽管不同中心的定义有所不同,但欧洲骨髓移植学会-北美国际骨髓移植研究组(EBMT-NIHCIBMTR)工作组将类固醇难治性定义为以下任一情况:(i)在开始标准治疗后3-5天内疾病进展;(ii)在治疗后5-7天内未能改善;(iii)在包括类固醇在内的免疫抑制治疗超过28天后仍未完全缓解。此外,类固醇依赖定义为:(i)在初始成功治疗至少7天后,无法将泼尼松减量至低于2 mg/kg/天;(ii)在减量过程中aGVHD复发。关于至反应时间,对于非难治性患者,目前的标准是4周时总体反应,但不同试验可能会根据干预措施的特点提供不同的时间点。
5 .aGVHD的一线治疗——当前管理及未来方向
5.1 皮质类固醇
5.1.1 局部皮质类固醇治疗
对于仅出现轻度皮肤受累的 I 级aGVHD患者,通常采用局部皮质类固醇治疗。除非皮疹加重或 aGVHD 进展累及其他器官,否则不建议使用全身性皮质类固醇,因为其并不能改善生存率或非复发死亡率,且与较高的感染率和其他不良事件(AE)相关。对于局部强效皮质类固醇使用受限的部位(如面部皮肤),也可考虑使用局部钙调神经磷酸酶抑制剂(如他克莫司)或 JAK 抑制剂(如芦可替尼)。
5.1.2 局部联合全身皮质类固醇治疗
对于较低危aGVHD(I 级或 II 级),局部胃肠道应用具有肝脏高首过代谢的糖皮质激素(例如倍氯米松二丙酸酯)有效,约 70% - 80% 的患者有反应。另一项研究表明,对于 I 级胃肠道aGVHD,使用倍氯米松 8mg/day,持续 50 天,联合10 天 1mg/kg泼尼松的低剂量治疗,与单独使用全身性糖皮质激素相比,胃肠道aGVHD治疗失败的风险更低(风险比[HR] 0.63,95%置信区间[CI] 0.35 - 1.13)。这些数据表明,对于早期胃肠道aGVHD,局部胃肠道用药是合理的,但需要密切监测治疗反应。
5.1.3 低剂量全身皮质类固醇治疗
一项大型的单中心回顾性研究证实,低剂量糖皮质激素疗法(泼尼松 1mg/kg)的疗效与标准剂量皮质类固醇疗法相当,表明在aGVHD(尤其是无较高级别下消化道受累的患者)的初始治疗中,应考虑使用较低剂量的糖皮质激素。对于上消化道GVHD、Ⅰ-Ⅱ 级下消化道GVHD以及皮肤GVHD,一项 3 期随机研究表明,较低剂量的全身性糖皮质激素(泼尼松 0.5mg/kg对比 1mg/kg)可减少糖皮质激素用量,且疗效相当(42 天累计泼尼松剂量分别为 27.1 ± 12.7 mg/kg和 22.2 ± 13.7 mg/kg,减少 18%;p=0.08)。
5.1.4 标准剂量全身性皮质类固醇治疗
除上述特殊情况外,对于 II-IV 级aGVHD的一线治疗仍为全身糖皮质激素,通常为泼尼松,剂量为 2mg/kg/d或等效剂量。一项随机试验研究了 10mg/kg/d甲泼尼龙(MP)与 2mg/kg/d MP 在≥II 级 aGVHD 患者以及对 0.5mg/kg/d MP 治疗 2 天无反应的 I 级 aGVHD 患者中的疗效。高剂量糖皮质激素治疗并未提高初始缓解率(68% vs 71%,p=0.9),也未能阻止疾病进展至 III 或 IV 级 aGVHD(17% vs 20%,p=0.6])。接受糖皮质激素治疗的患者中通常约 30%-60%在治疗 7-14 天内出现缓解,随后通常会逐渐减少糖皮质激素用量。在 Hings 等人的研究中,对 14 天内对全身性糖皮质激素治疗有反应的患者进行短程与长程减量治疗的随机分组,结局没有显著差异,但长程减量组的总糖皮质激素用量更高(长程减量组为 6300 mg/m2,短程减量组为 2275 mg/m2),且未带来任何显著获益。
5.1.5 皮质类固醇减量治疗
大多数在此之后描述的新药都是在类固醇治疗的基础上进行评估的(类固醇+方案),但也有研究评估了非类固醇的替代方案用于aGVHD的初始治疗。在一项研究中,标危aGVHD(根据明尼苏达风险评分/Ann Arbor生物标志物状态)患者接受西罗莫司治疗,与接受标准全身性类固醇治疗的患者相比,在第28天(73.9% vs. 70.3%)和第56天(73.9% vs. 75.7%)的PR/CR率相似,并且显示出显著的类固醇减量效应。
5.2 新药
5.2.1 既往研究
由于仅有半数患者对一线糖皮质激素治疗有反应,因此学者尝试了多种方法来提高其疗效,总结见表 3。加用吗替麦考酚酯(MMF、etanercept、denileukin diftitox、喷司他丁、英夫利昔单抗以及 IL-2 抗体巴利昔单抗均未显著提高反应率或生存率。
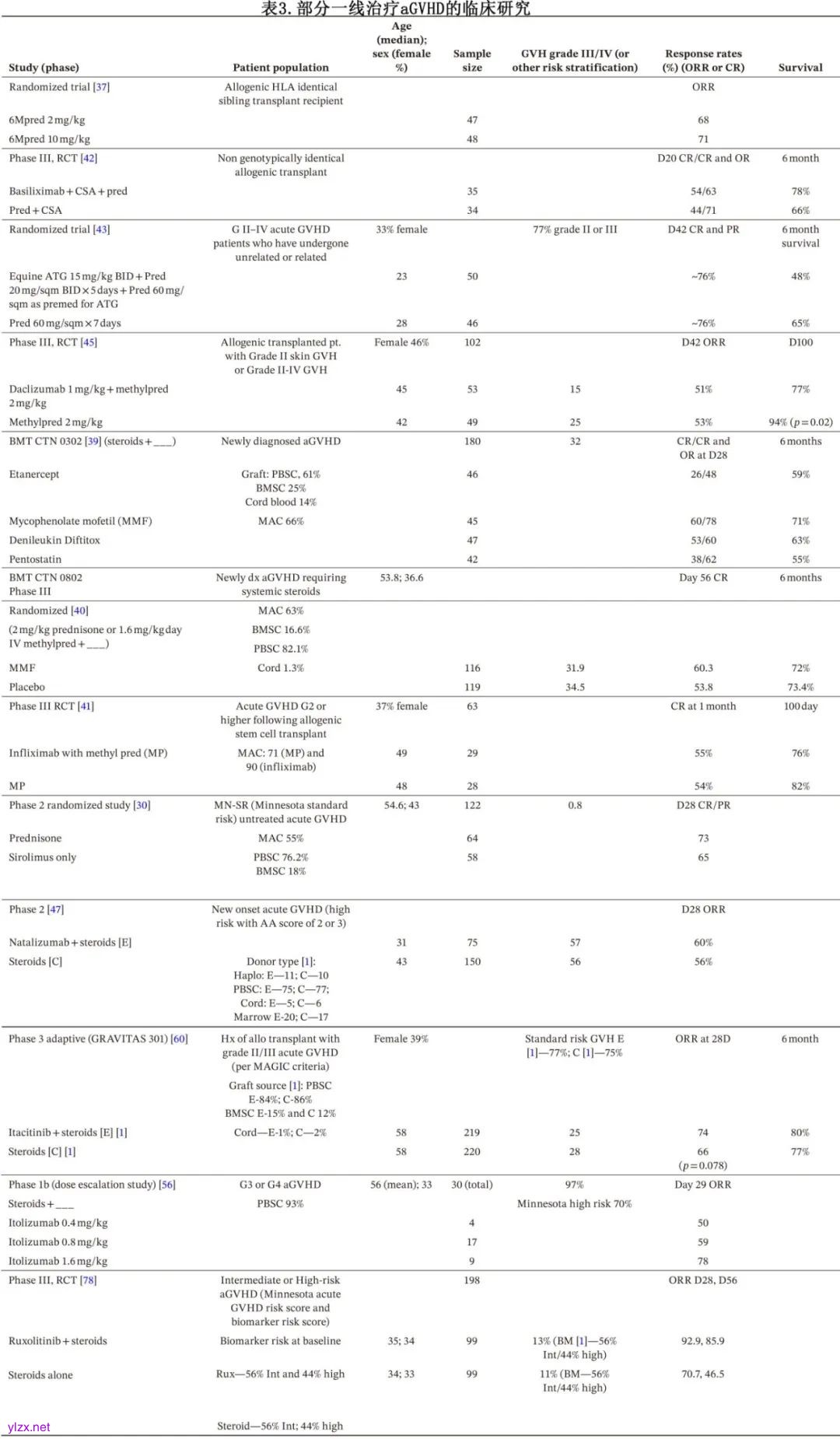
值得注意的是,在多项研究中,在一线治疗中加入抗胸腺细胞球蛋白(ATG)并未显示出优势。一项前瞻性随机试验将 ATG 与类固醇进行比较,结果显示两组在缓解率、副作用或生存率方面均无差异。另一项研究在一线治疗中比较了 ATG联合类固醇与单纯使用类固醇,结果表明 ATG 并未提高缓解率(两组均约为 76%;p>0.8);且 ATG 组的巨细胞病毒感染率更高(44% vs 22%;p=0.02),感染性和非感染性肺炎的发生率也更高(50% vs 24%;p<0.01)。很可能由于这些并发症,联合治疗组在 6 个月时的生存率有下降的趋势。
另一种白细胞介素-2 受体抗体daclizumab在针对激素难治性aGVHD的 2 期研究中显示出 47% 的良好反应率,从而促使开展了一项双盲、多中心、随机对照试验,比较daclizumab联合激素与单纯激素作为II-IV 级aGVHD一线治疗的效果。令人失望的是,试验结果显示两组的反应率相似(单纯激素组为 53%,联合治疗组为 51%),且联合治疗组的总生存率(p<0.01)和 100 天生存率(77% vs 94%,p=0.02)更低。
如前所述,aGVHD的大部分死亡率和发病率源于下消化道受累。临床前研究表明,α4β7 整合素受体介导的 T 细胞向肠道淋巴组织的迁移在同种反应性效应 T 细胞(Teff 细胞)对肠道的侵袭中起着重要作用。在一项随机 3 期试验中,使用维得利珠单抗阻断α4β7 整合素在预防下消化道 aGVHD 方面显示出疗效(至第 180 天的下消化道 aGVHD 无病生存率,维多珠单抗组为 85.5%,安慰剂组为 70.9% [HR=0.45,p<0.001])。然而,使用natalizumab阻断α4β7 整合素在一线 aGVHD 治疗中未显示出疗效,一项natalizumab联合类固醇治疗高危aGVHD 的 2 期试验未能证明其与单独使用类固醇相比有更优疗效。
5.2.2 进行中的研究
尽管治疗aGVHD的大多数新药一线治疗均未超过单独使用类固醇,但正在研究的疗法或许会给未来带来希望。
粪便微生物群移植(FMT):如前所述,GVHD(尤其是下消化道VHD)中可见微生物群失调,个别报告和汇总的荟萃分析表明,FMT 对难治性肠道aGVHD有效。正在进行的试验正在评估第三方 FMT 联合全身性类固醇治疗高危肠道 aGVHD。在最近的一项初始治疗报告中,9 例未接受过治疗的患者接受了 FMT,28 天时下消化道(LGI)CR率为 70%,1 周内即出现初步反应,且肠道微生物多样性有所改善。进一步评估对于确认这些发现至关重要。益生元或益生菌补充剂也可能带来益处,值得评估。
间充质干细胞(MSC)是骨髓中一种罕见的非造血细胞群,具有强大的免疫调节作用,可影响适应性免疫和先天免疫反应。已有众多研究探讨了MSC在急性和慢性GVHD中的疗效。尽管MSC似乎非常安全,但其疗效报告却不一致。由于不同中心在MSC的制备、处理和放行标准上存在显著异质性,导致这些研究结果无法直接比较。此外,尚未明确的宿主因素以及MSC与宿主微环境之间的复杂相互作用也会影响其总体疗效。例如,Remestemcel-L是一种来源于骨髓的体外培养的成人间充质干细胞,与类固醇联合使用时,在一项2期临床试验中显示出94%的反应率。然而在随后的3期试验中,Remestemcel-L与安慰剂+二线治疗相比,在类固醇难治性aGVHD患者中未能达到主要终点——持久完全缓解(DCR)(35% vs. 30%;p=0.42)。尽管总体试验结果令人失望,但亚组分析显示,肝脏aGVHD患者在接受Remestemcel-L治疗后DCR显著高于安慰剂组(29% vs. 5%;p=0.047)。因此,目前正在进行一项临床试验,研究异基因MSC在高危aGVHD患者中的疗效。(表 4)

P-选择素糖蛋白配体-1(PSGL-1,CD162):PSGL-1在多种细胞类型上表达,包括内皮细胞、白细胞和血小板。在T细胞激活时,PSGL-1发生糖基化,介导T细胞黏附于毛细血管后静脉,导致T细胞向炎症组织迁移。Neihulizumab是一种针对CD162的单克隆抗体,能够抑制T细胞迁移,并已在类固醇难治性急性移植物抗宿主病(SR-aGVHD)中显示出疗效。目前该药正在作为aGVHD的一线治疗进行研究(见表4)。
CD6是T细胞介导炎症的共刺激受体,它与CD166(抗原或激活的白细胞黏附分子,ALCAM)结合,后者存在于内皮细胞、上皮细胞和抗原呈递细胞(APC)上。CD6与ALCAM的结合对于T细胞的增殖、激活以及从血管内向组织的迁移至关重要。临床前研究证明,CD6在效应T细胞(Teff)中上调,而在调节性T细胞(Treg)中下调,因此CD6成为调节Teff反应的一个有吸引力的靶点。Itolizumab是一种首创的人源化单克隆抗体,可结合CD6并导致CD6脱落,已在自身免疫性疾病中显示出疗效。随后,一项1b期研究评估了Itolizumab联合类固醇作为高危III-IV级aGVHD患者的一线治疗,结果显示在第29天的反应率为63%,且反应持久,平均反应持续时间为206天。目前正在进行一项国际多中心随机3期试验,评估Itolizumab联合类固醇与单独使用类固醇治疗III-IV级aGVHD以及伴有下消化道受累的II度急性GVHD的疗效。
α1-抗胰蛋白酶(AAT)是一种丝氨酸蛋白酶抑制剂,能够通过增加调节性T细胞(Treg)与效应T细胞(Teff)的比例来抑制实验性、GVHD。观察性研究假设,与肠道GVHD相关的蛋白丢失性肠病可能导致AAT缺乏,并促进类固醇耐药。一项前瞻性多中心研究评估了AAT在类固醇难治性急性GVHD中的应用,结果显示ORR和CR分别为65%和35%。重要的是,在对治疗更耐药的胃肠道aGVHD患者中反应率达到64%,其中50%的患者实现CR。此外,AAT还显示出潜在的生存获益,6个月生存率为45%,高于SR-aGVHD预期的约30%。
因此,AAT联合类固醇与单独使用类固醇的对比研究正在BMTCTN 1705中进行,这是一项针对高危aGVHD(明尼苏达标准)或累及下消化道+皮肤的II级急性GVHD的3期、多中心、随机对照试验。
JAK1/2抑制剂芦可替尼已成为治疗激素难治性aGVHD的成功策略。在一线治疗中,在一项 I 期试验取得初步成功后开展了一项 III 期试验,对比芦可替尼联合激素与单纯激素治疗急性 GVHD(表 3)。第 56 天的ORR,芦可替尼联合激素组高于单纯激素组(85.9% vs 46.5%;OR=7.07,p<0.001)。对于有反应的患者,芦可替尼联合激素组 6 个月的缓解持续率(DOR)为 81.3%,而单纯激素组为 51.1%(p<0.001)。此外,复发性aGVHD 患者二线治疗的使用频率在芦可替尼联合激素组更低(25.3% vs 54.5%,p<0.001)。然而该研究的一个缺陷在于,研究对象主要是年轻且体能状况良好的患者,且为 II 级和明尼苏达标危aGVHD 患者。如前所述,这类患者很可能本身对单纯激素治疗就有反应。芦可替尼联合糖皮质激素在高危aGVHD中的疗效是否更优仍有待确定。需要特别指出的是,在一项比较糖皮质激素联合选择性 JAK1 抑制剂itacitinib与单纯糖皮质激素用于 aGVHD 初治的随机 3 期试验中,itacitinib并未显示出ORR的改善。
6. aGVHD的支持治疗
6.1 感染风险
aGVHD会增加发生 III 级及危及生命的感染的风险。在最近的一项 CIBMTR 分析中,aGVHD 使细菌血流感染(BSI)的风险增加(II - IV 级 GVHD 为 24.9%,0/I 级 aGVHD 为 15.3%)。下消化道 aGVHD 与 BSI 的发生密切相关,尤其是肠球菌和革兰氏阴性杆菌(HR=1.54,p=0.0019)。4 期皮肤 aGVHD与 BSI 之间也存在关联趋势(HR=1.85,p=0.07),,尤其是金黄色葡萄球菌和其他凝固酶阳性葡萄球菌菌血症。目前尚无针对aGVHD患者的细菌预防指南。然而对于II-IV级/下消化道或4级皮肤aGVHD的高危患者,可以考虑进行细菌预防。
耶氏肺孢子菌肺炎(PJP)是一种危及生命的感染,死亡率高,可在移植受者中发生。在一项CIBMTR分析中,27%的肺孢子菌肺炎(PCP)病例患有III-IV级aGVHD,而对照组为14%。使用甲氧苄啶-磺胺甲噁唑(TMP-SMX)进行预防可使PJP的发病率降低91%,并且应在aGVHD期间继续使用。
aGVHD患者中病毒再激活也是一个令人担忧的问题。各种DNA病毒(如巨细胞病毒(CMV)、EB病毒、乙型肝炎病毒、细小病毒B19以及呼吸道病毒)都可能会在患者处于免疫抑制状态下发生再激活或被感染。CMV再激活在血清学阳性的移植受者中相当常见(发生率为20%-40%),并且在一些研究中认为是aGVHD的风险因素。一种常见的策略是每周进行CMV监测,并在必要时使用缬更昔洛或更昔洛韦进行抢先治疗。一些中心根据3期随机试验的积极结果,常规使用莱特莫韦进行CMV预防。当使用莱特莫韦时,需要继续使用阿昔洛韦或缬阿昔洛进行水痘-带状疱疹病毒(VZV)预防。
在异基因移植中,由念珠菌和霉菌(例如曲霉菌)引起的侵袭性真菌感染(IFI)一直是一个重大问题。过去,念珠菌属是IFI的主要病因,但随着氟康唑的引入及广泛应用,也改变了流行病学格局——移植相关感染监测网络(TRANSNET)关于移植受者中IFI负担的数据显示,如今曲霉菌属(43%)是最常见的IFI,其次为念珠菌属(28%)和其他霉菌。≥2级急性GVHD是IFI的独立风险因素,应促使考虑使用抗真菌预防。在一项包括≥2级aGVHD患者的3期随机对照试验中,泊沙康唑在预防IFI方面优于氟康唑(发生率:5.3% vs. 9.0%;OR=0.56,p=0.07),尤其是在预防侵袭性曲霉病(IA)方面(2.3% vs. 7.0%;OR=0.31,p=0.006)。在一项针对血液系统恶性肿瘤和HSCT评估各种抗真菌药物的69项研究的荟萃分析中,泊沙康唑在预防IA和IFI方面最为有效。然而抗真菌药物的选择需要根据患者、疾病以及中心相关因素进行个体化调整。
6.2 功能能力与生活质量
aGVHD患者面临着严重的症状负担以及功能状态的下降。此外,诸如大剂量皮质类固醇和其他免疫抑制剂等治疗手段会进一步增加并发症的风险,并可能加剧身体机能的衰退。关于 aGVHD 患者支持性护理问题的大规模代表性研究文献匮乏。这至少部分是由于(1)缺乏量化急性 GVHD 症状负担的标准化工具;(2)在急性疾病期间需要频繁报告患者报告结局(PRO);(3)缺乏将生活质量(QoL)和 PROs作为终点指标的试验。尽管如此,多项研究表明,急性 GVHD 及其严重程度的增加会导致生活质量、身体、社会和心理功能的显著下降。
aGVHD患者的生理功能会下降,尤其是接受大剂量皮质类固醇治疗的患者。在一项针对 23 例接受大剂量皮质类固醇治疗的aGVHD 患者的前瞻性研究中,五次坐立(five times sit-to-
stand,p=0.0132)、膝关节伸展(p=0.0182)和徒手肌力测试(p=0.0466)均显著下降,表明此类患者存在肌病和肌无力的风险。遗憾的是,这些患者对锻炼计划的依从性很差,在aGVHD 治疗开始后不久就应尽早开始职业和/或物理治疗。目前正在进行的一项试验正在研究对新诊断的aGVHD 患者(正在接受全身性皮质类固醇治疗)进行为期 12 周的虚拟监督有氧和抗阻运动计划的可行性。基于运动的干预措施的另一个局限性在于,由于aGVHD 的炎症环境、大剂量皮质类固醇和住院治疗会导致分解代谢状态,患者存在营养不良、低白蛋白血症和水肿的较大风险,因此需要进行个体化的营养评估和补充。
异基因移植患者中有40%-50%会出现心理痛苦,随着aGVHD的发展,造血干细胞移植患者的社会隔离和心理痛苦会进一步加剧,因此医护人员应评估患者的心理社会压力因素。两项前瞻性试验表明,将姑息治疗与移植治疗相结合可以改善许多患者的PRO,包括抑郁、症状负担、生活质量、疲劳、焦虑和创伤后应激障碍(PTSD)。尽管这些研究并非专门针对aGVHD患者,但考虑到姑息治疗在预后意识、症状管理和应对心理社会压力方面的重要作用,将其作为心理社会护理的触发因素是合理的。
7.总结
总之,作者强调了异基因造血干细胞移植后aGVHD这一持续存在的并发症负担。在患者和供者选择、移植方法、GVHD 预防和支持治疗方面的进展已使包括 aGVHD 患者在内的患者生存率得到提高,但针对 aGVHD 患者的更优治疗方案仍在探索中。目前的标准治疗方案仍是皮质类固醇,局部或全身使用,最好采用最低有效剂量,并在有反应的患者中优化减量,以尽量减少免疫抑制和药物不良反应带来的毒性。希望基于新型生物标志物的预后评估与对 aGVHD 病理生物学的更深入理解,能很快促成新型一线 aGVHD 治疗方案的成功应用,从而提高治疗反应率,降低治疗毒性,并优化患者的生存率。
参考文献
Mehta AK, et al.Toward Improving Initial Therapy of Acute Graft Versus Host Disease.Am J Hematol . 2025 Feb 12. doi: 10.1002/ajh.27593


