难治性高血压的治疗方案,记住这五步!
时间:2023-07-07 19:10:23 热度:37.1℃ 作者:网络
临床实践上,目前对难治性高血压的治疗原则推荐如下:经过充分的高血压原因或诱因评估以后,针对原因和诱因,在生活方式改良和心理干预基础上进行合理的三联或四联降压药物治疗,剂量充分,服药规律,长期维持,使多数患者的血压能明显下降至达标水平,争取减轻或逆转靶器官损伤,从而显著降低心血管事件。难治性高血压管理主要包括生活方式干预、药物治疗和器械治疗三个方面(如下图)。下面重点阐述药物治疗,附带尚在研究中的器械治疗。
药物治疗
基于病理生理和临床实践,我们对难治性高血压的药物治疗流程提出了改良建议(如下图)。
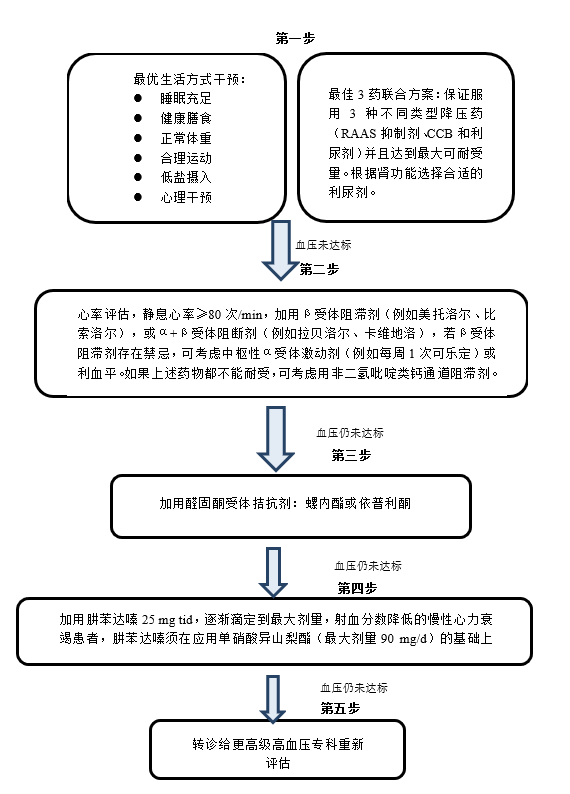
难治性高血压在标准三联药物治疗后血压不达标,第二步推荐用抗交感药物。这与2008年AHA难治性高血压科学声明推荐不同,因为高血压与交感神经系统过度兴奋有密切关系,尤其是标准三联治疗后血管扩张,有效容量下降,往往刺激交感神经系统兴奋,心率加快,并且抗交感药如β受体阻滞剂有一定的抑制醛固酮分泌作用,故其使用应该先于抗醛固酮药物。这步调整在病理生理上是合理的。
如果血压仍然不达标,第三步推荐加用醛固酮拮抗剂螺内酯(或依普利酮)。这一步推荐有几个随机临床试验作为基础,但是从临床实践角度考虑,如果增加抗醛固酮治疗效果明显,意味着这个患者有可能是原发性醛固酮增多症或者是醛固酮增多,需要确认原发性醛固酮增多症诊断是否成立,如果确诊,应该进行病因治疗;如果醛固酮偏高,但没有达到原发性醛固酮增多症诊断标准,使用抗醛固酮药物仍然合理,反之使用可能带来这类药物的不良反应,包括高钾血症、男性乳腺发育等。
如果到了第三步血压仍然不能达标,进入第四步是个别专家的建议,因为绝大部分严重高血压都有诱发原因,不能只强调增加降压药物,建议找更高级的高血压专科重新评估,对部分有适应证的患者,可尝试行介入性器械治疗。
降压药物的选择在流程框架下需遵循个体化原则,根据患者高血压病理生理特征、对降压药的反应性和耐受性,选择适合患者的降压药物。对高肾素和高交感活性的患者以RAAS抑制剂(ARB或ACEI)和β受体阻滞剂治疗为主;对低肾素而醛固酮增多的患者,应加用螺内酯或依普利酮;对循环RAAS低水平患者,以CCB和利尿剂为主;对摄盐量大或盐敏感患者,在强调严格限盐的同时适当增加噻嗪类利尿剂用量;对估算肾小球滤过率(eGFR)≤30 mg/(min·1.73m2)的患者应采用襻利尿剂,非透析患者如果RAAS抑制剂的使用或剂量受限,应增加CCB的剂量,可以二氢吡啶类与非二氢吡啶类CCB合用,必要时联合α受体阻滞剂。
降压药治疗过程中需重视做好以下几方面工作:
(1)合理运用诊室血压、家庭自测血压和24小时动态血压监测降压效果;
(2)评估服药依从性,耐心听取患者对用药方案的反应,并予以针对性的调整,必要时检查患者尿液中药物含量;
(3)评估药物安全性,了解患者的不适主诉,尤其是体位性头晕或黑矇;询问对治疗药物的耐受情况和不良反应。
器械治疗
难治性高血压的血压达标是巨大挑战,对真正的难治性高血压,多种降压药物联合不能达标或药物不能耐受情况下,要考虑使用器械治疗高血压。近十余年来,各种基于器械的降压疗法陆续出现,包括去肾神经、刺激压力感受器反射、改良周围化学感受器和髂动静脉造瘘等。目前,基于器械的高血压治疗正在快速演变,各种器械的研发方兴未艾,但仍无公认有效的器械疗法出现。根据2018欧洲心脏病学会、欧洲高血压学会和中国高血压指南的建议,高血压的器械治疗目前仍在临床试验阶段,尚未推荐用于高血压的常规治疗。因此,积极推进研发能够一次治疗长期降压的微创或无创器械,减少降压药抵抗或依赖十分迫切必要。


