探案丨青年男性发热背痛,竟然是TA惹的祸?
时间:2021-12-24 06:02:05 热度:37.1℃ 作者:网络
一、病史简介
男性,27岁,上海人,2021-05-11入中山医院感染病科
主诉:背痛10天,发热伴气促3天
现病史:
2021-05-01 无诱因自觉左侧肩胛下区疼痛,呈阵发性抽痛,每天约1-2次,每次持续约数秒钟,当时无明显气急,无其它不适,未诊治。
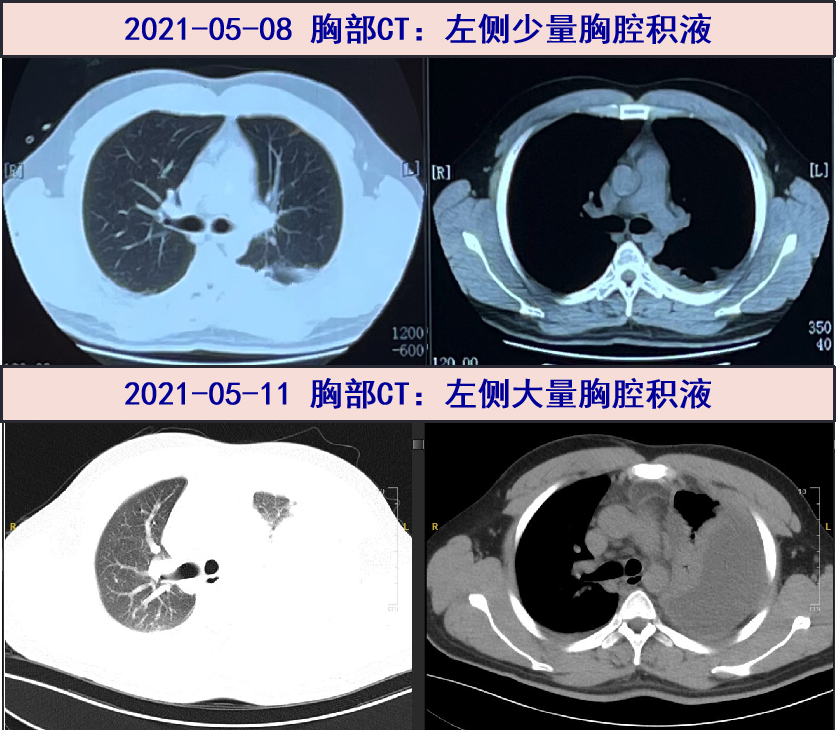
2021-05-08 午后开始出现发热,Tmax 39℃,伴气促,左侧背痛较前加重,至区中心医院就诊,查WBC 15.56X10^9/L,N 84.3%;CRP未查,PCT:5.21ng/mL;胸部CT:左侧胸腔少量积液。予以比阿培南+莫西沙星抗感染,体温转平,但背痛及气促等症状无缓解。
2021-05-11 气促加重,SpO2 90%(不吸氧),胸腔积液超声:左侧胸腔见大量无回声区(深度:108mm),内见大量分隔,无法穿刺。为行胸水穿刺引流并明确胸水原因2021-05-11收入我科。
病程中,无明显咳嗽咳痰咯血等不适,精神稍萎,食眠尚可,二便无异常,体重无明显变化。
既往史:否认近期外伤史及口腔科操作史,否认近期龋齿及牙痛,否认高血压、糖尿病史,否认结核及接触史。
二、入院检查(2021-05-11)
【体格检查】
T 36.3℃, P 108bpm, R 20次/分, BP 120/76mmHg;
左下肺未闻及明显呼吸音,右肺呼吸音粗,未及明显干湿啰音;心尖部未及杂音;腹平软,无压痛反跳痛;双下肢无明显水肿。
【实验室检查】
血气分析(吸氧3L/min):PaO2 67mmHg,P/F ratio 203mmHg;
血常规:Hb 139g/L;WBC 25.28X10^9/L;N 89.6%;
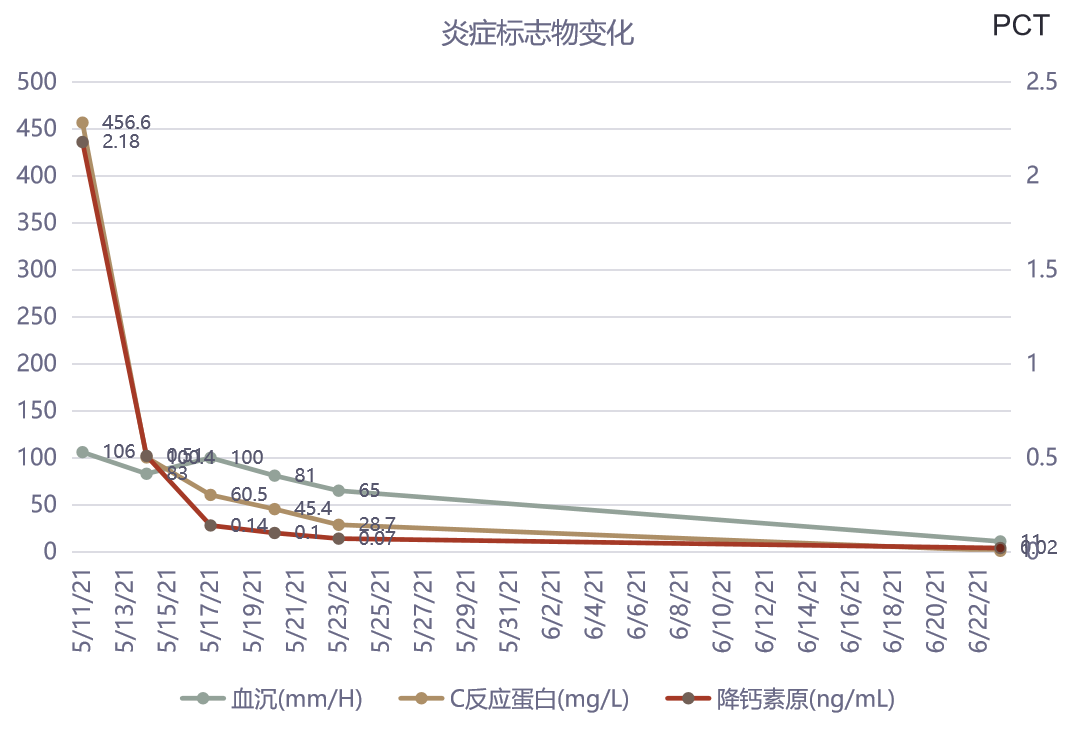
炎症标志物:hs-CRP 456.6mg/L;ESR 106mm/H;PCT 2.18ng/mL;
肝肾功能:ALT/AST 10/9 U/L;BUN 5.5umol/L,SCr 97umol/L,UA 294umol/L;
出凝血功能:FDP>1400mg/dL,D-二聚体 4.08mg/L;
心肌酶谱:cTnT 0.013ng/mL,BNP 134.0pg/mL;
血隐球菌荚膜抗原:(-);G试验:<10;
T-SPOT:A/B:1/3(阴性对照0/阳性对照329);
肿瘤标志物:未见异常;
自身抗体:ANA (-),ANCA (-),抗GBM抗体 (-);
细胞免疫功能检查:正常;
【辅助检查】
05-11 心电图:正常心电图;
05-11 心超:未见异常;
05-11 胸部CT:左侧大量胸腔积液伴肺不张。
三、临床分析
病史特点:患者青年男性,既往体健,急性起病,主要表现为反复肩胛下区背痛,伴发热及气促;血常规白细胞计数及炎症标志物明显升高,WBC 25.28X10^9/L,N 89.6%;CRP 456.6mg/L,PCT 5.21ng/mL;低氧血症明显;胸部CT显示短期内出现大量左侧胸腔积液;T-SPOT阴性。该患者胸腔积液原因需考虑以下疾病可能:
感染性胸腔积液:本例患者急性病程,发热伴胸痛,白细胞升高,C反应蛋白及降钙素原明显升高,故需考虑细菌感染所致胸腔积液可能,常为混合感染,厌氧菌感染多见,可表现为脓胸;可进一步通过胸水穿刺引流以明确诊断。
肺炎旁胸腔积液:多继发于肺炎,老年人多见,多合并明显全身毒性症状。该患者为青年男性,病程中无明显咳嗽咳痰,查体未及明显湿性啰音,胸部CT检查未见肺炎表现,仅仅表现为单侧胸腔积液伴肺不张,故考虑该诊断可能较小。
结核性胸膜炎:为青年人单侧胸腔积液最常见的感染性病因,因结核分枝杆菌及其代谢产物刺激胸膜而引起的胸膜炎症及渗出。该患者T-SPOT结果阴性,全身毒性症状较重,尤其是白细胞计数、C反应蛋白及降钙素原升高明显,故可能性较小。可进一步通过胸水常规、生化、ADA、X-pert、抗酸涂片及分枝杆菌培养等检查明确。
癌性胸腔积液继发感染:如肺癌胸膜转移或胸膜恶性肿瘤所致的胸腔积液,可继发感染从而引起发热等全身症状。但该患者为青年男性,起病时主要表现为反复肩胛下区疼痛,胸部CT提示为单侧胸腔积液,血清肿瘤标志物阴性,抗感染治疗后体温好转,胸部CT检查未见明显占位性病变依据。可待胸水充分引流后随访胸部影像学检查,明确有无肺内或胸膜内隐匿性肿瘤病灶,必要时进一步完善PET/CT检查。
其他非感染原因:如结缔组织疾病、血胸、乳糜胸等。需考虑有无自发性血胸或乳糜胸可能,但该患者近期无明确外伤史,既往无相关慢性疾病史及胸部手术史,故该可能性较小;可进一步通过胸水穿刺引流明确诊断。
四、进一步检查、诊治过程和治疗反应
2021-05-11 超声引导下行左侧胸腔积液穿刺置管,引流出黄色胸水540mL;胸水常规:WBC 15270/mm3,多个核细胞 86.0%;脱落细胞阴性;胸水细菌真菌涂片阴性,抗酸涂片阴性;予以左氧氟沙星0.6g ivgtt qd+阿米卡星0.6g ivgtt qd抗感染。

2021-05-13 继续引流胸腔积液,共引流出1500ml胸水;胸水细菌培养:混淆魏斯菌、微小微单胞菌;胸水ADA 42.0 U/L;停阿米卡星,调整为哌拉西林/他唑巴坦4.5g ivgtt q8h+左氧氟沙星0.6g ivgtt qd抗感染;胸水引流不畅,予尿激酶3万U qd胸腔注入减少局部粘连。

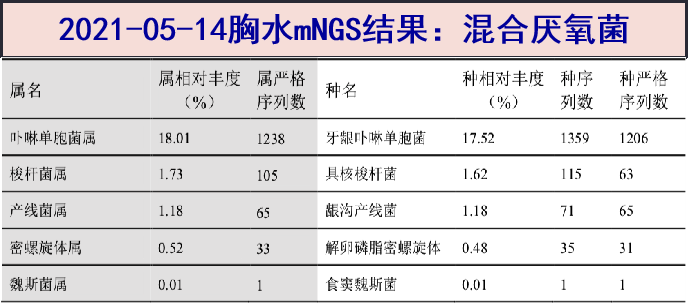
2021-05-14 胸水mNGS回报(05-11送检):混合厌氧菌;
2021-05-14 随访D-二聚体 14.63mg/L,较入院时升高;双下肢深静脉超声血流通畅未见血栓;予以低分子肝素预防性抗凝治疗。
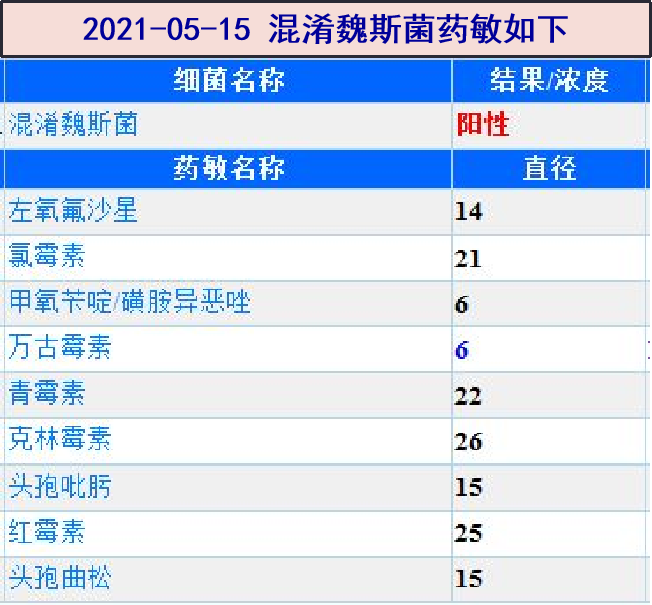
2021-05-15 混淆魏斯菌药敏结果:左氧氟沙星抑菌圈直径14mm、青霉素抑菌圈直径22mm,继续哌拉西拉/他唑巴坦+左氧氟沙星抗感染;
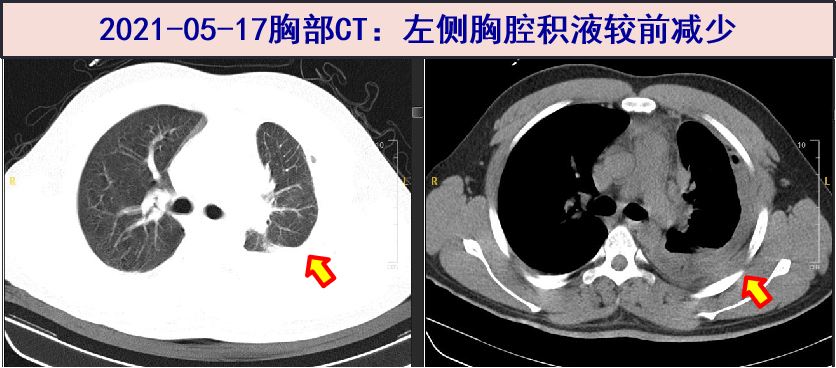
2021-05-17 随访胸部CT:左侧胸水较前明显减少。静滴哌拉西林/他唑巴坦后出现腹部散在斑丘疹伴瘙痒,考虑药物过敏可能大,予停用哌拉西林/他唑巴坦,调整为左氧氟沙星0.6g qd+左奥硝唑1g qd抗感染,同时予抗过敏治疗。
2021-05-23 随访血常规:WBC 9.99X10^9/L,N 59.9%;炎症标志物:ESR 65mm/H,hs-CRP 28.7mg/L,PCT 0.07ng/mL;较入院时明显好转;胸管无明显胸水引流,随访超声见左侧少量胸水,予拔管。
2021-05-24 改左氧氟沙星0.5g qd+甲硝唑0.4g tid口服出院。
出院后随访
2021-06-23 随访胸部CT:左侧少量胸腔积液,较前明显好转;左侧胸膜增厚。随访血常规:WBC 6.65X10^9/L,N 37.3%;炎症标志物:ESR 11mm/H,hs-CRP 1.0mg/L;PCT 0.02ng/mL;考虑患者左侧胸膜有增厚,继续予以左氧氟沙星+甲硝唑抗感染治疗。
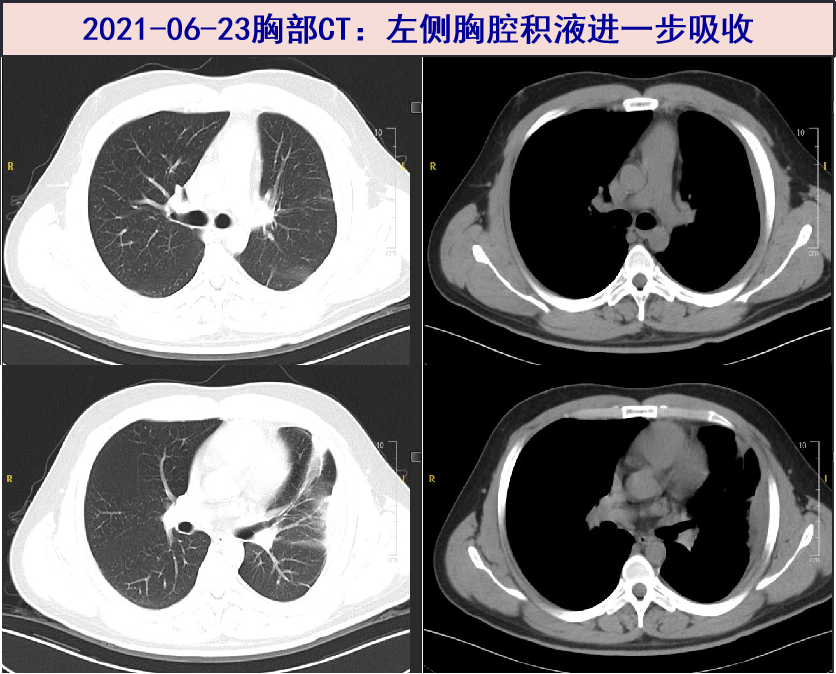
五、最后诊断与诊断依据
最后诊断:
脓胸:以厌氧菌为主的混合感染诊断依据:
患者青年男性,急性病程,发热、背痛伴低氧血症,血常规白细胞计数升高,炎症标志物明显升高(WBC 25.28X10^9/L,N 89.6%;CRP 456.6mg/L,PCT 5.21ng/mL);T-SPOT阴性;胸部CT显示快速进展的单侧为主的胸腔积液;胸水常规白细胞升高,达15270/mm3,以多个核细胞为主;细菌培养及mNGS结果示以厌氧菌(卟啉单胞菌、具核梭杆菌等)为主的混合感染;使用左氧氟沙星+甲硝唑抗感染治疗获得良好疗效,故本病诊断明确。
六、经验与体会
脓胸是指胸腔积液出现明显的化脓性改变,多是由于细菌感染侵入胸膜腔所致,可继发于细菌性肺炎或肺炎旁胸腔积液,也可由病原体血行或淋巴管播散至胸膜腔而引起。肺炎旁胸腔积液可见于约40%的细菌性肺炎患者,其中约5-10%可进展为脓胸。临床表现取决于起病时间和患者的免疫功能是否正常,以及具体的病原体毒力。常见临床特征包括发热、咳嗽咳痰、胸膜炎性胸痛、气促、呼吸困难等。可引起脓胸的病原微生物谱与细菌性肺炎相似,包括链球菌、金黄色葡萄球菌及肠杆菌科细菌。但胸膜腔内的无氧环境可能导致厌氧菌感染的比例更高,常见包括具核梭杆菌、普氏菌、消化链球菌和产黑色素拟杆菌。本例患者的胸水mNGS检查检出大量的牙龈卟啉单胞菌、具核梭杆菌等厌氧菌核酸序列,故考虑混合厌氧菌感染。
脓胸的治疗需要在充分引流的基础上联合全身抗菌药物使用。由于脓胸患者中厌氧菌感染多见,故经验性治疗应同时覆盖需氧菌及厌氧菌。常用的经验性治疗抗菌药物包括克林霉素、β-内酰胺类/β-内酰胺酶抑制剂(如阿莫西林克拉维酸、氨苄西林舒巴坦或哌拉西林他唑巴坦)和碳青霉烯类(如亚胺培南、美罗培南)。细菌性脓胸的抗生素疗程取决于患者的具体情况,影响因素包括:微生物对抗生素的敏感性、初始治疗的效果、肺实质和胸膜病变的范围、引流是否充分(评估标准是放射影像学缓解和胸管停止流液)和宿主因素(如免疫状态和临床效果)。对于部分难治性脓胸患者,可联合胸腔内冲洗。本例患者入院后即予以胸水穿刺引流,在获得了厌氧菌培养及胸水mNGS检查结果后,快速调整为哌拉西林他唑巴坦治疗,虽因出现过敏反应,但后续左奥硝唑联合左氧氟沙星治疗效果满意,治疗6周后肺部影像学基本吸收。
由于化脓性改变,引流液的粘稠性一般较高,且临床大多使用的Arrow管通常管径较细,因此引流管堵塞的情况较为多见。英国胸科学会指南的建议定期冲洗胸管有助于维持胸管通畅,如通过三通阀使用30mL无菌生理盐水冲管,每6小时一次。有研究表明,胸膜腔内早期使用纤溶药物可减少局部粘连及分割形成,促进引流效果,常用的纤溶药物包括链激酶、尿激酶和组织纤溶酶原激活剂等。胸膜腔内给予纤溶药物的副作用包括胸痛、发热、变态反应和胸膜腔出血。本例患者早期应用了尿激酶胸腔注入,保证了局部胸水的充分引流。
参考文献:
[1] Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg 2017; 153:e129.
[2] Mummadi SR, Stoller JK, Lopez R, et al. Epidemiology of Adult Pleural Disease in the United States. Chest. 2021 May 20. https://doi.org/10.1016/j.chest.2021.05.026.
[3] Livingston MH, Mahant S, Connolly B, et al. Effectiveness of Intrapleural Tissue Plasminogen Activator and Dornase Alfa vs Tissue Plasminogen Activator Alone in Children with Pleural Empyema: A Randomized Clinical Trial. JAMA Pediatr 2020 04 01; 174(4).


