毛发红糠疹的治疗进展
时间:2023-09-15 11:03:21 热度:37.1℃ 作者:网络
毛发红糠疹(pityriasis rubra pilaris,PRP)是一种少见的慢性炎症性、丘疹鳞屑性皮肤病,临床特征包括红棕色毛囊角化性丘疹,橙红色鳞屑性斑块,岛状正常皮肤以及掌跖角化过度,可发展为红皮病,严重影响患者生活质量。
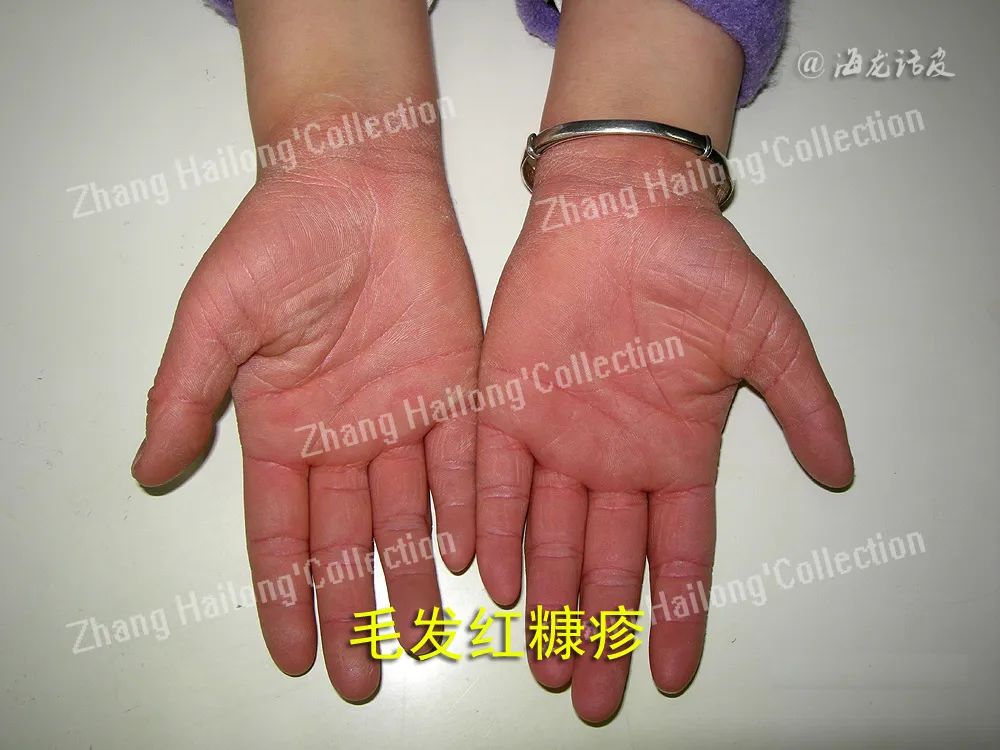
1835年,Claudius Tarral首次描述这种疾病,1889年Besnier将其命名为毛发红糠疹,并沿用至今。1980年Griffiths根据PRP患者的发病年龄,临床特征等将其分为5种亚型,1995年Miralles提出第6种亚型,即与HIV相关的PRP。尽管认为经典型PRP有自发缓解趋势,但临床上PRP常显示一个长期和治疗抵抗的过程。目前尚无针对PRP的治疗指南,其治疗建议主要基于临床经验、病例报告、小型病例系列及回顾性研究,包括局部治疗,光疗,系统性维A酸类药物,甲氨蝶呤,环孢素,生物制剂等。
局部治疗
局部治疗是PRP的基本治疗,常见的局部疗法包括润肤剂,糖皮质激素、水杨酸、维A酸类药物、钙调磷酸酶抑制剂、维生素D3衍生物等,治疗结果各不相同。其中外用润肤剂进行皮肤护理是所有PRP患者治疗的基础,有助于提高皮肤的水合作用,修复皮肤屏障,缓解皮肤干燥、瘙痒症状,且安全性高,建议贯穿整个病程。糖皮质激素具有抗炎作用,也常用于PRP的局部治疗,不良反应与药物效价、治疗时间和作用部位有关,应注意皮肤萎缩等风险,不宜大面积、长期使用。
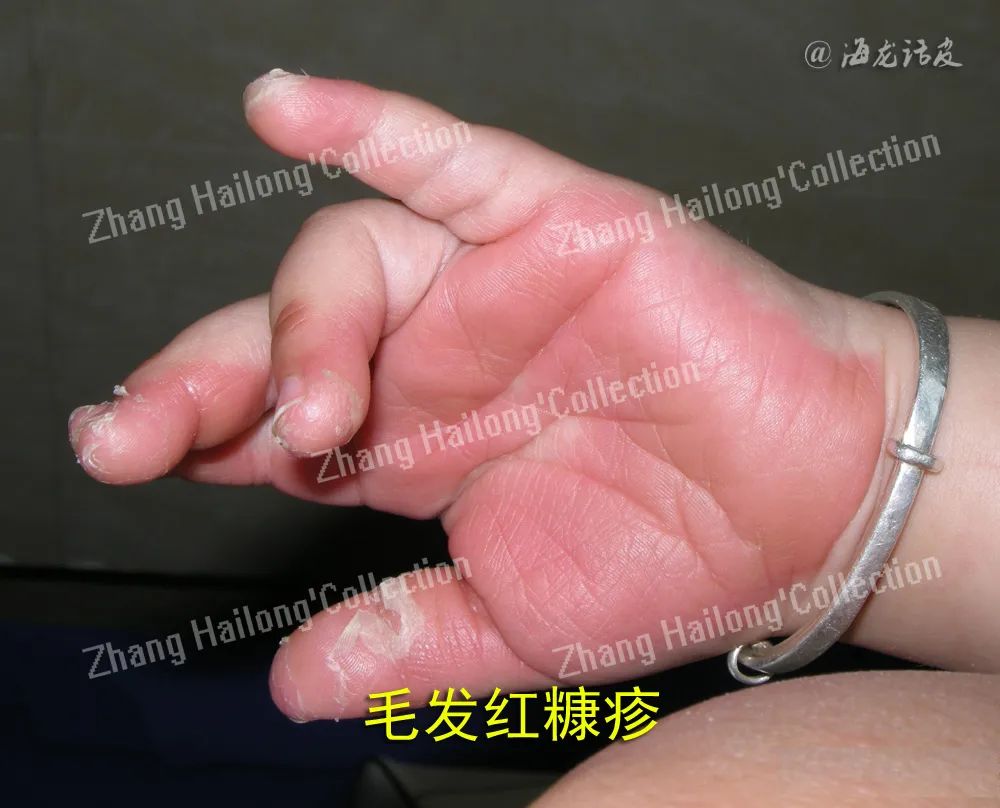
5%~20%的水杨酸具有角质溶解、剥脱作用,可用于角化过度部位,并可促进其它外用药物的渗透,长时期、大面积使用有水杨酸中毒的风险。维A酸类药物,如0.05%的维A酸软膏,可调节表皮的增生和分化,促进皮肤正常角化,部分患者可能出现皮肤刺激症状。钙调磷酸酶抑制剂,如他克莫司和吡美莫司,可抑制T细胞内钙依赖性信号传导途径,减少T细胞产生促炎细胞因子,具有免疫调节作用,不良反应主要为局部刺激症状。维生素D3类似物,代表药物有卡泊三醇、他卡西醇等,能抑制皮肤角质形成细胞的过度增生和诱导其分化,不良反应主要是皮肤刺激症状,应注意大量外用后血清钙上升的风险,不宜全身大面积、长期使用。局部治疗很少作为单一疗法治疗PRP,通常与物理治疗和系统治疗联合使用,难以得出单药有效率。儿科患者或病变局限者(IV型)对局部治疗反应较好,可考虑单用局部治疗。
光疗
光疗是一种有效且耐受性良好的物理疗法,减少局部治疗的需要,其中窄谱UVB(NB-UVB)和补骨脂素UVA(PUVA)和UVA1光疗具有重要意义,已被广泛用于银屑病、特应性皮炎、白癜风、皮肤T细胞淋巴瘤、光敏性皮肤病和扁平苔藓等多种皮肤病。治疗原理涉及抑制免疫反应、诱导细胞凋亡,抑制DNA复制,调节细胞因子浓度等。
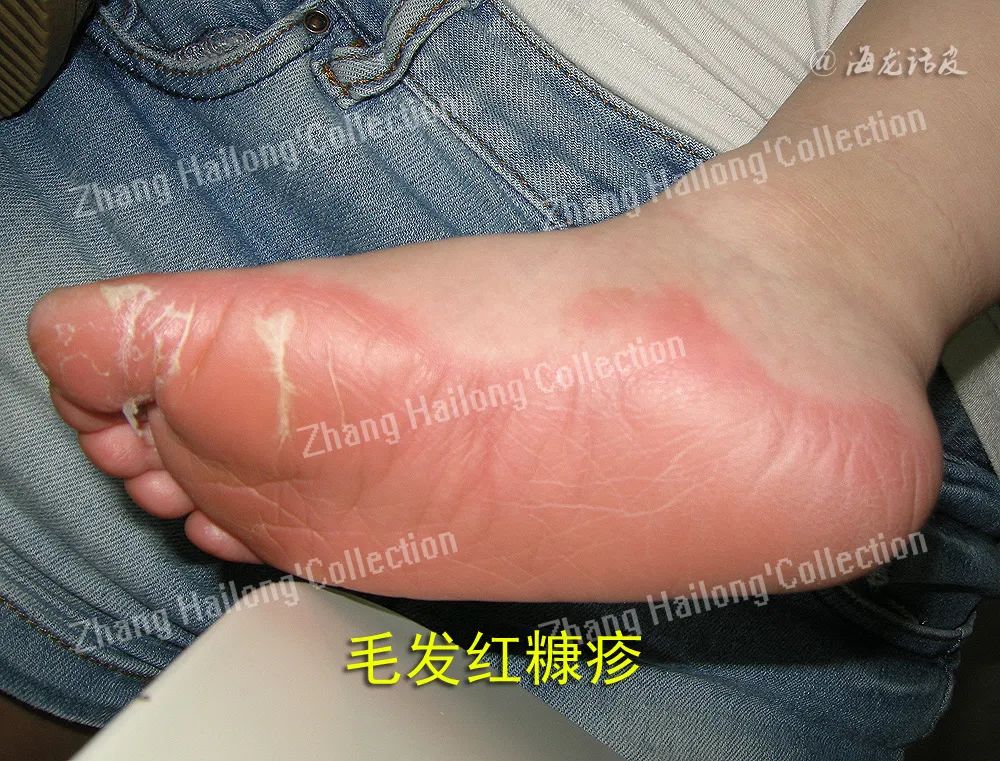
然而,光疗对PRP的应答率仅为7.7%~31%。一项病例系列中,3例患者尝试使用NB-UVB,均未成功。光疗常与维A酸类药物联合,阿维A联合PUVA、窄谱UVB、UVA1已在一些文献中报道有效。光疗的一般耐受性良好,其中NB-UVB可用于儿童和妊娠期,短期不良反应包括红斑、皮肤干燥、瘙痒、水疱等,一般可通过剂量调整和加强润肤剂使用而缓解,长期不良反应有光老化,其致癌性目前尚有争议。PRP对光疗的反应似乎是矛盾的,一方面有报道显示光疗对PRP有积极疗效,另一方面,也有报道称其有诱发或加重PRP的潜在风险,所以建议在光疗前进行相关检查。
系统治疗
维A酸类药物:
维A酸类药物是维生素A的衍生物,通过作用于核内维A酸(RARs),具有抗炎、抗增殖、调节免疫等作用。维A酸类药物被认为是PRP的一线系统性治疗,包括异维A酸、阿维A、阿维A酯、阿利维A酸等,平均8.1周起效,12~24周治疗反应明显,总体良好应答率为42%。
异维A酸的推荐剂量为0.5~1mg/kg·d,两篇综述报道其显著改善率分别为69.6%和61.1%。阿维A酸的推荐剂量为0.5mg/kg·d。不同文献中报道的阿维A的显著改善率差异较大,两篇综述报道其显著改善率分别为36%和24.7%,两篇病例系列中则分别为50%和46.2%,而另一项大型病例系列报道其良好应答率仅为19%。阿维A酯与阿维A同为第二代维A酸类药物,有文献报道其显著改善率为47%,平均19.6周起效。

阿利维A酸是一种新型维A酸类药物,与其它同类药物相比,在PRP治疗方面显示更高的疗效和较低的不良反应。推荐剂量为30mg/d,目前有6篇文献共10例接受阿利维A酸治疗的PRP患者被报道,其中5例对阿维A无效,均给予阿利维A酸30mg/d口服,9例患者皮肤状况显著改善,瘙痒和鳞屑在数周内(4~8周)消失,1例获得部分改善。
维A酸类药物的不良反应主要有皮肤黏膜干燥、血脂异常、致畸、骨骺早期闭合、转氨酶升高等,育龄期妇女应注意避孕,异维A酸停药3个月内避免怀孕,阿维A停药2年内避免怀孕。维A酸类药物对青少年PRP也有良好的疗效,短期使用耐受性良好。
在维A酸类药物中,异维A酸和阿利维A酸似乎比阿维A更有效,且洗脱期更短,此外,考虑到阿利维A酸虽然有很好的疗效报道,但发表的病例数量有限,其疗效须谨慎解释,建议异维A酸作为PRP的一线治疗。
甲氨蝶呤:
甲氨蝶呤是一种叶酸代谢拮抗剂,通常被视为维A酸类药物的替代或辅助治疗,可用于对维A酸类药物抵抗或禁忌的PRP患者,被建议作为PRP的二线治疗。推荐剂量为15~25mg/w,皮下注射似乎比口服效果好,治疗4~8周可观察到改善。有文献报道甲氨蝶呤的良好应答率为33.1%。而其他研究则报道其有更高的显著改善率(55%~71.4%)且耐受性良好。目前关于甲氨蝶呤在PRP儿童中使用的数据有限。常见的不良反应包括: 肝毒性、骨髓抑制、感染、脱发、胃肠道紊乱、致畸。
环孢素:
环孢素是一种免疫抑制剂,可选择性抑制T细胞,无骨髓毒性,常规剂量为2.5~5mg/kg·d。可被视为PRP的一种治疗选择,因为它起效迅速(3.7周观察到治疗反应),然而,其治疗数量少,疗效证据薄弱且不一致,安全性不佳,特别是在老年患者中,限制了其在PRP中的应用。主要不良反应包括肾毒性、高血压、多毛,增加淋巴瘤发生率、牙龈增生等。
阿普来特(Apremilast):
阿普来特通过抑制磷酸二酯酶4(PDE4),增加细胞内cAMP水平,从而降低促炎因子水平(TNF、IL-17、IL-23),达到抑制炎症反应的结果。常见的不良反应包括胃肠道不适、头痛。
生物制剂
PRP患者皮损中促炎固有细胞因子(TNF、IL-12、IL-23)和适应性T细胞因子(IL-17A、IL-22)的上调为靶向抑制TNF、IL-23/Th17通路治疗PRP提供了理论支持。最近的研究表明IL-23/Th17通路可能在PRP的发病机制中发挥了核心作用。生物制剂在PRP中的使用是一种超适应症用药,主要用于对传统药物疗效不佳的严重难治性PRP患者,通常按照银屑病治疗方案用药。

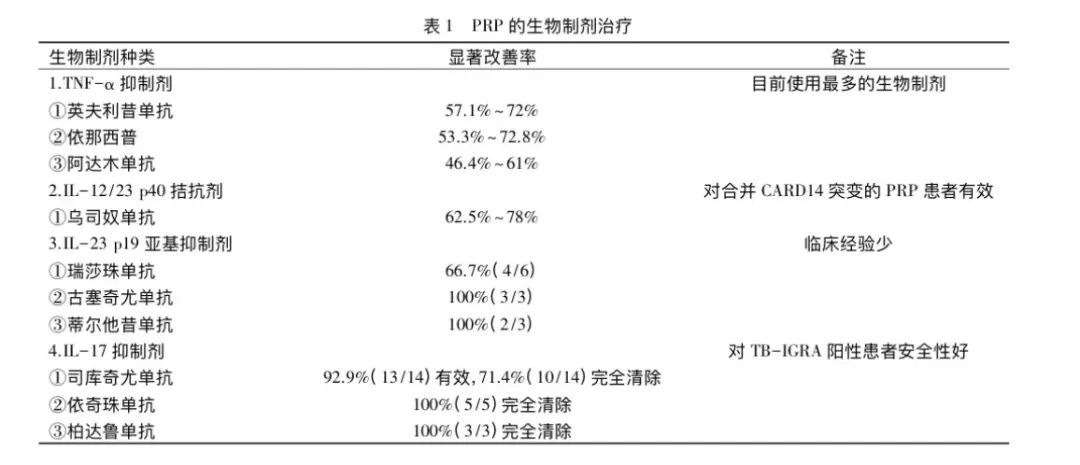
生物制剂被证明在严重难治性PRP中具有快速显著疗效和良好的安全性,平均 4.6周观察到治疗反应,明显清除率达50%~78%。一项回顾性研究报道生物制剂单药 或联合治疗难治性PRP的成功率分别为81.1%和87.5%。应注意其有增加严重感染和恶性肿瘤的风险。PRP生物制剂治疗见表1。
TNF-α抑制剂:
TNF-α抑制剂是PRP中应用最广泛的一类生物制剂,包括英夫利昔单抗、依那西普和阿达木单抗。英夫利昔单抗是迄今报道应用最多的生物制剂,显著改善率为57.1%~72%,大多在2~6周(平均3.8周)起效,最快在4周后出现完全清除。依那西普大多在6~8周起效,显著改善率为53.3%~72.8%。阿达木单抗1~6周(平均3.5周)起效,显著改善率为46.4%~61%。
值得注意的是一种TNF-α抑制剂治疗失败后可考虑继续选择其它同类药物。结合上述三种TNF-α抑制剂的有效率、用药经验及药物成本,我们建议首选依那西普,治疗失败后可选择英夫利昔或阿达木单抗。
乌司奴单抗:
乌司奴单抗是一种针对IL-12/23p40亚基的单克隆抗体,既往报道其显著改善率为62.5%~78%,大多在2~4周起效,4~16周获得显著或完全改善。伴CARD14基因突变的PRP患者常有PRP阳性家族史,发病年龄早,且通常对甲氨蝶呤、维A酸类药物、TNF-α抑制剂抵抗,但对乌司奴单抗反应良好,是这组患者的首选治疗方案。
Aragón-Miguel等报道11例PRP患者,9例维A酸类药物无效,3例合并CARD14突变,乌司奴单抗治疗后在数天至8周内病情好转,最终均达到完全清除。5例难治性PRP给予乌司奴单抗单药治疗,4~8周迅速改善,3次注射后4例完全缓解,1例部分改善,随访13~15个月未见复发及不良反应,认为可作为一线治疗。
IL-23p19亚基抑制剂:
IL-23p19亚基抑制剂包括瑞莎珠单抗、古塞奇尤单抗和蒂尔他昔单抗。目前有6例PRP患者被报道使用瑞莎珠单抗治疗,其中4例患者在4~28周获得显著改善,16~76周完全清除,随访1年未见复发及不良反应。3例PRP患者接受古塞奇尤单抗治疗,均在16~24周内获得显著改善,未见不良事件,后者随访9个月未见复发。2例PRP患者被报道使用蒂尔他昔单抗治疗,均有显著疗效,分别在8周和16周获得完全缓解。
IL-17抑制剂:
司库奇尤单抗:司库奇尤单抗是一种IL-17A拮抗剂,近年来发现其在难治性PRP治疗中显示出快速、显著的效果。我们在PUBMED和知网检索出11篇文献共14例接受司库奇尤单抗治疗的PRP患者(11例I型,2例Ⅱ型,1例Ⅴ型),其中13例对阿维A抵抗,11例对甲氨蝶呤或环孢素抵抗,7例对TNF-α抑制剂抵抗,3例对乌司奴单抗抵抗,但对司库奇尤单抗显示出快速的临床反应和持续缓解,大部分患者在1~4周内红斑、脱屑、瘙痒等获得改善,4~12周内明显缓解,甲损害及掌跖角化恢复较慢,完全恢复大约需要6个月以上。司库奇尤单抗的总体反应率为92.9%,完全清除率71.4%,部分改善率为21.4%,总体耐受性良好, 随访3~18个月未见复发及不良反应。
依奇珠单抗:依奇珠单抗是一种针对IL-17A的人源化IgG4单克隆抗体。关于依奇珠单抗治疗PRP,目前已有5个病例报告以及2项前瞻性研究发表。病例报告中的5例患者均对阿维A抵抗,2例对甲氨蝶呤抵抗,2例对TNF-α抑制剂抵抗,依奇珠单抗治疗2~12周后改善,4~24周后红斑、鳞屑几乎完全清除,随访8~12个月未见复发及严重不良事件。两项为期24周的关于依奇珠单抗治疗严重难治性 PRP的前瞻性研究显示,58.0%和63.6%的患者分别在6.9周和24周获得PASI-50,生活质量明显改善,未见严重不良事件。
柏达鲁单抗:柏达鲁单抗是一种IL-17受体拮抗剂(IL-17RA),由于IL-17RA由IL-17A、IL-17C、IL-17E、IL-17F和IL-17A/F共享,因此与司库奇尤单抗和依奇珠单抗相比,柏达鲁单抗不仅阻断IL-17A,还阻断IL-17C、IL-17E、IL-17F和IL-17A/F的信号转导,从而更大程度上抑制IL-17炎症通路。关于柏达鲁单抗治疗PRP,目前有3篇病例报道发表(2例Ⅰ型,1例Ⅴ型) ,均对既往治疗无效, 柏达鲁单抗4周内明显改善,8~10周获得完全清除, 随访5~6个月未见复发及不良反应。
小结
PRP治疗方案的选择,应考虑患者的病情严重程度,合并疾病,既往治疗情况,心理预期及药物成本等。局部治疗应作为基础治疗,光检测耐受者可结合光疗。轻型或局限性PRP可考虑单用局部治疗,否则应联合系统治疗,维A酸类药(尤其是异维A酸)作为一线治疗,维A酸类药物联合甲氨蝶呤或环孢素作为二线治疗,考虑到生物制剂的药物成本和治疗经验,将其作为三线治疗,但随着药物成本的下降和治疗经验的增加,生物制剂将成为PRP最有前景的治疗选择。Ⅵ型PRP同时进行抗逆转录病毒治疗。对于严重难治性PRP且经济能力允许的患者,可考虑将生物制剂作为此类患者的一线治疗,大多显示快速、显著的疗效且一般耐受性良好。
存在问题
目前关于PRP治疗大多为病例报道或小型病例系列,证据质量不佳,未来需要更大的患者队列或前瞻性随机对照临床试验。标准的PRP严重程度评分量表以更好评估严重程度及治疗效果。另外应考虑PRP自发缓解,报告偏倚和转诊偏倚,PRP类型,既往或伴随治疗对疗效结果的影响,并需要长期随访以评判治疗方案的疗效及安全性。
参考文献:
朱慧英,杨宝琦.毛发红糠疹的治疗进展[J].中国麻风皮肤病杂志,2022,12(38):918-923.


