时隔10年!CA:美国癌症协会更新肺癌筛查指南,这部分人群每年都应筛查一次
时间:2023-11-08 11:50:12 热度:37.1℃ 作者:网络
肺癌是常见癌症,也是致死的最主要原因之一。此前研究已证实,早期发现患病与降低肺癌死亡率有关。近日,美国癌症协会(ACS)更新了肺癌筛查指南,旨在为肺癌高风险人群提供筛查指导建议。新版指南建议:年龄在50~80岁的吸烟或既往吸烟且吸烟指数≥20包-年的人群每年做一次肺癌筛查,筛查方式首选低剂量CT扫描。本次更新距指南上次发布已有10年之久,指南相关内容发表于CA: A Cancer Journal for Clinicians。

截图来源:CA: A Cancer Journal for Clinicians
新版指南与2013年版本有何异同?
美国癌症协会肺癌筛查指南(2023版)相关建议主要针对吸烟的无症状肺癌高风险人群。
指南建议:对于年龄在50~80岁,现在正在吸烟、既往吸烟且吸烟指数≥20包-年[吸烟指数(包-年)=每日吸烟量(包)*吸烟时间(年),一包=20支]的无症状个体,每年进行一次低剂量CT筛查肺癌(强推荐;中等质量证据)。
1) 对于既往吸烟者,戒烟年限不作为开始或停止肺癌筛查的评判标准。
2) 若个体患有严重影响预期寿命的合并症,则不应接受筛查。
3) 在个体接受筛查前应关注:
——如果目前仍在吸烟,应接受戒烟咨询,并提供基于循证医学证据的干预措施。
——与专业人员共同探讨关于肺癌筛查的益处、局限性和可能的危害(共同决策核心要素见后文)。
那么,2023版本与2013版本有何异同呢?
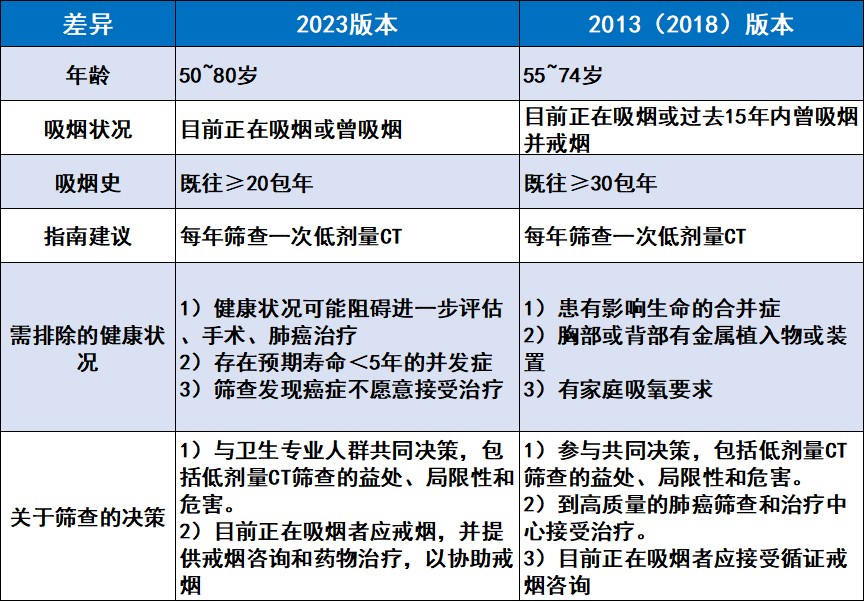
▲2023版本与2013版本异同(图片内容来源:参考文献[1])
低剂量CT筛查肺癌的益处和危害
筛查益处
肺癌筛查的主要益处在于可降低肺癌的特异性死亡率,使用低剂量CT筛查肺癌被证明是有效的,其诊断准确性得到相关随机对照研究结果的基础性证据支持。2011年,美国国家肺癌筛查试验(NLST)首次证实,低剂量CT筛查可显著降低肺癌死亡率。2020年,欧洲NELSON试验经过10年的随访发现,相比于对照组,低剂量CT筛查可显著降低男性高风险人群肺癌死亡率,女性肺癌死亡率降低幅度虽然更大,但无显著性意义。对于因有吸烟史而被纳入肺癌高风险人群的早期筛查方式,低剂量CT具有高灵敏度和可接受的特异性。
筛查危害
这种筛查方式也可能存在危害,如患者因检查结果而焦虑、电离辐射暴露、过度诊疗等,具体而言:
1)进一步检查和假阳性结果:随机对照试验中,因筛查需要进一步检查的可能性差别较大,初始筛查进一步检查的概率在7.9%~49.3%,后续筛查概率会降低到0.6%~28.6%,基线筛查时需要进一步检查可能性更大,主要是因为基线时发现需要立即进行评估的大结节,以及建议短期随访的小结节可能性更高,且当下并无证据可证实结节有随时间变化而变化。NLST试验显示,进一步筛查率从基线时的26.3%下降到第三年的15.9%。
系统性综述指出,进一步筛查可能性的变化与随机对照试验中的结节大小有关,而这些结节的大小又与定义阳性结节、阴性结节有关。如何确定结节的最佳管理方案来区别良恶性质目前并无定论。NLST试验中,定义直径4 mm及以上的结节需要进一步检查;NELSON试验不是基于结节直径,而是根据体积倍增时间对结节进行管理。《中国肺癌低剂量CT筛查指南(2023年版)》对结节的管理方案则是采用中国农村肺癌早诊早治项目的技术方案。
进一步检查和假阳性结果导致的危害性在于患者可能因此需要接受活检检查,活检属于有创性操作手术,可能存在相关并发症风险。真实世界研究数据报告显示,2015~2017年间使用低剂量CT筛查肺癌的18887例患者中,3.5%的患者接受了侵入性操作手术,包括细胞学或针吸活检、支气管镜检查、胸外科手术和其他手术,手术的整体并发症发生率为16.6%。
2)过度诊断:过度诊断可能发生在筛查到非进展性癌症时,或是筛查发现的癌症在无筛查情况下由于其他原因死亡而不会被发现时。目前并不清楚全球过度诊断的发生率,但可以明确的是,没有患者会从过度诊断中受益。
3)辐射危险:单次低剂量CT扫描大约会产生1.5 mSv的辐射,远低于标准胸部CT扫描的6.1 mSv。我们无法直接观察或测量肺癌低剂量CT筛查过程中重复辐射暴露可能造成的伤害,更多的是保守估计可能存在的辐射风险,以及基于单次和累积辐射暴露假设可能带来的潜在伤害。据估计,从55~80岁共25年间的筛查,低剂量CT筛查的辐射累积约为20.8~32.5 mSv。根据美国国家科学院BEIR VII对电离辐射暴露器官特异性终身归因风险的估计,每年10次的低剂量CT检查可能导致每1000名接受检查的人中有0.46名因辐射诱发主要器官发生癌变。因此,在考虑肺癌筛查患者获益和低剂量CT筛查和随访期间辐射暴露的危害时,美国癌症协会指南制定小组尝试根据低剂量CT筛查辐射量和当前随访频率,来评估获益和风险,同时与NLST试验中较高剂量和随访频率或较短持续时间的风险值进行对比。
肺癌筛查的标准
开始和停止肺癌筛查的年龄
2013年美国癌症协会指南和其他指南建议:根据NLST合格标准和试验有利结果,在55岁时开始肺癌筛查。此后,其他随机对照试验报告了年龄50岁以下受试者的筛查结果,其中NELSON试验显示,在50~54岁的男性中,肺癌死亡率降低了15%。
指南制定小组综合了随机对照试验、观察性研究和模型研究的结果,来考虑何时应停止肺癌筛查。根据目前现有的证据,应在80岁前筛查肺癌。至于肺癌筛查是否可考虑扩展到年龄81~85岁健康状况良好的个体,尚缺乏足够的证据支持。
吸烟指数
与大多数早期指南建议相同,2013年美国癌症协会建议肺癌筛查的标准主要基于NLST中定义的肺癌高风险人群(吸烟≥30包-年)标准。不过,后续累积的循证证据显示,吸烟指数较低的人群开展肺癌筛查可受益更多。
影响肺癌筛查决策的临床考量
本次美国癌症协会肺癌筛查指南的更新,着重强调了共同决策和患者身体健康状况的重要性,目的是提高患者依从性,改善结局。临床医生在最初开展肺癌筛查的关键是确定合适的筛查人员,并进一步审查确定吸烟指数情况,以及患者是否存在可能对预期寿命产生影响的合并症。
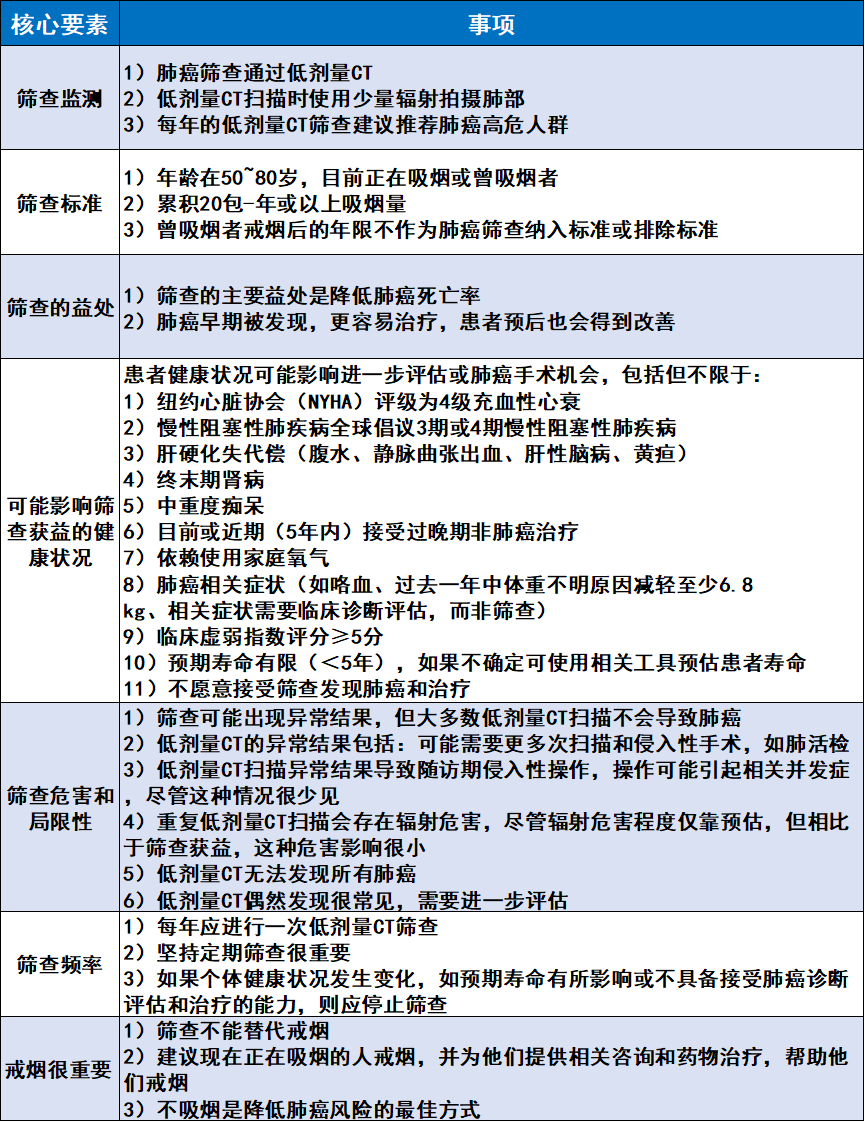
▲低剂量CT筛查共同决策的核心要素(图片内容来源:参考文献[1])
小结
肺癌是癌症致死的主要原因,尽管过去数十年来,控烟使肺癌发病率有所下降,但随着数千万有吸烟史的人年龄逐步增加到肺癌风险上升年龄,未来几年肺癌的疾病负担依然较重。如果能够提高识别高风险人群患病风险,提高人群肺癌筛查参与率,将有助于避免患者因肺癌而死亡。
参考资料
[1] Wolf AMD, Oeffinger KC, Shih TY, et al. Screening for lung cancer: 2023 guideline update from the American Cancer Society. CA Cancer J Clin. 2023 Nov 1. doi: 10.3322/caac.21811. Epub ahead of print. PMID: 37909877.
[2]中华人民共和国国家卫生健康委员会.中国临床戒烟指南(2015年版)[J].临床指南汇编数据库, 2019, 1(1):e52-e70.DOI:10.3760/cma.j.issn.9999-998X.2019.01.003.
[3]中国肺癌早诊早治专家组,周清华,范亚光,等.中国肺癌低剂量CT筛查指南(2023年版)[J].中国肺癌杂志, 2023, 26(1):1-9.


