2023 CCHIO | 刘宝东教授:NSCLC肺部寡转移灶的热消融治疗现状与展望
时间:2023-12-02 19:32:53 热度:37.1℃ 作者:网络
1 背景
1975年,Martini和Melamed发表了50例多原发肺癌的治疗结果,发现多原发肺癌并不是手术的排除标准,其总生存(OS)与单发肺癌相似,这一结果引发了临床医生对肺癌寡转移灶局部治疗的兴趣。
临床上,非小细胞肺癌(NSCLC)约占全部肺癌的85%~90%,患者在诊断时早期(I-II期)占17%,局部中晚期(III期)占22%,晚期占57%。I-IIIa期患者肺叶切除+纵隔淋巴结清扫术后约有30%~55%会出现局部复发和远处转移。I期局部复发率和远处复发率相近,约为10%;IIb期-IIIa期局部复发率为12%-15%,而远处复发率则达到40%-60%。然而,并非所有的远处转移都是不可治愈的,在第八版肺癌TNM分期系统中,同一肺叶内存在其他肿瘤结节(T3)术后5年生存率约30%左右(60%合并N1/N2),同侧不同肺叶内肿瘤结节(T4)术后5年生存率约13%左右(60%合并N1/N2),对侧肺叶肿瘤结节(M1a)术后没有5年生存率,肺外存在单发转移结节(M1b)的前瞻性研究中位生存期为约11个月。
2 基本概念和分类
1995年,Hellman 和 Weichselbaum 共同提出了“寡转移(oligometastases)”的概念,用以描目描述数量及分布有限的远处转移性疾病状态。2011年,Weichselbaum和Hellman对这一概念又进行了更新。Niibe等随后又提出了“寡复发”的概念。
2020年,Guckenberger等人代表欧洲放射治疗和肿瘤学会(ESTRO)和欧洲癌症研究治疗组织(EORTC)使用第二轮德尔菲法将寡转移性疾病的17个特征归于四类联合提出了寡转移分类共识。为便于临床应用,结合既往文献意见,作者建议对寡转移的概念和分类简化如下:寡转移一般指同时性或异时性寡转移,包括诊断原发性肺肿瘤的同时诊断的寡转移,或在原发性肺肿瘤系统治疗后不久诊断的寡转移;寡复发是指原发性肺肿瘤局部治疗后出现的局部或肺内其他部位的复发;寡进展是指患者经过系统治疗后残留病灶有限或只有一个病灶进展(见图1)。
在一项meta分析中,大多数NSCLC患者的寡转移部位位于脑或肺部,其次是肾上腺、骨、肝脏和淋巴结等。欧洲临床医生定义了寡转移性肺癌最多为三个器官的五个病变。这一标准被泛欧洲多学科共识小组所推荐,该共识不认为纵隔淋巴结转移属于寡转移站点;并建议强制性的正电子发射计算机断层(PET-CT)和头颅核磁共振(MRI)分期;还建议对孤立性转移病灶活检,除非多学科团队(MDT)认为风险较大。
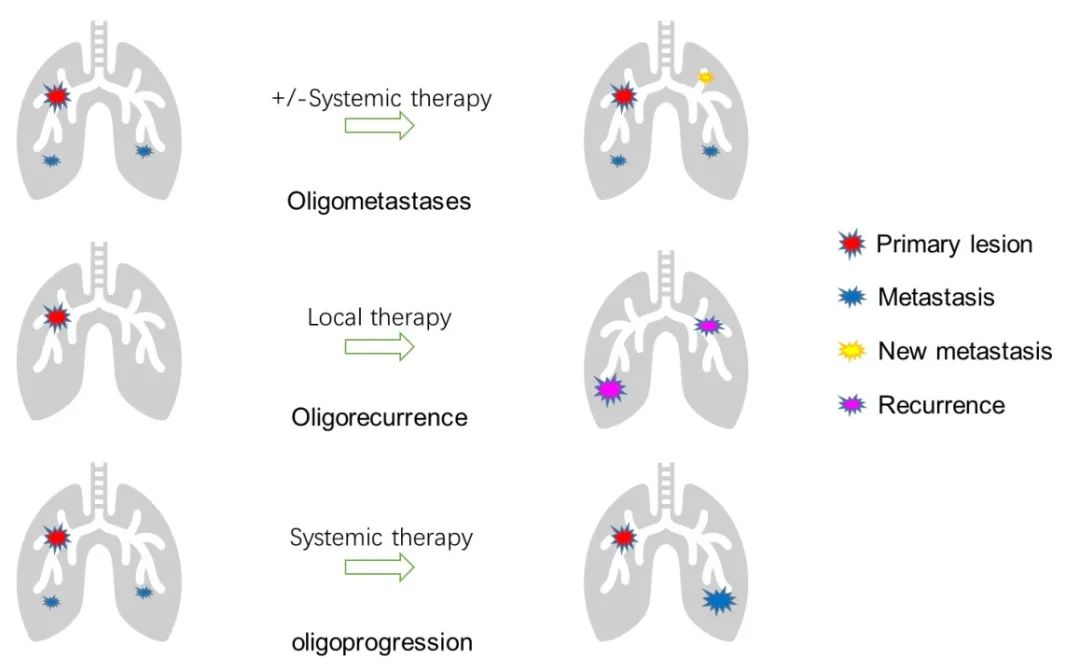
图1肺癌肺部寡转移分类示意图
3 热消融
寡转移可视为早期转移和和广泛转移之间的过渡状态(肿瘤负荷有限、独特的肿瘤生物学行为),由于转移灶的数量和受累器官的数量相对有限,经过更积极的局部治疗,有潜在治愈的机会。但是目前国内对寡转移认识不足,在治疗上多以系统治疗为主,尤其是在过去十年里,分子靶向药物治疗和免疫治疗取得了令人瞩目的发展。然而随着胸腔镜手术和热消融技术的广泛开展,对于局部治疗后的寡复发、系统治疗后的寡进展等寡转移性NSCLC患者采用局部巩固治疗可以改善OS和无进展生存(PFS)。局部治疗或局部巩固治疗包括手术、放射治疗和热消融等,其疗效主要取决于MDT管理模式。
热消融技术具有微创、患者恢复快,安全、并发症少,适形、效果可靠,操作简单、可以重复进行等优点,可用于无法手术和放疗的患者。
3.1寡复发
Ni等回顾性分析了2012年6月到2020年月间103例NSCLC患者术后135个肺寡复发(出现中位时间间隔为术后34.8个月)灶微波消融(microwave ablation,MWA)的结果。中位PFS和生存期分别为15.1个月和40.6个月;1年、3年和5年PFS分别为64.1%、24.4%和9.2%;1年、3年和5年生存率分别为97.1%、58.7%和34.3%。MWA术后15例(14.6%)患者局部复发,45例(43.7%)患者出现胸内寡复发,20例(19.4%)患者出现远处转移。在多因素分析中,局部复发和胸内复发不是生存期的预测因素(P=0.23/P=0.26)。然而,远处转移可预测生存期 (HR=5.37,95%CI:1.04-27.84,P=0.04)。
Kodama等回顾性分析了2003年5月至2010年10月间44例I-IV期术后NSCLC患者(同侧复发63.6%,对侧复发36.4%)的射频消融(radiofrequency ablation,RFA)结果,患者有手术禁忌、≤5个肿瘤、无肺外转移,肿瘤平均直径17mm(6-40)。中位随访为28.6个月(1-98),生存率1年为97.7%、3年为72.9%、5年为55.7%;1年和3年的肿瘤无复发生存率分别为76.7%和41.1%。肿瘤大小和性别是多变量分析中独立的重要预后因素,其中18例女性的5年生存率为73.3%,38例≤3cm的小肿瘤患者5年生存率为60.5%。女性性别是一个明显更好的预后因素。女性患者的1年、3年和5年总生存率分别为100%、91.7%(95%CI 53.6-98.8)和73.3%(95%CI 24.3-93.4);男性患者的1年和3年总生存率以及中位生存期分别为96.2%(95%CI 75.1-99.8)和53.0%(95%CI 23.3-82.7)和38.4个月。小肿瘤(≤3.0cm)是明显更好预后的因素。肿瘤直径≤3.0cm的患者1年、3年和5年总生存率分别为100%、79.8%(95%CI 61.8-97.8)和60.5%(95%CI 32.5-88.4);肿瘤为3.1~4.0cm时,1年、3年总生存率以及中位生存期分别为83.3%(95%CI,27.4-97.5)、31.3%(95%CI,1.3-73.3)和27.8个月。
Schoellnast等回顾性分析了33例NSCLC患者手术放化疗后复发灶行RFA,单个肺转移灶,肿瘤平均直径28mm(10-75)。中位随访时间为24个月(1-98),中位PFS为8个月,中位生存期21个月。
Cheng等回顾性分析了12例I-III期发放疗后局部复发的NSCLC患者的热消融(RFA2例,MWA10例)结果,有放疗手术禁忌,肿瘤平均直径34mm(17-61)。中位随访时间为19个月(1-98),中位生存期35个月。
刘宝东等回顾性分析了20例I-III期NSCLC术后肺部转移复发灶的RFA结果,肿瘤平均直径3.9±2.0cm(2-8)。平均随访19个月,中位PFS为25.0个月,中位生存期27.0个月;生存率1年为92.9%、2年为57%。肿瘤≤3 cm与>3 cm两组间中位生存期分别为34.0个月和27.0个月(P=0.158)。
3.2寡转移
2008年Lencioni第一个开展了前瞻多中心单臂II期临床研究(the RAPTURE study):20例转移或复发的NSCLC患者行RFA,要求术后复发或者肺转移,肺内肿瘤少于3个,大小≦3.5cm,不适合手术或放化疗,平均肿瘤直径22mm(7-30)。 中位生存率1年为70%、2年为48%;肿瘤特异性生存1年为92%、2年为73%。
Wei等开展了随机对照III期临床研究:研究对象是IIIB-IV期NSCLC患者,既往未接受过手术的初治患者对原发灶行MWA,对既往接受过手术的初治患者的最大肺转移灶行MWA:MWA+化疗组(n=148) vs 化疗组(n=145),肿瘤平均直径36mm(10-130)。中位随访13.1个月 vs 12.4个月,中位PFS为10.3月 vs 4.9月,中位生存期为未记录 vs 12.6个月。
Li等回顾性分析了2000年1月至2012年1月间接受含铂双药化疗的220例晚期NSCLC患者49例(28例IIIB,21例IV期)行RFA,一线化疗PR或SD,肿瘤≤5cm,≤3个肿瘤,距离纵隔或支气管血管≥1cm,肿瘤平均直径29mm(14-50)。中位随访时间为19个月(6-34),中位PFS为16周(95%CI:14.5-17.5);中位生存期14个月。
Wei等回顾性分析了79例103枚寡转移灶101例次微波消融治疗20例原发灶和96例转移灶的结果。中位PFS和生存期分别为14.0个月和47.8个月。女性、异时性疾病、手术治疗原发肿瘤部位、通过微波消融完全消融 (HR=0.024,p= .000)是PFS的独立预后因素。44例患者(55.7%)有并发症,其中21例患者(29.6%)发生了严重并发症。
3.3寡进展
刘宝东等回顾性分析了EGFR-TKI治疗获得性耐药的28例NSCLC患者采用RFA。平均随访17.25个月,局部进展率为10.7%(3/28),局部进展时间平均为16.6个月。平均肿瘤无进展时间为(24.55±5.36)个月(95%CI:14.04-35.05);生存期为(25.57±5.45)个月(95%CI: 14.88-36.27)。
Ni等回顾性分析了54例EGFR(+)NSCLC患者TKI治疗后颅外寡进展的微波消融治疗结果:微波消融+EGFR-TKI(MWA组n=28例),系统化疗(化疗组n=26)。两组中位PFS1(EGFR-TKI治疗开始到第一次进展)相似(中位12.6个月vs 12.9个月,HR=0.63)。与化疗组相比,MWA组患者的PFS2(第一次进展后MWA或化疗到第二次进展)(中位数8.8个月 vs 5.8个月,HR=0.357)显著延长,中位生存期(27.7 vs 20.0, HR=0.238)更好。多因素分析确定MWA是PFS2和生存期的预后良好因素。
Ni等回顾性分析了71例EGFR(+)NSCLC患者TKI治疗后80个颅外寡进展的热消融治疗结果:≤3个肿瘤,EGFR TKI治疗获得性耐药,颅外寡进展所有病灶行RFA/MWA,肿瘤平均直径33mm(10-105)。中位PFS1(EGFR-TKI治疗开始到局部进展)为11.8个月;热消融后的中位PFS2 (首次局部进展到热消融后再次局部进展)为10.0个月,中位总生存期为26.4个月。PFS1和PFS2与生存期高度相关,而PFS1与PFS2不相关。低进展性病变的数量与PFS2显著且独立相关。
3.4疗效及影响因素
热消融的局部控制率在前瞻性研究中为82%-88%,回顾性研究为55%-92%。 热消融治疗寡转移性NSCLC患者的中位生存期为14~35个月,中位PFS为4~10.3个月;生存率1年为70%-100%、3年为53%-72.9%、5年为14%-55.7%。
肿瘤直径<3cm者热消融效果好。
3.5安全性
大多数研究认为热消融相关并发症轻微,呈自限性,常见并发症包括疼痛、无需治疗的胸腔积液和自限性肺内出血,且不会延长住院时间。热消融后仅3.3%-38.9%(平均11%)的气胸患者需要放置胸腔闭式引流管,但通常1天内可拔出。
3.6适应证
热消融最佳适应证是不能接受手术切除者,并且位于肺实质内的<3 cm N0-1周围型NSCLC患者,包括寡转移、寡复发和寡进展。
4 展望
近年来,随着麻醉技术的完善、手术技巧的提高和围术期管理的进步,中晚期肺癌的诊治已经到了微创和精准的时代,特别是随着分子靶向药物治疗和免疫治疗的飞速发展,寡转移性NSCLC包括寡复发和寡进展的局部巩固治疗越来越受到重视,病理类型及分子标志物等相关研究也正在进行中:TRAP OLIGO研究(帕姆利珠单抗+化疗→3-8周LAT→42天内维持治疗);OMEGA研究(化疗免疫靶向+/-LAT);LONESTAR研究(伊匹单抗+纳武单抗+/-LCT):III期临床研究;NORTHSTAR研究(奥西替尼+/-LCT):II期临床研究;BRIGHTSTAR研究[ALK(+)靶向+LCT]:I期临床研究等。相信,MDT管理模式下的肺癌肺部寡转移的近远期疗效会得到显著提高。


