【论著】五种昏迷评估量表对重症卒中患者预后预测效能的对比研究
时间:2025-02-19 12:10:41 热度:37.1℃ 作者:网络
摘要:目的比较格拉斯哥昏迷量表(GCS)、格拉斯哥瞳孔反射量表(GCS-P)、格拉斯哥匹兹堡昏迷量表(GPCS)、全面无反应量表(FOUR)和昏迷恢复量表修订版(CRS-R)对重症卒中患者预后的预测效能。方法前瞻性连续纳入2021年9月至2024年4月解放军总医院第一医学中心神经内科医学部收治的重症卒中患者,收集入组患者的一般及临床资料,包括年龄、性别、住院天数、诊断(重症脑梗死、重症脑出血、动脉瘤破裂性蛛网膜下腔出血)、既往史(高血压病、糖尿病、冠心病)、吸烟、饮酒、入院时生命体征(体温、脉搏、呼吸、血压)、入院时神经系统体格检查情况(包括言语、脑干反射情况)、入院24h内头部影像学(CT、MRI)结果以评估是否存在脑疝、入院24h内是否气管插管。患者入院8h内进行GCS、GCS-P、GPCS、FOUR和CRS-R评分。发病后6个月进行电话随访,以改良Rankin量表(mRS)评分作为评价患者预后的指标,mRS评分0~2分的患者为预后良好组,mRS评分3~6分的患者为预后不良组。采用受试者工作特征(ROC)曲线分析5种量表对重症卒中患者发病6个月预后不良的预测价值。计算ROC曲线下面积(AUC),采用Delong检验对各量表AUC差异性进行两两比较。结果共纳入重症卒中患者179例,男116例,女63例,其中重症脑梗死患者132例,重症脑出血患者30例,动脉瘤破裂性蛛网膜下腔出血17例;发病后6个月预后不良组126例,预后良好组53例。(1)预后不良组和预后良好组患者年龄、入院时体温、脉搏、冠心病、吸烟、饮酒、入院存在言语障碍和脑干反射异常、入院24h内存在脑疝和气管插管及GCS、GCS-P、GPCS、FOUR、CRS-R评分的差异均有统计学意义(均P<0.05)。(2)ROC曲线分析结果显示,GCS、GCS-P、GPCS、FOUR和CRS-R预测重症卒中患者发病6个月预后不良的AUC(95%CI)分别为0.808(0.742~0.863)、0.815(0.750 ~ 0.869)、0.828(0.765~0.880)、0.841 (0.780~0.892)和0.831(0.768 ~ 0.883),敏感度分别为76.98%、78.57%、82.54%、84.13%和82.54%,特异度分别为73.58%、73.58%、67.92%、71.70%和73.58%,其中FOUR预测重症卒中患者发病6个月预后不良的AUC最大,其最佳截断值为13分。(3)各昏迷评估量表预测重症卒中患者发病6个月预后不良的AUC两两比较结果显示,FOUR与GCS的AUC差异有统计学意义(AUC差值: 0.034,95%CI: 0.004~0.064,Z=2.194,P=0.028),余量表间的AUC差异均无统计学意义(均P>0.05)。结论相较于GCS、GCS-P、GPCS和CRS-R,FOUR对于重症卒中患者的预后预测或更有价值。
准确评估危重症患者早期的意识状态、病情严重程度,对医务人员作出正确的初步诊断、医疗护理和治疗决策至关重要。1974年Teasdale和Jennett开发出了格拉斯哥昏迷量表(GCS)用于评估颅脑外伤患者的意识状态和预后,并逐渐成为重症监护病房中应用最广泛的量表之一。尽管GCS被广泛使用,但其仍存在较多局限性,如不能准确评估气管插管或失语患者的言语反应、缺乏对脑干功能的评估等。重症卒中患者常由于神经系统病变导致失语、构音障碍、脑干功能异常等,因此GCS可能并不适用于重症卒中患者的评估。
鉴于GCS的局限性,不断有新的昏迷评估量表被开发并用于临床实践和研究,如格拉斯哥瞳孔反射量表(GCS-pupils score,GCS-P)、格拉斯哥匹兹堡昏迷量表(Glasgow-Pittsburgh coma scale, GPCS)、全面无反应量表(full outline of unresponsiveness scale,FOUR)和昏迷恢复量表修订版(coma recovery scale-revised,CRS-R)等。经研究证实,上述量表在综合重症监护病房和急诊的危重症患者(如颅脑外伤患者)预后评估方面具有较高的应用价值,但其在神经重症患者,尤其是重症卒中患者预后评估中的应用价值尚不明确。
本研究拟对重症卒中患者进行GCS、GCS-P、GPCS、FOUR和CRS-R 5种量表评分,比较各量表对重症卒中患者预后的预测价值,以期优化昏迷评估量表在重症卒中患者中的应用,为临床诊疗选择更准确、适用的预后评估工具提供参考。
1 对象与方法
1.1 对象
前瞻性连续纳入2021年9月至2024年4月解放军总医院第一医学中心神经内科医学部收治的重症卒中患者。
纳入标准:(1)年龄≥14岁;(2)重症卒中诊断标准参考《中国重症脑血管病管理共识2015》,即符合下列条件之一的患者:入院时GCS评分≤12分或美国国立卫生研究院卒中量表(NIHSS)评分≥15分的脑梗死、重症前循环脑梗死(梗死区域超过大脑中动脉供应区域2/3的幕上梗死)、重症小脑梗死(梗死区域至少涉及小脑上动脉、小脑前下动脉或小脑后下动脉,伴或不伴有意识障碍或CT上的占位效应)、重症脑出血(CT显示幕上血肿体积≥30ml、幕下血肿体积≥10ml或脑干出血量≥5ml)及伴发呼吸、循环系统或其他重要器官功能衰竭的卒中、动脉瘤破裂性蛛网膜下腔出血。
排除标准:(1)住院时间<24h的患者;(2)入组时家属明确放弃治疗或拒绝继续治疗的患者;(3)入院前改良Rankin量表(mRS)评分≥3分的患者;(4)未能完成随访的患者。
本研究方案经解放军总医院第一医学中心医学伦理委员会审核批准(伦理审批号:S2021-177-01)。患者或其家属签署了本研究知情同意书。
1.2 方法
1.2.1资料收集:收集入组患者的一般及临床资料,包括年龄、性别、住院天数、诊断(重症脑梗死、重症脑出血、动脉瘤破裂性蛛网膜下腔出血)、既往史(高血压病、糖尿病、冠心病)、吸烟、饮酒、入院生命体征(体温、脉搏、呼吸、血压)、入院时神经系统体格检查情况(包括言语、脑干反射情况)、入院24h内头部影像学(CT、MRI)结果评估是否存在脑疝、入院24h内是否气管插管。
1.2.2各昏迷评估量表评分:对参与本研究的临床医师进行GCS、GCS-P、GPCS、FOUR和CRS-R5种量表评分项目及其内涵解读、评估方法及注意事项的相关培训及考核。每例入组患者在入院8h内由同一名临床医师进行上述5种昏迷评估量表评分。
1.2.3随访及分组:在发病后6个月由同一名临床医师对患者进行电话随访,以mRS评分结果作为患者的预后结局指标,mRS评分0~2分的患者为预后良好组,mRS评分3~6分的患者为预后不良组。
1.3 统计学分析
使用SPSS 24.0和Medclac 19.1统计软件进行统计学分析。计数资料以例(%)表示,组间比较采用χ2检验。采用Kolmogorov-Smirnov检验对计量资料进行正态性检验,符合正态分布的计量资料以x-±s表示,组间比较采用t检验;不符合正态分布的计量资料采用中位数和四分位数[M(P25,P75)]表示,组间比较采用Mann-Whitney U检验。使用Medclac 19.1进行受试者工作特征(receiver operator characteristic, ROC)曲线分析,分析5种量表对重症卒中患者发病后6个月预后不良的预测价值,计算ROC曲线下面积(area under the curve,AUC),采用Delong检验对各量表AUC差异性进行两两比较。以P<0.05为差异有统计学意义。
2 结果
共纳入179例重症卒中患者,男116例,女63例,年龄21~95岁,平均年龄(68±15)岁。其中重症脑梗死患者132例,重症脑出血患者30例,动脉瘤破裂性蛛网膜下腔出血17例。
179例重症卒中患者中入院24h内气管插管61例(34.1%)、脑疝34例(19.0%),入院时脑干反射异常65例(36.3%)、言语障碍93例(52.0%)。发病后6个月预后不良组126例(70.4%),预后良好组53例(29.6%)。
2.1 一般及临床资料比较
预后不良组和预后良好组患者年龄、入院时体温及脉搏、冠心病、吸烟、饮酒、入院时存在言语障碍和脑干反射异常、入院24h内存在脑疝及气管插管、GCS、GCS-P、GPCS、FOUR、CRS-R评分的差异均有统计学意义(均P<0.05)。见表1。
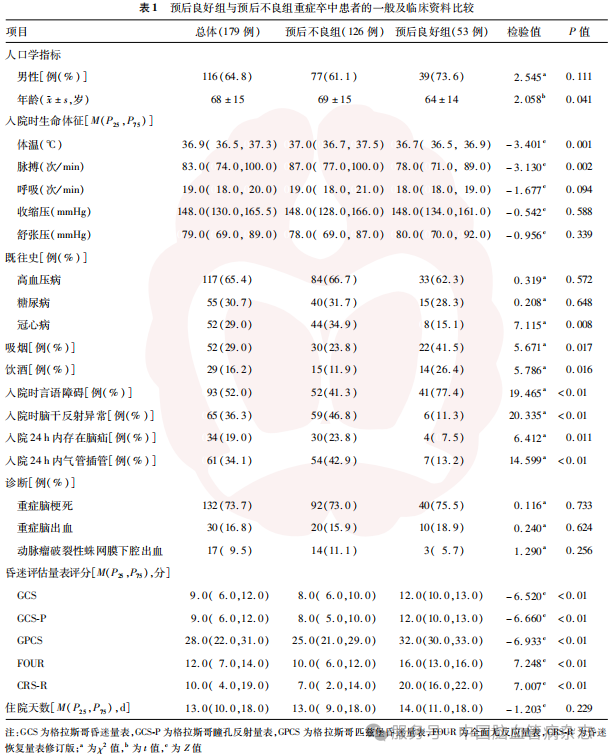
2.2 5种昏迷评估量表预测重症卒中患者发病后6个月预后不良的ROC曲线分析
ROC曲线(图1)显示,GCS、GCS-P、GPCS、FOUR、CRS-R预测重症卒中患者发病后6个月预后不良的AUC分别为0.808(95%CI:0.742 ~ 0.863)、0.815(95%CI:0.750 ~ 0.869)、0.828(95%CI:0.765 ~ 0.880)、0.841(95%CI:0.780 ~ 0.892)、0.831(95% CI:0.768 ~ 0.883)。见表2。
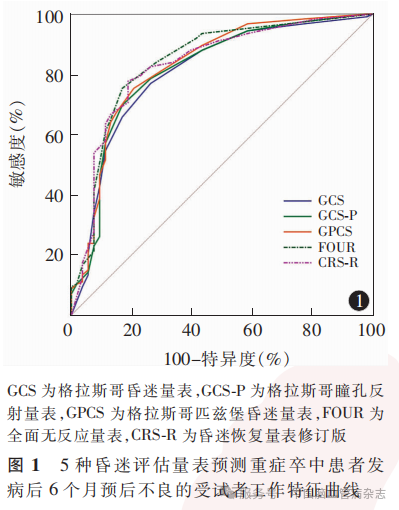
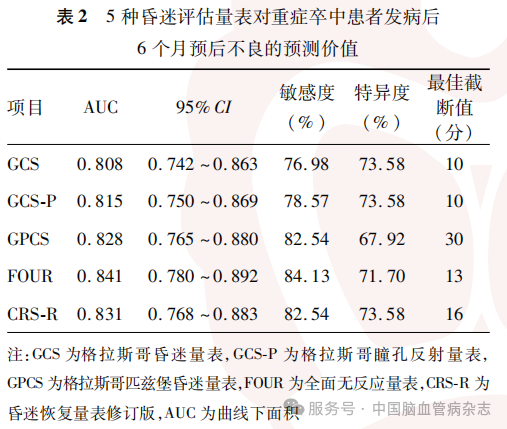
2.3 5种昏迷评估量表对重症卒中患者发病后6个月预后不良的预测效能比较
5种量表中FOUR预测重症卒中患者发病后6个月预后不良的AUC最大,两两比较结果显示,FOUR与GCS预测重症卒中患者发病6个月预后不良的AUC差异有统计学意义(P<0.05),余量表间的AUC差异均无统计学意义(均P>0.05)。见表3。
3 讨论
意识障碍是危重症患者最为常见的临床表现之一,客观、准确地评估患者意识及病情严重程度,对判断预后和指导治疗具有重要意义。昏迷评估量表的设计目的是通过对患者意识状态及病情严重程度进行定量分级以评估患者预后。1974年Teasdale和Jennett创制了GCS,用于评估颅脑损伤患者的意识状态及预后。该量表由3个独立部分组成,分别为睁眼反应、言语反应和运动反应,根据权重不同赋予了各部分不同的分值;3部分可以单独评分,也可以合并为1个总分,GCS总分范围为3~15分;分数越低,表示意识障碍程度越深,死亡和预后不良的可能性越大。GCS凭借其简便性和可靠性在随后的研究和临床应用中不断得到认可,被认为是昏迷时长、创伤后遗忘症、患病6个月时格拉斯哥预后量表评分、住院死亡的有效预测因子。但由于临床因素的复杂性,GCS在临床实践的应用中也存在诸多的局限,包括不能准确评估气管插管或失语患者的言语反应、缺乏对脑干功能的评估等。为了解决GCS在临床应用中的种种局限性,多种新的评估量表应运而生。
GPCS是一项用于预测心肺复苏后昏迷患者预后的昏迷评估量表,其在GCS的基础上增加了瞳孔对光反应、脑干反射、抽搐和自主呼吸4个项目,分值范围为7~35分。Edgren等开展的一项关于心脏骤停昏迷幸存者的预后研究中,使用了GPCS和GCS预测262例心脏骤停后昏迷患者的预后,研究结果显示,二者对患者预后不良(格拉斯哥预后量表评分1~3分)的阴性预测值均为69%,提示尽管GPCS在评估内容上进行了扩展,但其实际预测不良结局的能力可能并未优于GCS。此外,由于GPCS评分结构较为复杂,增加了量表的使用难度和评估时间,可能限制了其在临床实践中的推广和应用。
昏迷恢复量表(coma recovery scale,CRS)是1991年Giacino等设计的一项昏迷评估量表,其在欧美国家应用广泛,主要用于指导最小意识状态患者的康复和预后评估。后鉴于使用者的意见反馈、量表心理测量特征分析结果及最小意识状态概念及诊断标准的推出,2004年提出了现行的CRS-R,其包括听觉、视觉、言语反应、运动、交流和唤醒度6个评估项目,根据患者的反应,每项分为不同等级,总分范围为0~23分。CRS-R可用于植物状态和最小意识状态的鉴别,监测患者意识恢复情况、判断预后,为重症康复患者的康复规划提供信息,评估治疗反应等。CRS-R虽然对细微的意识恢复具有良好的敏感性,但包含的项目较多且不易掌握。研究显示,CRS-R视觉项目的评定者间信度和言语反应项目的重测信度并不高,且检查需要15~30min方可完成。
FOUR是2005年Wijdicks等设计的昏迷评估量表,在GCS的基础上保留了睁眼反应、运动反应评估部分,去除了言语反应,增加了脑干反射和呼吸模式2部分,每部分的分值为0~4分,该量表总分范围为0~16分。FOUR使用简单方便,具有良好的信度和效度。研究显示,FOUR的内部一致性为0.83,评估者间完全一致率达82%,此外FOUR在预测综合重症监护病房患者28d病死率方面表现出良好的效度,其AUC为0.79。FOUR被翻译制作成多种语言版本,在重症监护病房及危重患者中被广泛研究与应用。Abdallah等研究纳入了359例意识障碍患者,结果表明,FOUR评分0~11分的患者入组后30d内死亡风险较FOUR评分12~16分的患者显著增加(HR=2.64,95%CI:1.92~3.64,P<0.01)。此外,Pandey等的研究分析了291例非创伤性意识障碍患者,不良预后(mRS评分≥3分)率达87.97%,进一步比较显示,FOUR与GCS预测不良预后的AUC分别为0.71和0.70,差异无统计学意义(P=0.93)。
GCS-P是2018年Brennan等设计的昏迷评估量表。考虑到GCS评分和瞳孔对光反射是临床最常应用的预后评价指标,Brennan等将GCS评分与无反应的瞳孔数目进行简单的数学相减得出GCS-P评分,分值范围为1~15分;相较于GCS,该量表将脑损伤严重程度的分值范畴增大,梯度更为平滑,对于创伤性脑损伤(traumatic brain injury,TBI)患者个体评估以及识别不同亚组(轻、中、重度TBI)患者更具价值,可为预测患者预后提供更多、更精确的信息,但其临床应用价值及适用范围还需进一步的评估和验证。
重症卒中是神经重症中最常见的疾病类型之一,包括重症脑梗死、重症脑出血和动脉瘤破裂性蛛网膜下腔出血等,临床上常表现为严重的神经功能障碍,如失语、脑干功能异常等,且常伴随严重的并发症,如脑疝、呼吸循环衰竭、感染等,给患者的生存和长期预后带来极大挑战,因此准确地评估重症卒中患者的病情和预后至关重要。脑干反射异常在重症卒中患者中较为常见,其常见的病因包括脑干梗死、脑干出血、大面积脑梗死等,通常表现为瞳孔对光反射异常、角膜反射异常和头眼反射异常等。本研究中共有65例(36.3%)患者入院24h内出现脑干反射异常。研究表明,脑干反射的缺失与TBI后昏迷患者的不良预后密切相关,在一项针对120例TBI后昏迷患者的研究中,脑干反射缺失预测患者不良结局(植物状态或死亡)的AUC为0.853(95%CI:0.753~0.953, P<0.01),提示脑干反射评估对TBI患者的预后具有较高的预测价值。而目前临床中使用最广泛的GCS缺乏相关脑干反射的评估,这可能导致其不能准确评估重症卒中患者的神经功能及预后。在重症卒中患者中,严重的意识障碍、脑干功能受损导致其气管插管率较高。本研究中共有61例(34.1%)患者入院24h内进行了气管插管。由于气管插管患者的并发症(如医院获得性肺炎)发生率和院内病死率均较高,且其言语反应无法评估,导致GCS在气管插管患者中的应用具有明显局限性。重症卒中患者常常因颅内病变而出现言语障碍(构音障碍、失语),本研究中共有93例(52.0%)患者出现言语障碍,这可能导致GCS中言语反应部分的评分过低,进而影响GCS对重症卒中患者的病情和预后评估。
本研究共纳入重症卒中患者179例,对其进行GCS、GCS-P、GPCS、FOUR和CRS-R 5种量表评分,以发病后6个月mRS评分3~6分作为预后不良结局,结果显示,5种量表对重症卒中患者发病后6个月预后不良均有一定的预测价值,其中FOUR的AUC最大,其最佳截断值为13分。GCS-P、GPCS作为GCS的改良版本,GCS-P在GCS的基础上增加了瞳孔对光反射评估,GPCS则增加了瞳孔对光反射及其他脑干反射、呼吸、抽搐4个项目。本研究中二者的AUC较GCS均有所提升,表明GCS、GPCS所增加的脑干反射项目可能提高了量表对重症卒中患者发病后6个月预后不良的预测价值。
本研究中5种量表对重症卒中患者发病后6个月预后不良预测效能两两比较的结果显示,GCS-P、GPCS、CRS-R与GCS的AUC差异无统计学意义(均P>0.05),而FOUR与GCS的AUC差异有统计学意义(P=0.028),考虑可能与以下因素有关:(1)本研究中重症卒中患者中入院24h内存在脑干反射异常的患者比例较高,FOUR增加了脑干反射评估内容,包括瞳孔对光反射、角膜反射和呛咳反射,可提供更多的预后信息;(2)虽然GCS-P、GPCS也在GCS的基础上增加了相应的脑干反射评估内容,但由于重症卒中患者中因颅内病变导致言语障碍和气管插管的比例较高,FOUR在增加脑干反射评估内容的同时去除了言语反应评估内容,避免了上述因素对言语反应评估的影响;(3)FOUR在睁眼反应评估中,增加了患者能否遵指令眼球追踪和眨眼的内容,并优化了分级。另外,Chattopadhyay等研究也表明,相较于GCS,FOUR具有更高的阳性似然比(3.22比2.42),能够更准确地预测颅脑外伤患者的预后。Wijdicks等研究显示,在预测重症监护病房患者院内死亡方面,FOUR和GCS的AUC分别为0.742和0.715,二者差异具有统计学意义(P=0.001),这可能是FOUR纳入了脑干反射和呼吸的评估内容所致。Keerthi等研究结果显示,在急诊重症监护病房的颅脑外伤和气管插管患者中,FOUR评分预测患者预后不良(格拉斯哥预后量表评分1~3分)的AUC为0.989,高于GCS的0.974。
综上所述,重症卒中患者具有特定的临床特点,如因神经系统病变导致的言语障碍、脑干功能障碍、气管插管的患者比例较高等,导致GCS在重症卒中患者中的应用受到限制,而FOUR增加了脑干反射评估的同时去除了言语反应评估以规避神经系统病变对言语评估的影响,因此FOUR对于重症卒中患者的病情和预后评估或更有价值。本研究存在一定的局限性:(1)动态评估患者病情变化能更准确地判断患者预后,但本研究仅记录了患者入院8h内的各昏迷评估量表评分,不同时段昏迷评估量表评分对患者预后的预测价值差异仍需要进一步研究验证;(2)本研究为单中心研究,纳入患者可能具有一定的区域性偏倚,研究结果的普适性尚需多中心研究进一步验证;(3)本研究最终纳入了179例患者,样本量仍相对较小,后续需通过多中心、大样本的前瞻性研究进一步验证研究结果的可靠性。


