胚胎冷冻保存时间对首次冻融移植临床结局和出生子代的影响!
时间:2024-06-16 16:01:43 热度:37.1℃ 作者:网络
【摘要】
目的 探讨胚胎冷冻保存时间对首次冻融胚胎移植(FET)妊娠结局和出生子代的影响。
方法 回顾性分析2014年1月至2022年6月期间在江西省妇幼保健院辅助生殖中心行首次FET的4 075例妇女的的临床资料。根据胚胎冻存时间分为4组:A组(胚胎冻存≤3个月,n=993)、B组(胚胎冻存4~6个月,n=1 757)、C组(胚胎冻存7~12个月,n=880)和D组(胚胎冻存13~24个月,n=445),比较各组患者的一般资料、胚胎移植情况、妊娠结局和新生儿结局,采用多元Logistic回归分析胚胎冻存时间对妊娠结局和新生儿结局的影响。
结果 4组患者的胚胎冻存时间、女方取卵年龄、体质量指数(BMI)、原发不孕占比等一般资料有显著性差异(P<0.05)。4组患者间获卵数、可利用胚胎数、冷冻年份、内膜准备方案和单胚胎移植率比较有显著性差异(P<0.01),囊胚移植率无显著性差异(P>0.05)。4组患者FET后的临床妊娠率、多胎率、流产率等均无显著性差异(P>0.05);A~D组的活产率分别为50.86%、53.27%、49.55%和51.01%,组间无显著性差异(P>0.05)。单胎活产婴儿的出生结局比较,4组新生儿的早产率、极早产率、低出生体重率、极低出生体重率、巨大儿率、男女性别比和出生缺陷发生率等均无显著性差异(P>0.05)。多元Logistic回归分析结果显示,胚胎冻存时间对活产率、β-HCG阳性率、临床妊娠率、种植率、流产率和早产率等均无显著影响(P>0.05)。
结论 胚胎玻璃化冻存2年内,胚胎冻存时间不影响首次FET的活产率,也不增加早产、低出生体重和出生缺陷发生风险。
自从1983年首例冻融胚胎移植(FET)获得成功妊娠以来,胚胎冷冻技术得到越来越广泛的应用。根据欧洲人类生殖和胚胎学会(ESHRE)和美国生殖医学会(ASRM)报道的数据,FET周期占比呈逐年上升的趋势。国内的相关数据也显示FET周期逐年增加,2016年已经超过新鲜移植周期。
胚胎冷冻技术主要应用于体外受精-胚胎移植(IVF-ET)后剩余的胚胎保存、降低卵巢过度刺激综合征(OHSS)风险、胚胎植入前遗传学检测(PGT)及女性生育力保存的患者。FET提高了胚胎利用率和单次取卵周期的累计活产率,可以促进单胚胎移植的应用,从而降低医源性的多胎妊娠发生,改善母婴结局。
随着我国三孩政策的开放,越来越多的冷冻保存胚胎将会被移植。胚胎玻璃化冷冻技术在IVF-ET治疗中将发挥重要作用,但玻璃化冷冻中高浓度冷冻保护剂和开放式冻存使得胚胎直接接触液氮的安全风险仍不明确。另外,冷冻胚胎长期保存是否影响其种植潜能及出生子代的安全风险仍然存在争议。因此,本研究回顾性分析我中心4 075个首次FET周期资料,探讨胚胎冻存时间对胚胎移植临床结局和出生子代的影响,以期为辅助生殖临床咨询提供参考。
资料和方法
一、研究对象和分组
选取2014年1月至2022年6月在江西省妇幼保健院辅助生殖中心行FET的4 075例患者的临床资料进行回顾性队列分析。
纳入标准:(1)女方年龄为20~40岁;(2)首次IVF-ET治疗;(3)鲜胚移植后首次冻胚移植周期。
排除标准:(1)供精或供卵周期;(2)PGT周期;(3)卵裂胚和囊胚序贯移植周期;(4)新鲜胚胎和冻融胚胎混合移植周期;(5)解冻后胚胎瓦解周期;(6)双方任一方有染色体异常者。
为了控制胚胎质量对妊娠结局的影响,均选择首次FET周期,绝大部分的患者都会在2年内完成首次FET。根据胚胎的冷冻时间将患者分为4组,A组为胚胎冻存≤3个月,993例;B组为胚胎冻存4~6个月,1 757例;C组为胚胎冻存7~12个月,880例;D组为胚胎冻存13~24个月,445例。本研究符合《赫尔辛基宣言》的基本原则。所有患者均签署了知情同意书。
二、IVF、胚胎培养和评估
控制性促排卵、IVF、胚胎培养和移植按照中心操作常规进行。常规IVF和卵胞浆内单精子注射(ICSI)的选择主要依据男方精子质量。在授精16~18 h后进行受精确认。采用微滴低氧(CO2浓度为6%,O2浓度为5%,N2浓度为89%)方法进行胚胎培养,根据伊斯坦布尔共识和Gardner评分系统进行卵裂胚和囊胚评估,囊胚评分等级优于3BC才进行冷冻和移植。胚胎评估、胚胎冷冻和解冻操作均由生殖中心高年资胚胎学家完成。
三、玻璃化冷冻和解冻
胚胎的玻璃化冷冻和解冻均采用商品化试剂(RapidVit和RapidWarm,Vitrolife公司, 瑞典),按照试剂说明书进行操作。冷冻和解冻前,试剂提前1 h在37℃温箱中平衡。冷冻时将待冷冻胚胎转移至冷冻液1中5~10 min,再将胚胎转移至冷冻液2中平衡2 min,然后转移至冷冻液3中30~45 s,最后将胚胎装载至冷冻麦管上并迅速插入液氮中。冷冻后的胚胎存储于-196℃的液氮罐(MVE xc 47/11-10,美国)中,每周测量液氮面高度并每周加满液氮。解冻时迅速将冷冻麦管浸入温育好的解冻液1中10~30 s,将胚胎转移至解冻液2中平衡1 min,再依次转移至解冻液3中放置2 min,解冻液4中5 min,最后将胚胎转移至平衡好的移植皿内继续培养1~2 h后进行移植。
四、内膜准备、黄体支持和随访
内膜准备方案主要包括自然周期、激素替代周期和改良激素替代周期。自然周期用于月经规律的患者;激素替代周期和改良替代周期用于月经不规律的患者。卵裂胚和囊胚的移植选择依赖于患者的年龄和胚胎的质量和数量,每周期移植1或2枚胚胎。黄体支持按照中心常规方案进行。移植12 d后抽血测量血β-HCG值,HCG≥20 U/L为HCG阳性,移植28 d后通过B超检查确定临床妊娠及妊娠部位。分娩后1个月随访患者的新生儿出生结局。
五、观察指标
1.基线指标:女方年龄、体质量指数(BMI)、不孕年限、不孕原因、促排卵方案、获卵数、受精方式、可利用胚胎数和冷冻年份等。
2.临床结局指标:主要指标为活产率,次要指标包括β-HCG阳性率、临床妊娠率、异位妊娠率、种植率和流产率。
3.新生儿相关指标:包括早产(分娩孕周<37周)、极早产(分娩孕周<32周)、低出生体重(出生体重<2 500 g)、极低出生体重(出生体重<1 500 g)、巨大儿(出生体重>4 000 g)、男女性别比和出生缺陷。单胎活产周期数据用于分析冻存时间对新生儿结局的影响。
六、统计学方法
采用SAS 9.4软件进行统计分析。计量资料以均数±标准差(x±s)表示,组间比较采用单因素方差分析(ANVOA);计数资料用频数(n)和百分比(%)表示,组间比较采用Pearson卡方检验,当频数小于5时采用Fisher确切概率法进行比较。控制女方取卵年龄、BMI、不孕类型、不孕原因、促排卵方案、获卵数、可利用胚胎数、授精方式、冷冻年份、内膜准备方案和移植胚胎类型等混杂因素后,采用多元Logistic回归分析冷冻时间对妊娠结局和新生儿结局的影响,以A组作为参考组,结果采用调整后的优势比(aOR值)及95%CI表示。所有的统计分析均采用双侧检验进行,P<0.05为差异有统计学意义。
结 果
一、各组患者一般资料比较
4组患者的不孕年限、不孕原因中输卵管因素和男性因素占比差异均无统计学意义(P>0.05);4组患者的胚胎冻存时间、女方取卵年龄、BMI、原发不孕占比、既往有移植失败史占比、不孕原因中排卵障碍和子宫内膜异位症占比等差异均有统计学意义(P<0.05)(表1)。
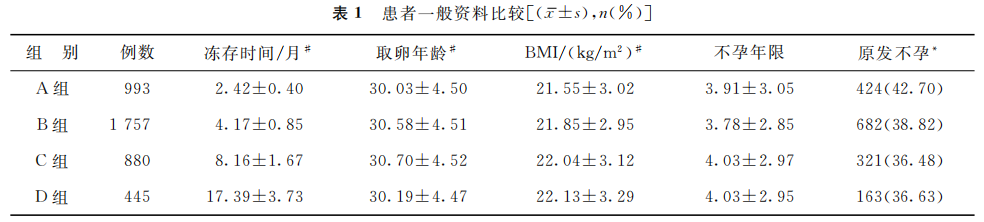
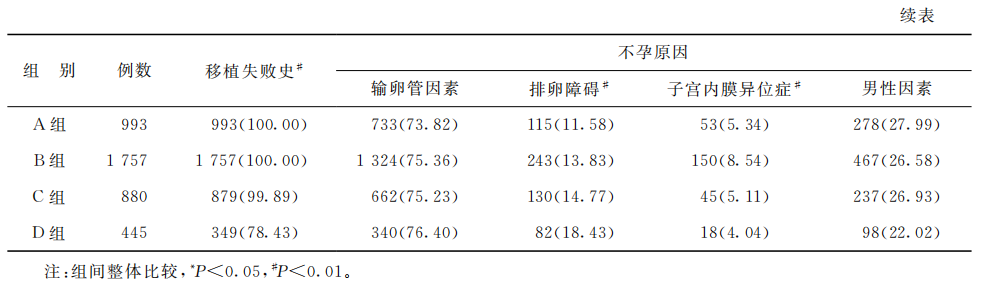
(表1)
二、各组患者促排卵情况比较
4组患者的促排卵方案和受精方式差异无统计学意义(P>0.05),4组患者间获卵数、可利用胚胎数和冷冻年份比较,差异均有统计学意义(P<0.01)(表2)。
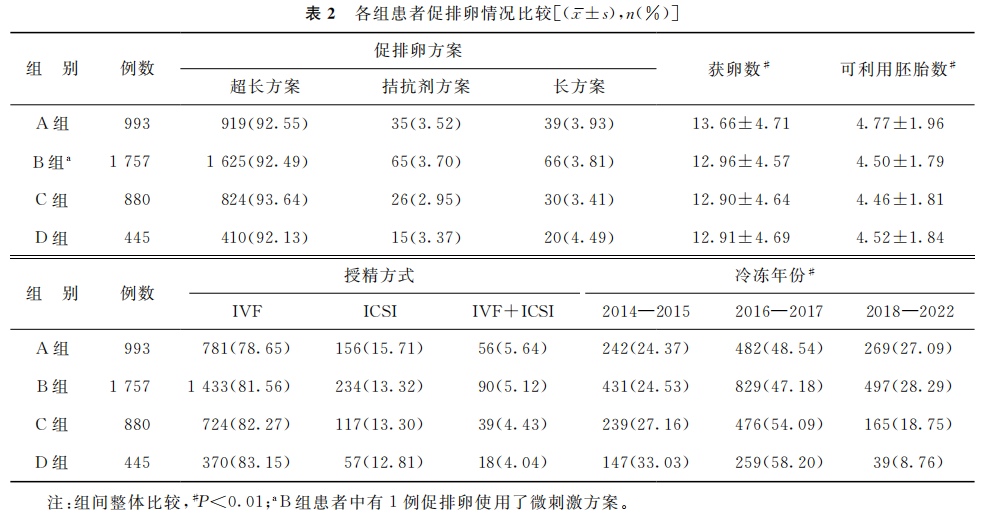
(表2)
三、各组患者的胚胎移植情况比较
内膜准备方案和单胚胎移植率在4组患者间的差异有统计学意义(P<0.01),囊胚移植率在4组间差异无统计学意义(P>0.05)(表3)。
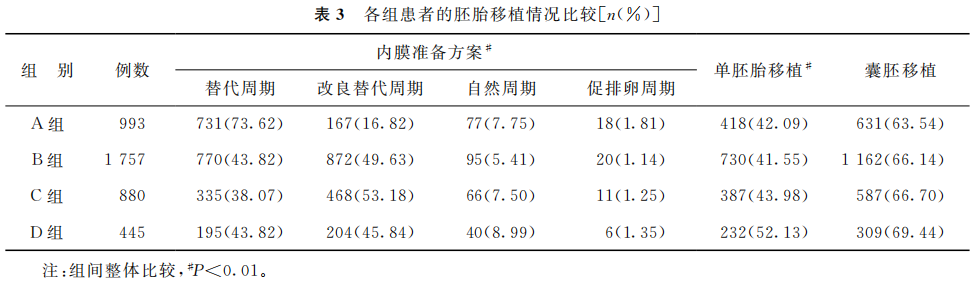
(表3)
四、各组患者的临床妊娠结局比较
4组患者FET后的β-HCG阳性率、临床妊娠率、多胎率、种植率、异位妊娠率、流产率和活产率等比较差异均无统计学意义(P>0.05)(表4)。
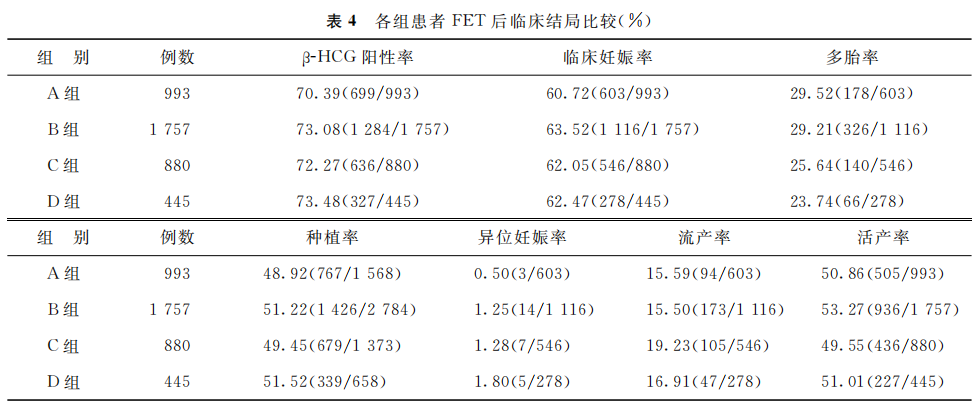
(表4)
五、新生儿出生结局比较
4组患者共有1 606例单胎活产,4组新生儿的早产、极早产、低出生体重儿、极低出生体重儿、巨大儿和出生缺陷等占比以及男女性别比差异均无统计学意义(P>0.05)(表5)。
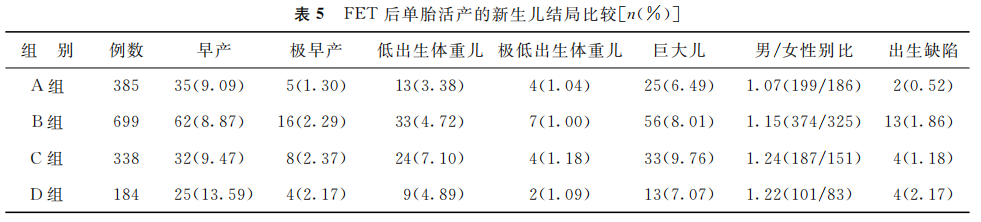
(表5)
六、胚胎冻存时间对临床妊娠结局和新生儿结局影响的多元Logistic回归分析
校正女方取卵年龄、BMI、不孕类型、不孕原因、促排卵方案、获卵数、可利用胚胎数、授精方式、冷冻年份、内膜准备方案和移植胚胎类型等相关混杂因素,采用多元Logistic回归分析胚胎冻存时间对临床妊娠结局和新生儿结局的影响。以A组为对照参照组,Logistic回归分析结果显示,B组、C组和D组的β-HCG阳性率、临床妊娠率、多胎率、流产率、活产率、早产率和低出生体重率均和A组相当(P>0.05)(表6)。提示胚胎冻存时间对临床妊娠结局和新生儿结局均无显著影响。
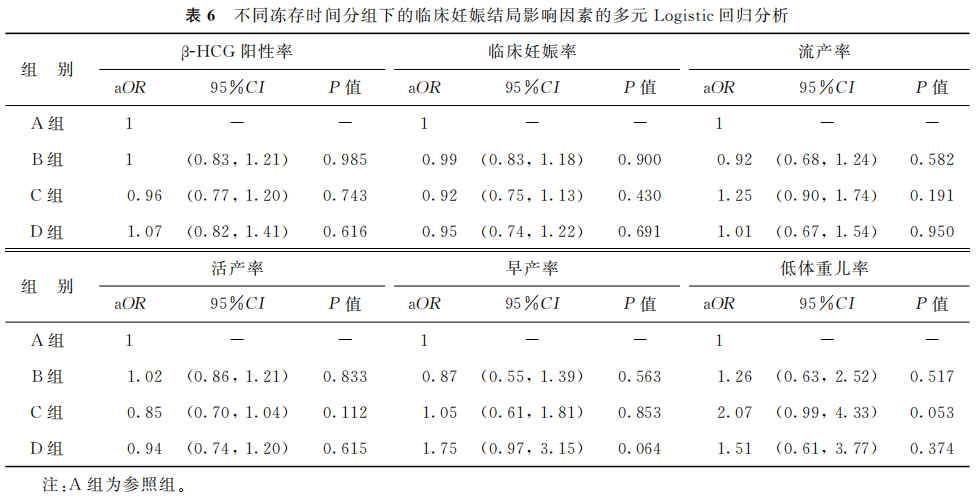
(表6)
讨 论
随着胚胎冷冻技术越来越广泛地应用,各生殖中心冷冻胚胎数量和冻存时间都在不断增长。胚胎长期冷冻保存是否影响移植后的临床结局及出生子代的健康发育是生殖医学领域的重要问题之一。本研究结果表明胚胎冻存两年内不影响首次FET后的β-HCG阳性率、临床妊娠率、流产率和活产率,也不增加早产、低出生体重及出生缺陷的发生风险。
玻璃化冷冻保存在液氮中的胚胎,不存在固相和液相的变化,细胞中酶活力几乎完全被抑制,理论上可以永久保存。但是实际冻存中胚胎也会受到宇宙本底辐射、液氮罐温度波动及冷冻复苏过程的影响。研究显示随着冻存时间的增加,小鼠胚胎的活力逐渐降低,染色体异常比例逐步增加。也有研究表明,胚胎冻存时间不影响兔胚胎存活率和活产率。最近一项对人类胚胎的研究表明,胚胎冷冻保存时间不会影响mRNA和lncRNA的表达谱,但是冷冻和解冻操作本身会使胚胎产生一些细微的改变。因此,研究和开发更为安全稳定和可靠的胚胎冷冻技术仍然十分重要。
Dowling-Lacey等报道了人类胚胎冻存20年后仍然获得活产的案例,这提示人类胚胎是可以长期冷冻保存的。Wirleitner等回顾性分析了603个玻璃化冻融囊胚移植的结局,结果表明冻存时间不影响胚胎的存活率、种植率及新生儿结局。秦文松等分析了833个小于35岁女性D5囊胚冻融移植周期的结局,发现冻存时间不影响移植后的临床妊娠率。Lin等分析了7 579个冻融囊胚移植周期,发现在不同囊胚等级中,冻存时间同样不影响临床妊娠率、流产率和活产率。
本研究与上述两项研究结果一致。一项纳入了7项回顾性研究的meta分析显示,胚胎的冷冻保存时间和胚胎存活率、种植率、流产率及出生缺陷风险无剂量依赖效应。然而,近期有三项研究结果显示随着胚胎冻存时间的延长,临床妊娠率、种植率和活产率呈显著下降趋势。其中,Li等的研究中,4组间女方年龄的显著差异可能对研究结果产生重要偏倚;而在Zheng等和韩乐等的研究中并未将胚胎冷冻年份和胚胎质量等潜在影响因素纳入控制变量中,因而可能会对其研究结果产生影响。
尽管关于胚胎冷冻时间是否影响移植后的临床结局存在争议,但是几乎所有的研究均表明长期冷冻保存胚胎的新生儿结局风险并未显著增加。Li等研究显示随着胚胎冻存时间的延长,并不影响单胎活产新生儿的早产率、低体重儿率和出生缺陷发生风险。Lin等研究也显示囊胚冻存时间不影响胎儿出生孕周和出生体重。Ma等的研究也表明胚胎冻存时间不会影响高质量囊胚首次移植的活产率和新生儿结局。本研究也发现随着胚胎冻存时间的延长,新生儿早产率、低出生体重率、巨大儿率、性别比和出生缺陷风险并无显著差异,与上述以往研究结果一致。
相比于其他研究,本研究具有以下优势。首先,在整个研究期间,生殖中心的实验室环境、胚胎玻璃化冷冻和解冻的试剂和方法、胚胎保存条件均维持不变,这减少了潜在混杂因素的干扰。其次,本研究分析了鲜胚移植后首次FET周期的数据,组间胚胎质量更为均衡,降低了胚胎质量因素的影响。另外,本生殖中心通过ISO9001:2015质量管理体系认证,特别是对保存胚胎的液氮罐和环境进行严格的质量管理,减少了温度波动对胚胎发育潜能的影响。
本研究也存在一些不足之处。首先,尽管采用多元Logistic回归控制混杂因素的影响,但由于回顾性研究本身的局限性,仍可能存在组间及研究对象选择的偏倚性;其次,本研究采用的玻璃化冷冻液和解冻液均为Vitirolife公司生产,而冷冻载杆均为开放式冷冻载杆,胚胎冷冻液和冷冻载杆的不同是否会影响研究结论不得而知,仍然需要类似的研究加以验证;最后,本研究仅随访了出生后新生儿的结局,且胚胎冻存时间都是2年内,2年以上的冻存胚胎以及胚胎冻存时间对出生子代长期的影响仍有待进一步研究阐明。
综上所述,本研究显示胚胎玻璃化冻存2年内不影响首次FET后的临床妊娠率、流产率、活产率,也不增加早产、低出生体重和出生缺陷的发生风险。在辅助生殖临床咨询过程中,本研究结果可以为临床医生和患者选择合适的移植时机提供数据参考
文章来源:
吴兴武,夏雷震,黄志辉,等.胚胎冷冻保存时间对首次冻融胚胎移植临床结局和出生子代的影响[J].生殖医学杂志,2024,33(5):592-598.


