【协和医学杂志】应用EIT技术监测ICU心外科术后患者肺部通气情况及其价值初探
时间:2024-07-09 12:01:22 热度:37.1℃ 作者:网络
心外科手术复杂、时间长、危险性高,术后长时间卧床和气管插管易影响患者的肺部通气。相关研究表明,心外科患者术后易发生肺不张,术后肺部感染风险显著增加[1-3]。心脏手术术中体外循环时间、主动脉阻断时间和机械通气时间是患者术后发生肺不张的危险因素[4]。长时间体外循环可激活全身炎症反应,引起肺损伤和肺间质水肿[5]。患者肋间肌和胸骨运动受限,肺泡内分泌物积聚阻塞支气管造成肺不张[4],可严重影响患者的氧合,延长机械通气时间和ICU住院时间[2,6]。
电阻抗断层成像(EIT)技术是一种无创、无辐射、可视化的新型床旁医学成像技术,其通过局部电极对胸腔施加的微弱电流感应呼吸过程中的生物电阻抗变化,利用相应成像算法实现对肺断层通气的实时和动态监测,可及时发现肺区域通气过度或通气不足等情况,为临床干预提供依据和指导[7-11]。
20世纪80年代至今,EIT在国内的应用已越来越广泛[12]。心外科术后入住ICU的患者需要重症监护,不方便外出做CT等检查,床旁EIT监测更具有临床实用性。有研究显示,应用EIT对冠状动脉旁路移植术后患者的呼气末正压进行滴定,可改善患者的肺部通气情况[13]。但应用EIT技术对心外科术后患者的肺通气情况进行监测和评估,进而对其预后情况进行评价的研究尚未见报道。
本研究回顾性收集2023年1—11月北京协和医院重症医学科收治的心外科术后患者临床资料,观察应用EIT技术监测患者术后肺部通气的具体指标,并分析肺通气因素对患者短期预后的预测价值,以期为临床诊疗提供参考。
1 资料与方法
1.1 研究对象
本研究为回顾性队列研究,以2023年1—11月北京协和医院重症医学科收治的心外科手术患者为研究对象。
纳入标准:
1
年龄≥18周岁;
2
因心脏器质性病变于心外科接受手术治疗并于术后入住重症医学科的患者;
3
在重症医学科1~3 d内应用EIT监测仰卧位肺部通气情况。
排除标准:
1
合并严重感染或其他并发症;
2
EIT监测数据不全或病历资料不完整。
本研究已获得北京协和医院伦理审查委员会批准(审批号:K23C1892),并豁免患者知情同意。
1.2 EIT监测
患者进入重症医学科后1~3 d内采用EIT仪(设备型号:Dräger Pulmo Vista 500)监测其肺部通气情况。
具体方法:根据患者胸围选择合适的EIT电极带,涂抹耦合剂后固定于患者第4~5肋间,将另一电阻对比电极固定于患者腹部。确定16个电极信号良好后,进行数据采集。应用Dräger EIT Data Analysis Tool 6.3和Matlab Runtime 2023对数据图像进行分析。采集的肺部图像划分为4个感兴趣区(ROI), 其中ROI 1区和2区为非重力依赖区,ROI 3区和4区为重力依赖区。ROI 可按4个象限划分,也可按由腹侧至背侧平行划分(图1)。4个区域通气百分比之和为100%,平行ROI 1区和4区的参考范围为10%~15%,平行ROI 2区和3区的参考范围为30%~40%[13-14]。
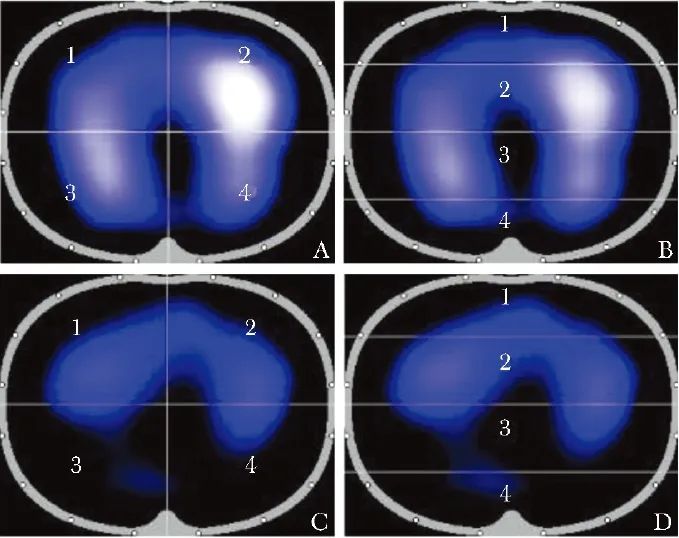
图1 EIT监测患者肺部通气分区示意图 (1、2、3、4分别代表ROI 1区、2区、3区、4区)
A.正常肺四象限通气;B.异常肺四象限肺通气;C.正常肺平行四区通气;D.异常肺平行四区通气
EIT(electrical impedance tomography):电阻抗断层成像; ROI(region of interest):感兴趣区
1.3 观察指标
从医院电子信息系统获取患者的一般资料,包括性别、年龄、手术类型、手术时长、入室时间、入室诊断、转出时间、ICU 住院时间、反映患者病情危重程度的急性生理学与慢性健康状况(APACHE)、血氧饱和度(SpO2)、氧合指数(PaO2/FiO2,动脉血氧分压/吸氧浓度)、呼吸机使用时间、气管插管时间,以及EIT监测下肺部四象限ROI 1~4区通气百分比和平行ROI 1~4区通气百分比。
研究显示,手术时长≥5 h患者的感染发生风险是手术时长<5 h患者的3.714倍[1],同时5 h也是本研究数据中位数,故将患者按手术时间<5 h和≥5 h进行分组,比较4个象限肺部通气情况。然后按平行ROI 4区通气百分比的中位数(9%),将患者分为ROI 4<9%组和 ROI 4≥9%组,比较两组氧合指数、ICU住院时间、呼吸机使用时间和气管插管时间的差异。另外,文献显示心脏手术后入住ICU超过5 d的患者死亡率显著增高[15],故将ICU住院时间>5 d的患者定义为预后差,分析影响患者预后的因素。
1.4 样本量估算
受可获得的研究数据的限制,本研究拟纳入46例患者。使用G*Power 3.1.9.6计算,在检验水准α为0.05、检验效能(1-β)为0.8的条件下,本研究t 检验和Mann-Whitney U秩和检验的效应值为0.87~0.94,效应水平较高;Logistic回归分析的实际检验效能为0.80,可满足研究需要。
1.5 统计学处理
应用SPSS 27.0统计软件进行分析。所有数据均先进行Kolmogorov-Smirnov正态分布检验和Levene方差齐性检验。符合正态分布的连续变量采用均数±标准差表示,符合偏态分布的连续变量采用中位数(四分位数间距)表示,分类变量采用频数(百分数)表示。组间比较采用两独立样本t 检验或Mann-Whitney U 秩和检验。性别差异或用卡方检验。
采用二元Logistic回归分析对影响患者预后的危险因素进行多因素分析,并采用受试者工作特征(ROC )曲线评价平行ROI 4区通气值对患者的预后预测价值,曲线下面积(AUC)越接近于1表示预测效果越好。根据约登指数(Youden's index)最大值判断最佳截点[16]。以P<0.05为差异具有统计学意义。
2 结果
2.1 一般资料
共入选符合纳入和排除标准的患者46例。其中男性29例,女性17例;年龄35~74岁,平均(58.2±9.5)岁;入室APACHE评分6~24分,平均(13.1±3.9)分;手术时长3~12 h,平均(5.5±1.9)h;ICU住院时间2~9 d,平均(4.6±1.8)d。心脏手术类型:冠状动脉旁路移植术18例,瓣膜成形/置换术19例,主动脉替换术4例,肿物切除术3例,室间隔缺损修补术1例,肺动脉内膜剥脱术1例。患者一般资料及EIT监测下肺部各区域通气情况见表1。
表1 46例患者一般资料

2.2 手术时长对患者肺部通气的影响
手术时长<5 h的患者17例 (37.0%),≥ 5 h的患者29例(63.0%)。两组患者性别、年龄、APACHE评分、四象限和平行ROI 1~3区肺部通气百分比差异均无统计学意义(P均>0.05),手术时长≥ 5 h的患者四象限ROI 4区通气百分比(t=2.024, P=0.049)和平行ROI 4区通气百分比(t=2.372, P=0.022)均更差,差异具有统计学意义(表2)。
表2 手术时长对患者术后肺部通气百分比的影响(x±s,%)
2.3 ROI 4区通气情况对患者术后短期预后的影响
ROI 4区通气<9%和ROI 4区通气≥9%的患者各有23例。两组患者的年龄、性别、手术时长、APACHE、SpO2差异均无统计学意义(P均>0.05)。与平行ROI 4区肺通气≥9%的患者相比,平行ROI 4区通气<9%的患者氧合指数更低(t=-2.313, P=0.025), ICU住院时间更长(Z=-2.360, P=0.018), 呼吸机使用时间更长(Z=-2.868, P=0.004), 气管插管时间更长(Z=-2.561, P=0.010),详见表3。
表3 按平行ROI 4区肺部通气分组比较患者预后
2.4 患者术后短期预后的多因素分析
ICU住院时间≤5 d的患者32例 (69.6%),住院时间>5 d的患者14例(30.4%)。预后好的患者呼吸机使用时间(17.7 h比36.7 h,P<0.001), 气管插管时间(17.5 h比37.1 h,P<0.001)均更短。多因素Logistic回归分析显示,在控制年龄、性别、手术时长和入室APACHE评分的影响后,肺平行ROI 4区通气增加是患者预后的保护因素(OR=0.743,95% CI: 0.587~0.941,P=0.014), 见表4。
表4 影响患者预后的多因素Logistic回归分析
ROC曲线分析显示,可用来判断患者预后的最佳平行ROI 4区通气截点值为9.5%。当患者平行ROI 4区通气≤9.5%时,预测患者短期预后差的灵敏度为85.7%,特异度为56.2%,AUC为0.752(95% CI: 0.599~0.905, P=0.007),见图2。
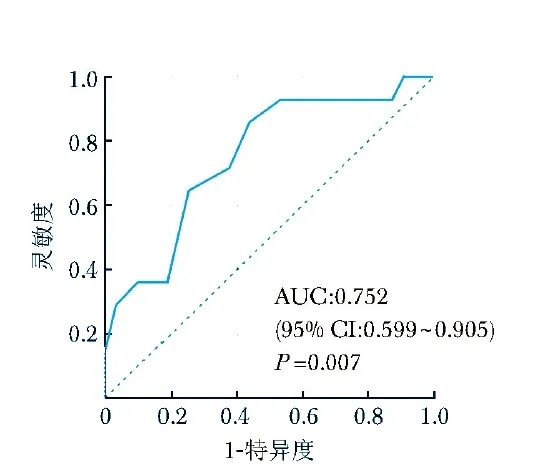
图2 采用平行ROI 4区通气判断患者短期预后的ROC曲线
ROC(receiver operating characteristic):受试者工作特征;AUC(area under the curve):曲线下面积
3 讨论
本研究应用EIT技术,监测46例心外科手术后入住ICU患者的肺部通气情况,分析手术时长对患者肺部通气的影响,以及不同区域肺通气对患者预后的影响,并采用多因素回归分析和ROC曲线对患者的短期预后进行预测。
结果显示,接受心脏手术时间更长(≥ 5 h)的患者,术后入住ICU后其受重力影响的肺部区域(ROI 4区)通气更差;而ROI 4区通气更差(<9%)的患者,其短期预后也更差,包括呼吸机使用时间、气管插管时间、ICU住院时间均更长。当患者平行ROI 4区通气≤9.5%时,预测患者短期预后差的灵敏度为85.7%,AUC为0.752。
EIT技术在国内的广泛应用始于2014年,并于2019年COVID-19疫情暴发后作为无创床旁肺部监测工具而在临床迅速普及[12,17]。EIT主要应用于滴定呼吸机参数(尤其多见于ICU急性呼吸窘迫综合征的患者[18])、评价肺部治疗效果、监测患者自主呼吸以判断脱机时机、以及在术中和术后评估患者的肺部通气情况等[12]。患者术后的肺通气监测主要用于及时发现由长期麻醉造成的肺不张等并发症[19]。然而,目前尚未见研究报道EIT监测下的肺通气情况如何对患者的短期预后产生影响。
既往研究已发现手术时间延长是造成心外科手术后患者滞留ICU天数延长的重要因素之一[5]。本研究进一步表明,手术时间延长很可能是因为影响了患者的肺部通气进而延长了患者在ICU的滞留时间。手术时间长对平行ROI 4区通气影响大,对ROI 1~3区影响较小,可能是由于ROI 4区为重力依赖区,与患者术中长时间保持平卧位导致背侧肺部长期受压有关。
本研究结果显示,ROI 4区通气更差的患者不仅有更长的ICU滞留时间,也有更长的呼吸机使用时间和气管插管时间。既往研究表明,在肺部的4个区域中,ROI 4区通气对早期活动(床旁坐、站立、使用轮椅、原地踏步等)、俯卧位通气、振肺排痰等干预措施更加敏感[14,20]。因此可采取上述措施促进呼吸功能恢复,提高氧合,加速脱机、拔管,促进患者快速康复。
此外,本研究还通过ROC曲线分析确定了预测患者预后的平行ROI 4区通气阈值:当ROI 4区通气百分比≤9.5%时,预测患者短期预后差的灵敏度为85.7%,特异度为56.2%,AUC为0.752。虽然Draeger 医疗公司通过临床统计已提供了健康人肺部平行4个区域通气百分比的参考范围(ROI 1 区和4 区:10%~15%,ROI 2区和3 区:30%~40%)[13],但尚未有资料给出评价各个区域通气程度的标准。本文揭示了ROI 4区通气对患者预后的预测价值,为平行ROI 4区通气的评价标准提供了参考。
心脏手术属于大型手术,手术复杂程度高、危险性大,入住ICU后病情需要重点监测。EIT操作简单、直观便捷,能够在床旁使用并能快速成像,可辅助医护人员对患者的肺通气情况作出即时评估和判断,筛选出有更高预后不良风险的患者,从而进行针对性的重点干预,在节约医疗资源和人力成本的同时提高医疗护理质量。
本研究仍存在一定局限性。首先,样本量偏少,部分患者因术后胸前有伤口敷料,安放EIT绑带易对伤口造成污染,考虑到患者安全,未对其进行EIT监测。其次, EIT虽然便捷有效,但仅起到初步评估患者肺通气的作用,影响心脏术后患者预后的因素众多,除肺通气外,患者的术前合并症(如高血压、肾功能不全等)和心功能分级、术中体外循环时间和抗凝情况、术后血流动力学稳定性和并发症等均可能成为重要因素[21-22]。未来应开展大样本前瞻性研究,以平衡此类因素可能导致的偏倚,进一步证实肺通气对患者预后的预测价值。
综上,应用EIT对心外科术后入住ICU的患者进行床旁监测可帮助医护人员及时评估和发现患者肺部各区域的通气情况,为进一步采取相应的临床护理干预措施提供了参考。ROI 4区百分比是反映接受长时间手术的久卧患者肺部通气情况的良好指标,且灵敏度较高。临床可根据患者的手术时长和肺部通气情况采取相应的干预措施,以改善患者预后。
参考文献
[1]邵明鑫. 心外科病人术后医院感染现况及影响因素分析[D]. 青岛: 青岛大学, 2022.
[2]Dennie C, Gee Y Y, Oikonomou A, et al. Clinical correla-tion of early atelectasis after bilateral internal thoracic artery harvest for coronary artery bypass grafting[J]. Heart Lung Circ, 2016, 25(6): 620-625.
[3]韦婷元. 胸心外科术后肺不张和肺部感染的临床护理观察[J]. 世界最新医学信息文摘, 2019, 19(53): 366.
[4]王维, 赵卓. 517例瓣膜置换术后发生肺不张的危险因素分析[J]. 临床外科杂志, 2006, 14(11): 730-731.
[5]刘富荣, 孟树萍, 王晓航, 等. 术前术中情况对成人心外科术后ICU滞留天数的影响[J]. 河南医学研究, 2019, 28(12): 2147-2150.
[6]Zarrizi M, Paryad E, Khanghah A G, et al. Predictors of length of stay in intensive care unit after coronary artery bypass grafting: development a risk scoring system[J]. Braz J Cardiovasc Surg, 2021, 36(1): 57-63.
[7]王浩, 姜宏英, 李伊, 等. 电阻抗断层成像技术在呼吸康复中的应用[J].中华结核和呼吸杂志, 2023, 46(7): 714-719.
[8]杨庆云, 胡兴硕, 解立新. ICU可视化动态评估心肺功能新技术: 电阻抗断层成像[J]. 国际呼吸杂志, 2023, 43(1): 15-20.
[9]中国卫生信息与健康医疗大数据学会重症医学分会标准委员会, 北京肿瘤学会重症医学专业委员会, 中国重症肺电阻抗工作组. 肺电阻抗成像技术在重症呼吸管理中的临床应用中国专家共识[J].中华医学杂志, 2022, 102(9): 615-628.
[10]Frerichs I, Amato M B P, Van Kaam A H, et al. Chest electrical impedance tomography examination, data analysis, terminology, clinical use and recommendations: consensus statement of the TRanslational EIT developmeNt stuDy group[J]. Thorax, 2017, 72(1): 83-93.
[11]Vasques F, Sanderson B, Barrett N A, et al. Monitoring of regional lung ventilation using electrical impedance tomography[J]. Minerva Anestesiol, 2019, 85(11): 1231-1241.
[12]Zhao Z Q, Fu F, Frerichs I. Thoracic electrical impedance tomography in Chinese hospitals: a review of clinical research and daily applications[J]. Physiol Meas, 2020, 41(4): 04TR01.
[13]王颍骅, 潘雁, 杨敏. 电阻抗成像技术在不停跳冠脉旁路移植术后肺复张中的临床应用[J]. 上海交通大学学报(医学版), 2018, 38(6): 653-657.
[14]周润奭, 隆云, 李尊柱, 等. EIT监测ARDS脱机困难患者早期活动过程中肺部通气变化[J]. 中华重症医学电子杂志, 2021, 7(4): 319-325.
[15]Shah V, Ahuja A, Kumar A, et al. Outcomes of prolonged ICU stay for patients undergoing cardiac surgery in Australia and New Zealand[J]. J Cardiothorac Vasc Anesth, 2022, 36(12): 4313-4319.
[16]Fluss R, Faraggi D, Reiser B. Estimation of the youden index and its associated cutoff point[J]. Biom J, 2005, 47(4): 458-472.
[17]Li Z, Qin S J, Chen C, et al. Emerging trends and hot spots of electrical impedance tomography applications in clinical lung monitoring[J]. Front Med (Lausanne), 2021, 8: 813640.
[18]Bachmann M C, Morais C, Bugedo G, et al. Electrical impedance tomography in acute respiratory distress syndrome[J]. Crit Care, 2018, 22(1): 263.
[19]Spinelli E, Mauri T, Fogagnolo A, et al. Electrical impedance tomography in perioperative medicine: careful respiratory monitoring for tailored interventions[J]. BMC Anesthesiol, 2019, 19(1): 140.
[20]Yuan S Y, Chi Y, Long Y, et al. Effect of position change from the bed to a wheelchair on the regional ventilation distribution assessed by electrical impedance tomography in patients with respiratory failure[J]. Front Med (Lausanne), 2021, 8: 744958.
[21]石宇, 陆树洋, 马文锐, 等. 单中心130例再次心脏瓣膜手术病因及围术期风险因素分析[J]. 复旦学报(医学版), 2020, 47(5): 694-699.
[22]王浩, 刘志刚, 王伟, 等. 二尖瓣狭窄患者外科术后早期预后影响因素[J]. 吉林医学, 2023, 44(9): 2413-2418.


