反复头晕找不到原因?当心这个病!
时间:2024-07-25 20:01:18 热度:37.1℃ 作者:网络
论坛导读:头晕是临床上较为常见的一种不适症状,主要表现为头重脚轻、视物旋转、闭眼时有倾倒感等,也就是俗话说的“天旋地转”。精神性头晕主要表现为精神心理因素可以完全或部分解释患者的头晕症状,可同时伴有前庭器官功能障碍或全身其他系统病变。精神性头晕发生率较高,占门诊头晕患者的15~20%,多见于年轻患者,男性的发病年龄多在20~40岁,女性的发病年龄多在20~50岁。若临床医生对其认识程度不够,则易将精神性头晕误诊为后循环缺血发作、颈性头晕、前庭周围性眩晕等疾病,从而进行不适宜的检查及治疗。
临床中,有些病程迁延不愈头晕患者在诊治过程中找不到任何器质性原因,细心的专科医生发现这些患者并存一些焦虑、紧张、担心、恐怖甚至抑郁的情绪。精神性头晕是一个不断更新的概念,既往称为心因性头晕、慢性主观性头晕等。随着对精神性头晕认识的不断加深,目前认为除了由独立的精神心理因素引起头晕之外,前庭器官功能障碍或全身其他系统病变引起的头晕同时伴有精神心理因素也可以归属于精神性头晕范畴。
1993年Jacob 定义了空间运动不适(SpaceMotion Discomfort,SMD),这是一种对运动性环境的不适感觉,通常由环境存在的潜在视觉-深感觉传入信息冲突引发,于几种感觉信息冲突时过度依赖非前庭信息有关。1994年Brandt等提出恐惧性姿势性眩晕(phobic postural vertigo PPV)指一组持续性不稳感、失衡感或反复出现的头晕发作,是一种躯体形式障碍,精神心理性眩晕几乎等于恐惧性姿势性眩晕。1995年Bronstei提出视觉性眩晕(visual vertigo ),指在前庭疾病时,一种在视觉环境纷乱时出现的不适感、不稳感加重的现象。这些眩晕或头晕,有一些共同的特点,诸如对空间位置感知刺激反应明显增高,常出现在百货商店、一些社交场合、桥梁上、楼梯等地点,不耐受纷繁的视觉刺激,而且这类症状可以长期或呈慢性存在。
2004-2005年Staab和Ruckenstein引了慢性主观性头晕 (chronic subjective dizziness,CSD)的概念。CSD是指一种慢性非旋转性头晕或主观不稳感,伴有对运动刺激的高度敏感,对复杂视觉刺激或精细视觉任务的耐受性差,不伴有活动性前庭功能障碍。2014年ICD-11 草 案 提 出 了 持 续 性 位 置 感 觉 性 头 晕(persistentpostural-perceptual dizziness,PPPD),特指客观检查没有明显异常而表现为慢性头晕的一类疾病。2017年Bárány协会为国际前庭疾病分类定义了持续性姿势知觉性眩晕(persistent perceptual postural dizziness,PPPD)的功能性前庭疾病。PPPD的主要症状是慢性头晕、站立不稳和摇摆或摇动(非旋转)眩晕,这些症状因患者自身的运动和暴露在视觉复杂或运动丰富的环境中而加剧。之前对恐怖症性姿势性眩晕、空间运动不适、视觉性眩晕和慢性主观眩晕的描述为PPPD2的定义提供了信息。近些年许多学者将其归类于功能性神经障碍(Functional Neurological Disorder,FND)。
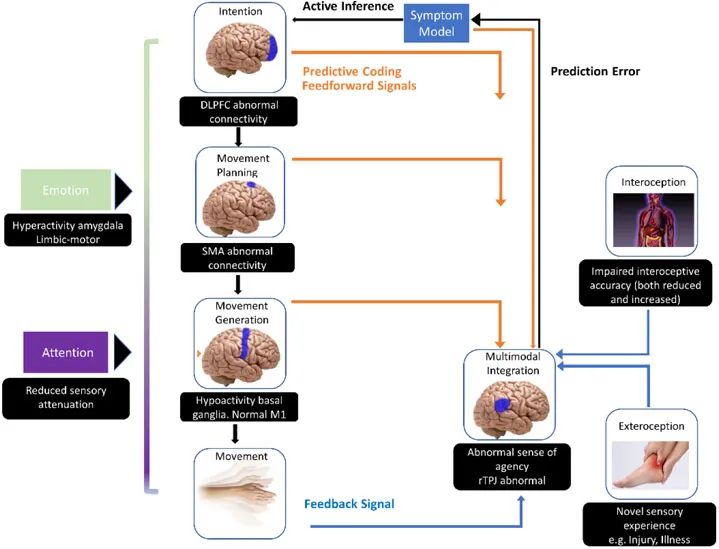
功能性神经障碍是一个较新且较广泛的术语,也称为转换障碍,具有神经系统(神经病学)症状,但无法用神经疾病或其他医疗状况解释。然而,症状真切存在,并会导致严重不适或功能问题。不同功能性神经障碍的体征和症状有所不同,具体取决于功能性神经障碍的类型,这些症状可严重至导致损害,需要接受医学评估。这些症状会影响身体运动、功能和感官。功能性神经障碍在神经病学实践中很常见。一种对这种疾病进行积极诊断的新方法专注于真实经历的症状和体征的可识别模式,这些模式显示了同一任务内和不同任务之间随时间的变化。心理应激源是功能性神经障碍的常见风险因素,但通常不存在。目前包括四种疾病——功能性癫痫发作、功能性运动障碍、持续性知觉体位性眩晕和功能性认知障碍——在病因学和病理生理学方面表现出相似性,并且是神经病学和精神病学之间界面疾病的变体。
研究发现在所有具有前庭症状的患者中,PPPD的患病率为20%,在专门的头晕中心中上升至40%,使PPPD成为这些环境中慢性头晕的最常见原因。患者年龄中值为50多岁,女性占优势比例为2:1。诱发PPPD的疾病与其前身相似,包括结构性前庭疾病,如良性阵发性位置性眩晕和单侧外周前庭病变(23-25%)、前庭偏头痛(11-20%)、惊恐和广泛性焦虑症(各占15%)、轻度创伤性脑损伤(3-15%)、中风(2%)、自主神经障碍(1-7%)和其他医学疾病(3-6%)64。神经质可能易患PPPD,突发事件发生时高度的身体警惕性和异常的疾病相关信念可能预示持续性头晕。对PPPD及其前身患者的生理学研究发现,僵硬的姿势控制有时伴有过度的上身摇摆。步态变化包括支撑基础变宽,步幅变短,以及在步幅中间瞬间两脚站立。与前庭和躯体感觉输入相比,PPPD患者还表现出对视觉输入的过度依赖(即视觉依赖),这使他们在接触移动视觉刺激时容易出现动态视敏度下降,空间导航定位可能会受损。
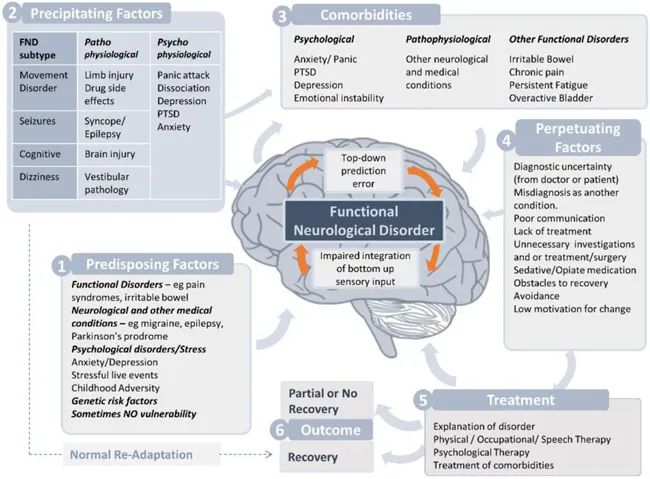
目前,精神性头晕的病因与发病机制尚不明确,一般认为由于患者的恐慌发作,引起过度换气,使血中二氧化碳大量排出体外,导致血管收缩,血管壁阻力加大,心跳加快,病人有心悸的感觉。也有学者认为是前庭性疾病和精神性疾病之间交互反应产生的一种病态性代偿;心理因素在精神性头晕形成过程中起重要作用。个性心理因素、再适应失败、条件反射和皮质多感觉整合异常可能与精神性头晕有关。精神性头晕临床表现多样,但是由于对这个疾病认识的不足,临床容易误诊和漏诊。主要表现为精神心理因素引起的头晕症状,也可同时伴有前庭器官功能障碍或其他系统病变。
精神性头晕主要表现为精神心理因素引起的头晕症状,也可同时伴有前庭器官功能障碍或其他系统病变。较为典型的症状有头晕、眩晕、有倾倒感,伴随乏力、恶心、耳鸣等,合并焦虑、抑郁及躯体化症状,包括失眠、疼痛、乏力、心悸、胸闷等。随着对心身疾病的不断重视,中华医学会心身医学分会整体健康协作学组结合国内外相关领域最新的循证医学证据,以及心身、精神、眩晕等领域专家的意见,制定了2024《精神性头晕诊疗中国专家共识》,该共识阐述了精神性头晕概念、病因与发病机制、临床特征、诊断评估及多种治疗方法,旨在为精神性头晕的规范性诊治提供参考依据。

精神性头晕五条诊疗建议
推荐意见1
精神性头晕是一组以心理或精神因素为主要病因构成的,包括视觉性或姿势性眩晕和空间运动不适等主观的慢性恐惧性头晕症状群,既往因其概念模糊,流行病学研究资料相对缺乏,有报道称精神性头晕可占门诊头晕患者的15%~20%,无普通人群发生率的报道。精神性头晕的发生机制未明,个性心理因素、再适应失败、条件反射和皮质多感觉整合异常假说比较系统。
推荐意见2
精神性头晕的临床特点可以是头晕、眩晕或头昏,多合并焦虑、抑郁及躯体化症状;同时要关注头晕伴发躯体疾病共病症状。
推荐意见3
精神性头晕的诊断要素中,无论是精神科症状或非精神科症状的特异性均不强,需详细结合患者的人格特质、心理素质特点、认知模式等方面异常进行判断,同时要遵循临床关于功能性障碍与器质性障碍诊断的等级原则,在患者主诉头晕症状时,优先考虑器质性因素所致,然后再考虑精神性头晕,因此建议在多学科联合诊疗(MDT)后做出精神性头晕诊断。
推荐意见4
推荐使用选择性5- 羟色胺再摄取抑制剂(SSRIs)及5- 羟色胺和去甲肾上腺素再摄取抑制剂(SNRIs)等可用于治疗精神性头晕。前庭抑制药物如抗组胺药和苯二氮䓬类药物可能会延迟前庭功能的康复及平衡控制系统的再适应,应尽量避免在精神性头晕患者中使用。但共病高焦虑水平的患者可短期使用苯二氮䓬类药物。
推荐意见5
精神性头晕的预防
-
避免触发因素,包括学会觉察自己的情绪和体验,正视和接纳不良情绪,提升良好情绪。
-
自律训练,包括保持健康生活方式,如充足睡眠、规律进食、补充维生素以及适度锻炼。
-
认知行为训练,针对生活中影响个人情绪的心理社会因素,调整认知,提高应对能力。
-
丰富生活内容,培养积极的兴趣爱好,提升社会价值。
-
增加社会学习,完善人格。
-
放松训练,掌控情绪,掌握放松训练等心理调适技术,如腹式呼吸法、肌肉放松法、正念放松法、瑜伽练习等,保持正常心理状态。
参考文献
Scarff JR, Lippmann S. Treating Psychiatric Symptoms in Persistent Postural Perceptual Dizziness. Innov Clin Neurosci. 2023 Dec 1;20(10-12):49-54.
中华医学会心身医学分会整体健康协作学组.精神性头晕诊疗中国专家共识.中国全科医学,2024,27(2):125-131.
Bennett K, Diamond C, Hoeritzauer I, Gardiner P, McWhirter L, Carson A, Stone J. A practical review of functional neurological disorder (FND) for the general physician. Clin Med (Lond). 2021 Jan;21(1):28-36. doi: 10.7861/clinmed.2020-0987.
Hallett M, Aybek S, Dworetzky BA, McWhirter L, Staab JP, Stone J. Functional neurological disorder: new subtypes and shared mechanisms. Lancet Neurol. 2022 Jun;21(6):537-550. doi: 10.1016/S1474-4422(21)00422-1.


