巨大甲状腺肿瘤患者麻醉管理一例
时间:2024-07-30 14:02:23 热度:37.1℃ 作者:网络
一、病例资料
患者,女性,58岁,135cm,39kg,发现甲状腺无痛性包块30余年,近期肿物逐渐增大,为行治疗,就诊于我院,门诊以“甲状腺包块”收入院。患者无发热、疼痛,包块能随吞咽动作上下活动,无怕热、多汗、易激动,无明显心悸、乏力、失眠、多梦症状;无活动后呼吸困难,无吞咽障碍,无声音嘶哑,无饮水呛咳。
既往先天性脊柱和胸廓畸形病史,肺结核病史50年。否认高血压、冠心病、糖尿病病史;否认脑血管病史。否认手术及输血史。否认食物及药物过敏史。
入院查体:T 36.4℃,P 112次/分,R 21次/分,BP 101/69mmHg,神志清,精神可,自主体位,查体合作,胸廓畸形,双肺呼吸动度均等,双肺未闻及干湿性啰音,心率112次/分,心律规整,各瓣膜听诊区未闻及杂音,双下肢无水肿,四肢肌力正常。
专科检查:颈部无颈静脉怒张,颈软,气管受压偏左,颈前正中区偏右侧可触及一包块,约8cmx7cmx6cm大小,表面呈结节状,边界不清,质韧,无压痛,随吞咽动作上下活动,左侧未触及异常。未闻及血管杂音,无明显淋巴结肿大。
初步诊断: 1.甲状腺肿物 2.先天性胸廓畸形3.先天性脊柱畸形4.陈旧性肺结核
二、检查结果
1. 心电图:
2.胸部 CT:右肺下叶慢性炎症,支气管炎,胸廓畸形。
3.肺功能:中重度限制性通气功能障碍,小气道功能异常,重度MVV降低,中度弥散功能障碍。
4.肝肾功,血液分析,凝血功能,甲功和肌钙蛋白等指标未见明显异常。
三、麻醉诊疗过程
1. 术前准备
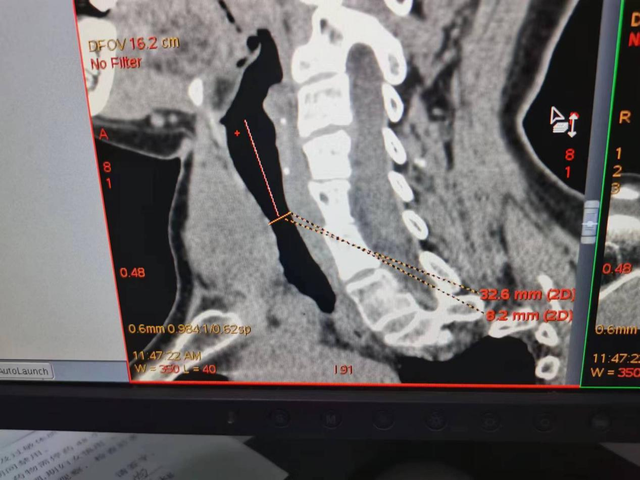
该患者巨大甲状腺肿块,大小约8cmx7cmx6cm,病史时间长,挤压气道变窄、偏移,CT显示:声门下32.6mm处最狭窄为8.2mm(与主治医生沟通得知患者的肿瘤为非恶性肿瘤浸润性侵犯气道),同时合并脊柱、胸廓畸形和小下颌,存在困难气道可能。
术前1天病房访视患者,患者小下颌,张口度3横指,Mallampati分级III级,颈部活动度可。患者自述气管无体位性压迫症状,无憋喘、气促、呼吸困难,无吞咽障碍,无声音嘶哑。充分告知患者及家属麻醉的必要性和风险性以及术后带气管导管送ICU的可能性。
经过系统的术前评估,认定该手术麻醉最大的挑战为困难气道的管理。临床上常用的快速诱导气管插管需要在全身麻醉状态下进行,而肌松剂使用后患者便无自主呼吸,由于肿块已经有长达30年的时间,患者的气管长时间受压,使用肌松剂后气管会进一步塌陷甚至闭塞,如果在预充氧的时间内无法成功建立人工气道,患者的生命将遭受致命打击,而此时普通的面罩给氧可能也很难保证能安全过渡。而且,该患者肺功能较差,储氧能力也下降。因此,麻醉科团队在术前讨论中制定了保留自主呼吸的清醒插管来建立人工气道的方案。
麻醉前准备好可视喉镜、纤维支气管镜、声门上气道/管芯类插管工具、口咽鼻咽通气道等气道工具[1],因CT显示声门下最狭窄处为8.2mm,所以选取ID6.0#加强型气管导管(OD8.2mm),备用5.5#加强型气管导管。同时准备好阿托品、麻黄碱等抢救药物及相关麻醉药物,备好吸引器、麻醉机等。
2.麻醉过程
告知患者清醒气管插管的注意事项,做好患者的解释工作,尽量争取患者全面合作。
入室后建立静脉通道,予以心电监护及面罩吸氧5L/min,静脉持续泵注右美托咪定1ug/kg 15min充分镇静,地塞米松10 mg静滴预防喉水肿。同时让患者口含2%利多卡因溶液100mg 3min进行口咽部表麻,然后用可视喉镜挑起会厌用喉麻管分次对咽喉部、声门处、气管内进行表面麻醉,可视喉镜下气管导管进入声门顺利,过气管狭窄处时患者稍有不适,经沟通后,气管导管轻柔进入,至导管21 cm处停止;连接呼吸机,呼末二氧化碳波形好,确认插管成功,随开始静脉注射全麻药物:咪达唑仑2 mg,苯磺酸顺阿曲库铵10 mg,丙泊酚2mg/kg,舒芬太尼20 ug。
术中维持:持续吸入七氟醚1.5%-2%,泵注丙泊酚100mg/h,切皮时舒芬太尼30 ug,iv。
术中输液林格液1500 ml,羟乙基淀粉500 ml,出血200 ml。手术用时2.5h,术中生命体征平稳。切除肿瘤后,行血气分析,结果大致正常。
术毕与主刀医生沟通,尝试拔除气管导管。待患者完全清醒、自主呼吸恢复后顺利拔除气管导管,观察30min,患者未诉明显不适,随安送病房。
3.术后随访
术后第2天访视患者,生命体征平稳,无明显不适。7天后患者出院。
四、讨论
该患者甲状腺肿物压迫多年,存在气管软化的可能,且合并先天性畸形和小下颌,存在困难气道的可能。对这个患者而言,最重要的还是麻醉诱导以及气道的建立和保障。气道的建立对手术和恢复期都相当重要。气道管理是麻醉医师最关注,同样也是最危险的环节。麻醉医师应做好术前评估,确认其是否存在困难气道。
1.困难气道判断[2]
1)观察患者面部特征:口不能张、门齿向外突出、牙脱光、舌头巨大、小颌症状、脖子短粗、喉头高耸、颈椎活动极不灵便、病态性肥胖等。
2)测量张口度:尽力张口时,上下门齿的距离<3cm。
3)甲-颏间距测量:甲-颏间距<6cm或者下颌骨水平长度<9cm,提示可能出现插管困难。
4)Mallampantis试验:该试验是临床上最常用到的方法,实用性较高。通过对口腔内硬软腭的观察分为4级程度。Ⅰ级为可以见到软腭、咽腭弓及悬雍垂;Ⅱ级为能见软腭及咽腭弓,但悬雍垂被舌面覆盖不可见;Ⅲ级为仅能看到软腭;IV级为仅能看到硬腭。其中Ⅲ、Ⅳ级可出现插管困难。
5)检查鼻腔情况:通气不良及鼻中隔偏移较大的患者,尤其在经鼻腔气管插管的情况下,要谨慎对待。
6)检查颈部后仰度:后仰度差,曾患有颈椎炎症、骨折、脱位等病症,或经固定术后、颈粗短、颈前巨大肿瘤、颈背脂肪过多等,皆会引起颈部后仰度不够。
7)气管受压严重:如患者合并颈前巨大肿瘤或血肿、纵隔肿瘤等情况,可因为肿瘤压迫导致气管受压严重。
8)了解气道病史:详细询问患者的手术史、外伤史、气道困难史,是否有舌和会厌肥大、睡眠呼吸暂停综合症以及其他结构异常。
9)影像学检查[3]:拍摄患者的颈部及胸廓出口的X线片,并在X线片上对口、咽、喉三轴线的重叠程度进行模拟分析,亦可通过CT、MRI等进行数据重建,进一步观察患者详细情况。特殊情况下可以用超声评估气管狭窄范围,来助于选择气管导管的型号和导管插入的深度[4]。
10)喉镜检查:将患者在喉镜下的暴露情况进行分级,Ⅱ级以下提示插管会有困难,Ⅰ级为可以见到声带;Ⅱ级为只可见到部分声带;Ⅲ级为只可见到会厌;Ⅳ级为无法见到会厌。
该患者存在先天性畸形和小下颌情况,张口度、颈部活动度尚可。术前请放射科医师会诊测量出了狭窄气道的管径,为麻醉医师选择合适的气管导管型号做出了指导,但CT却未测量气道狭窄的长度。
2.麻醉诱导方法的选择
麻醉诱导方法主要分为三类:①快诱导,患者在诱导过程中意识消失、呼吸抑制,这种方法适应于有误吸风险的患者如饱胃患者、孕妇、肠梗阻、病态肥胖或症状性反流的患者;②遗忘镇痛慢诱导,患者处于镇静、镇痛、遗忘同时保留呼吸的状态,对普通困难气道,这种慢诱导方法应用十分广泛,可以让患者比较舒适安全地接受手术;③保留意识、呼吸和记忆的清醒气管插管,这种诱导方法只有在特殊患者(误吸风险、预计插管困难、在插管或摆放体位后需要评估神经系统的功能)中或具有用药禁忌时才会采用。该患者麻醉诱导方法首选镇静清醒、表面麻醉并保留自主呼吸的情况下进行气管插管。因清醒气管插管期间,患者的自主呼吸和气道张力均能够保持,具有很高的安全系数,是公认的处理预期的困难气道的金标准[5-10]。而充分的气道表麻是该患者进行清醒气管插管非常重要的前提,插管前的适当镇静镇痛、患者的配合度极其重要。我们在术前与患者进行了充分地沟通,取得了患者良好的配合。而且该患者的肿瘤为甲状腺非恶性肿瘤浸润性侵犯气道,具有外压性,气管插管操作将肿瘤组织捅破的可能性小;肿瘤具有一定弹性,因此第一次气管插管就得以顺利实现;
此外,气管狭窄的程度直接决定了麻醉医师对气管导管管径的选择。当患者的气管狭窄程度≤50%,可对其行常规气管插管,插管时选择正常或者小0.5-1的气管导管。当患者的气管狭窄程度>50%,若可在气道狭窄或者阻塞的下方行气管切开术,则可在局部麻醉下行气管切开;若气管切开术不可行且患者没有呼吸窘迫和严重的二氧化碳潴留的症状,则在准备喷射通气装置和体外循环团队待命的情况下尝试气管插管,若患者同时伴随呼吸窘迫和严重的二氧化碳潴留,则需建立体外循环/体外膜肺。总之,肿物的质地、侵袭范围及对气管的压迫程度与气管导管的置入深度、管径和麻醉方法的选择都有很大的关系。
3.清醒插管策略
如术前评估为困难气道,该患者在充分的气道表麻下可视喉镜若不能完成清醒气管插管,禁忌反复进行气管插管因有可能导致喉头水肿。电子软镜行气管插管会提高清醒气管插管的成功率[1]。另外,软镜插管能边进边观察气道的情况,同时也能完成气道的表麻。还有,选择清醒经口插管的同时,也备好经鼻插管,经鼻插管更接近气道,患者的耐受度会更好一些。
另外,环甲膜穿刺是临床上对于有呼吸道梗阻、严重呼吸困难的患者采用的急救方法之一[11]。环甲膜穿刺技术可以为气管切开术赢得时间,是现场急救的重要组成部分。只要评估是困难气道,在患者进入手术室后,麻醉医师就应先找好环甲膜的位置(必要时可采用超声定位)并用记号笔标注好。紧急救治措施应该在术前都提前准备妥当,因为在紧急情况下,临时定位环甲膜可能会浪费宝贵的救治时间。
4.拔管策略
长期的巨大甲状腺肿压迫所致气管环的软化是术后拔管所面临的最具挑战问题,长时间的气道压迫,术后气管壁失去周围组织的支撑可致前后位塌陷,进而引起呼吸道梗阻。因此术前需充分制定良好的拔管策略[5,12]。建议术后拔管时采用换管器(较长的塑料弹条)进行换管以防拔管时出现气管塌陷,出现危急情况时也能再次迅速进行气管插管。有研究提示漏气实验可作为气管环结构和功能的一个重要指标,但这仍需要诸多的临床试验支持[13]。其他如伤口渗血压迫气道、喉返神经损伤导致声嘶等相关并发症亦需密切关注及诊治。
综上,巨大甲状腺肿或纵膈肿瘤压迫气管患者实施麻醉手术对麻醉医生仍是严峻的挑战,术前全面的病史评估,严密的麻醉方案制定,术中动态的生命体征监测,术后拔管时机的选择,各环节的实施均对患者的预后至关重要。
病例相关影像学资料:
参考文献
[1]Apfelbaum JL,Hagberg CA,Connis RT,et al. 2022 American Society of Anesthesiologists Practice Guidelines for Management of the Difficult Airway[J]. Anesthesiology,2022,136:31-81.
[2] 陈红梅,杨相梅,罗艳,等.困难气道评估方法研究进展.中国呼吸与危重监护杂志. 2020. 19(03): 312-316.
[3] 王霞,王勇,马武华.医学影像学和内镜技术在困难气道管理中的应用进展. 国际麻醉学与复苏杂志. 2020. 41(6): 600-603.
[4] 刘春红,陈序.超声在困难气道评估中的应用研究进展.微创医学. 2020.15(03): 352-354+357.
[5] 徐胜勇, 徐军, 朱华栋,等. 加强困难气道管理提升临床救治水平——《2022年美国麻醉医师协会困难气道管理实践指南》解读. 协和医学杂志. 2022. 13(3): 427-432.
[6] Alhomary M,Ramadan E,Curran E,et al. Videolaryngoscopy vs. fibreoptic bronchoscopy for awake tracheal intubation: a systematic review and meta-analysis[J]. Anaesthesia,2018,73:1151-1161.
[7] Ajay S,Singhania A,Akkara AG,et al. A study of flexible fiberoptic bronchoscopy aided tracheal intubation for patients undergoing elective surgery under general anesthesia[J]. Indian J Otolaryngol Head Neck Surg,2013,65:116-119.
[8] El-Boghdadly K,Onwochei DN,Cuddihy J,et al. A prospective cohort study of awake fibreoptic intubation practice at a tertiary centre[J].Anaesthesia,2017,72:694-703.
[9] Law JA,Morris IR,Brousseau PA,et al. The incidence,success rate,and complications of awake tracheal intubation in 1,554 patients over 12 years:an historical cohort study[J]. Can J Anaesth,2015,62:736-744.
[10]Joseph TT,Gal JS,DeMaria S Jr,et al. A Retrospective Study of Success,Failure,and Time Needed to Perform Awake Intubation[J]. Anesthesiology,2016,125:105-114.
[11]郭文俊,金孝岠,朱美芳,等.喉上神经阻滞联合环甲膜穿刺技术在困难气道中的应用[J].皖南医学院学报,2015,34(1):64-69.DOI:
10.3969/j.issn.1002-0217.2015.01.020.
[12]廖家齐,许学兵.困难气道患者的拔管策略[J].国际麻醉学与复苏杂志,2012,33(5):330-333.
[13] KANDASWAMY C,BALASUBRAMANIAN V.Review of adult tracheomalacia and its relationship with chronic obstructive pulmonary disease[J].Curr Opin Pulm Med,2009,15 ( 2) : 113 - 119. DOI: 10. 1097 /MCP. 0b013e328321832d.


