超声心动图相关指标与失代偿期肝硬化患者预后的关系
时间:2024-08-05 15:00:48 热度:37.1℃ 作者:网络
引言
“消化前沿”专栏是北部战区总医院消化内科祁兴顺医生应《消化界》编辑部邀请联合发起的学术专栏,定期收集整理消化病领域的研究进展,每月(最后一周)挑选一篇重要文献进行精读讨论,希望能帮助读者知其然知其所以然,启迪临床科研思维、学以致用。今天为您带来第15期内容:超声心动图相关指标与失代偿期肝硬化患者预后的关系。
文章简述
既往无心脏病史的失代偿期肝硬化患者中,肝功能受损和门脉高压症会导致高动力循环状态,并释放过量的循环血管扩张剂和心脏抑制物质,这可能会造成心脏形态和功能改变(Møller S, et al. J Hepatol. 2010; 53: 179-190; Møller S, et al. Expert Rev Gastroenterol Hepatol. 2019; 13: 497-505)。这种改变在静息状态下常是隐匿的、无症状的,但在剧烈运动、出血、感染、手术等应激状态下会变得显著。这种改变被称为肝硬化心肌病(cirrhotic cardiomyopathy,CCM),包括收缩功能障碍(systolic dysfunction,SD)、舒张功能障碍(diastolic dysfunction,DD)和电生理异常(Izzy M, et al. Hepatology. 2020; 71: 334-345)。DD常先于SD发生,且在一定程度上促进SD的发展(Møller S, et al. Heart Fail Rev. 2016; 21: 599-610)。CCM最常见的电生理异常是QT间期延长(Møller S. Int J Cardiol. 2021; 329: 113-114)。此外,N末端B型脑钠肽前体和高敏心肌肌钙蛋白T是CCM常见的生物标志物(Zhao J, et al. Am J Med Sci. 2017; 354: 131-139)。
目前,一些研究表明,左心房增大(Cesari M, et al. Hepatology. 2018; 68: 215-223; Cesari M, et al. Eur J Gastroenterol Hepatol. 2021; 33: e656-e661)、左心房容积指数增加(Wiese S, et al. Int J Cardiovasc Imaging. 2020; 36: 2121-2127)、舒张早期二尖瓣血流速度/间隔舒张早期二尖瓣环流速(mitral inflow early diastolic velocity/early diastolic mitral annular velocity of the septal and lateral sites,E/e´)≥10(Lee SK, et al. Clin Mol Hepatol. 2018; 24: 409-416)和舒张早期二尖瓣血流速度/舒张晚期二尖瓣血流速度(mitral inflow early diastolic velocity/mitral inflow late diastolic velocity,E/A)≤1(Rabie RN, et al. Am J Gastroenterol. 2009; 104: 2458-2466)等超声心动图相关指标可预测肝硬化患者和行经颈静脉肝内门体分流术患者的死亡风险;应激状态下,心输出量的改变可能与肝肾综合征的发生有关(Koshy AN, et al. Am J Gastroenterol. 2020; 115: 388-397)。然而,Sampaio等(Sampaio F, et al. Eur J Intern Med. 2014; 25: 241-246)发现左心房容积指数增高和E/e´ ≥10与肝硬化生存率无关。超声心动图相关指标与肝硬化患者预后的关系仍存在争议。此外,超声心动图相关指标预测肝硬化患者进一步失代偿风险的作用尚未得到充分评估。
我们团队的Wang等于2024年4月在《Current Medical Research and Opinion》杂志正式发表了一篇题为《超声心动图相关指标与失代偿期肝硬化预后的关系》的文章。该文章旨在探讨超声心动图相关指标与失代偿期肝硬化患者进一步失代偿和死亡的相关性。
本研究共纳入104例接受超声心动图检查的失代偿期肝硬化患者。Cox回归(Child-Pugh评分校正:P=0.138;MELD评分校正:P=0.034)和竞争风险(P=0.003)分析表明,右心室内径(right ventricular dimension,RVD)更低是进一步失代偿的预测因子;Kaplan-Meier(P=0.002)和Nelson-Aalen累积风险曲线(P=0.002)分析表明,RVD ≤17 mm与进一步失代偿的累积发生率更高显著相关。Cox回归(Child-Pugh评分校正:P=0.041;MELD评分校正:P=0.045)和竞争风险(P=0.024)分析表明,E/A ≤0.8是死亡的独立预测因子;Kaplan-Meier(P=0.023)和Nelson-Aalen累积风险曲线(P=0.024)分析表明,E/A ≤0.8与累积死亡率更高显著相关。然而,其他超声心动图相关指标与进一步失代偿或死亡无显著相关性。
综上,RVD和E/A值可作为评估失代偿期肝硬化患者预后的超声心动图指标
重要研究结果分析及其临床意义
Analysis of important research results and their clinical significance
一.研究人群的特征

(表源自文献)
本研究共纳入104例失代偿期肝硬化患者,中位年龄为58.19岁,男性占75.0%。肝硬化患者I级DD和SD的患病率分别为38.5%和0%。
二.超声心动图相关指标与Child-Pugh和MELD评分及肝硬化失代偿事件的相关性
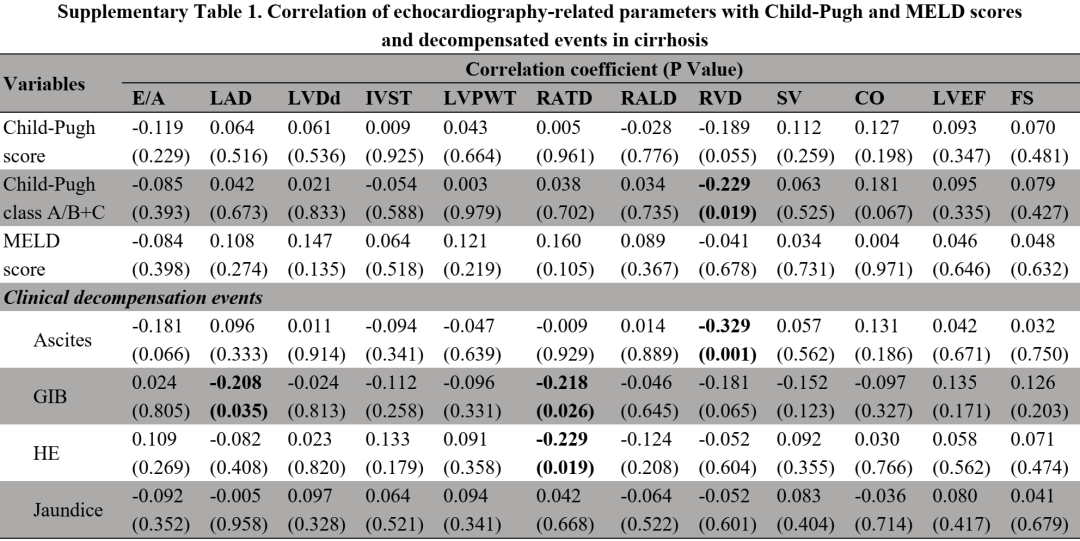
(表源自文献)
左心房内径与消化道出血显著相关(r=-0.208,P=0.035)。右心房横径与消化道出血(r=-0.218,P=0.026)和肝性脑病(r=-0.229,P=0.019)显著相关。RVD与Child-Pugh分级(r=-0.229,P=0.019)和腹水(r=-0.329,P=0.001)显著相关。其他超声心动图相关指标与Child-Pugh和MELD评分及失代偿事件无关。
三.超声心动图相关指标与进一步失代偿的关系
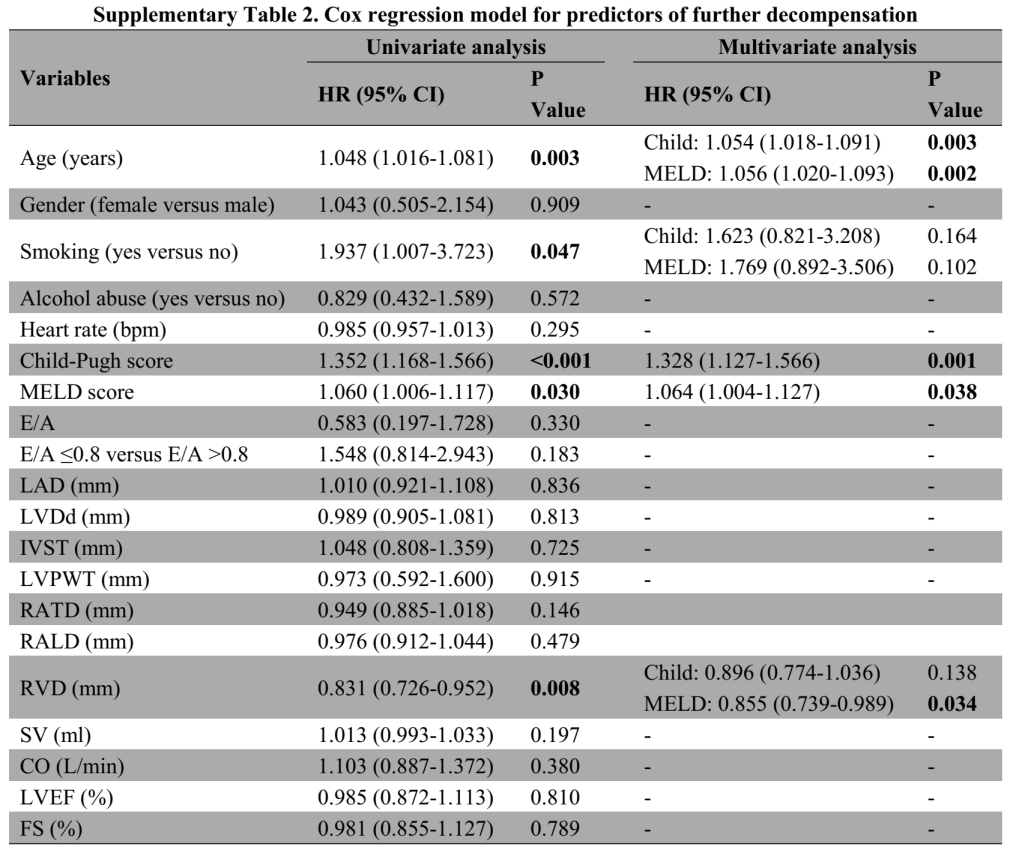
(表源自文献)
单因素Cox回归分析表明,年龄更大(HR=1.048,95%CI=1.016-1.081,P=0.003)、吸烟(HR=1.937,95%CI=1.007-3.723,P=0.047)、Child-Pugh(HR=1.352,95%CI=1.168-1.566,P<0.001)和MELD评分更高(HR=1.060,95%CI=1.006-1.117,P=0.030)及RVD更低(HR=0.831,95%CI=0.726-0.952,P=0.008)是肝硬化患者进一步失代偿的危险因素。多因素Cox回归分析表明,仅RVD更低是肝硬化患者进一步失代偿的独立危险因素(Child-Pugh评分校正:HR=0.896,95%CI=0.774-1.036,P=0.138;MELD评分校正:HR=0.855,95%CI=0.739-0.989,P=0.034)。
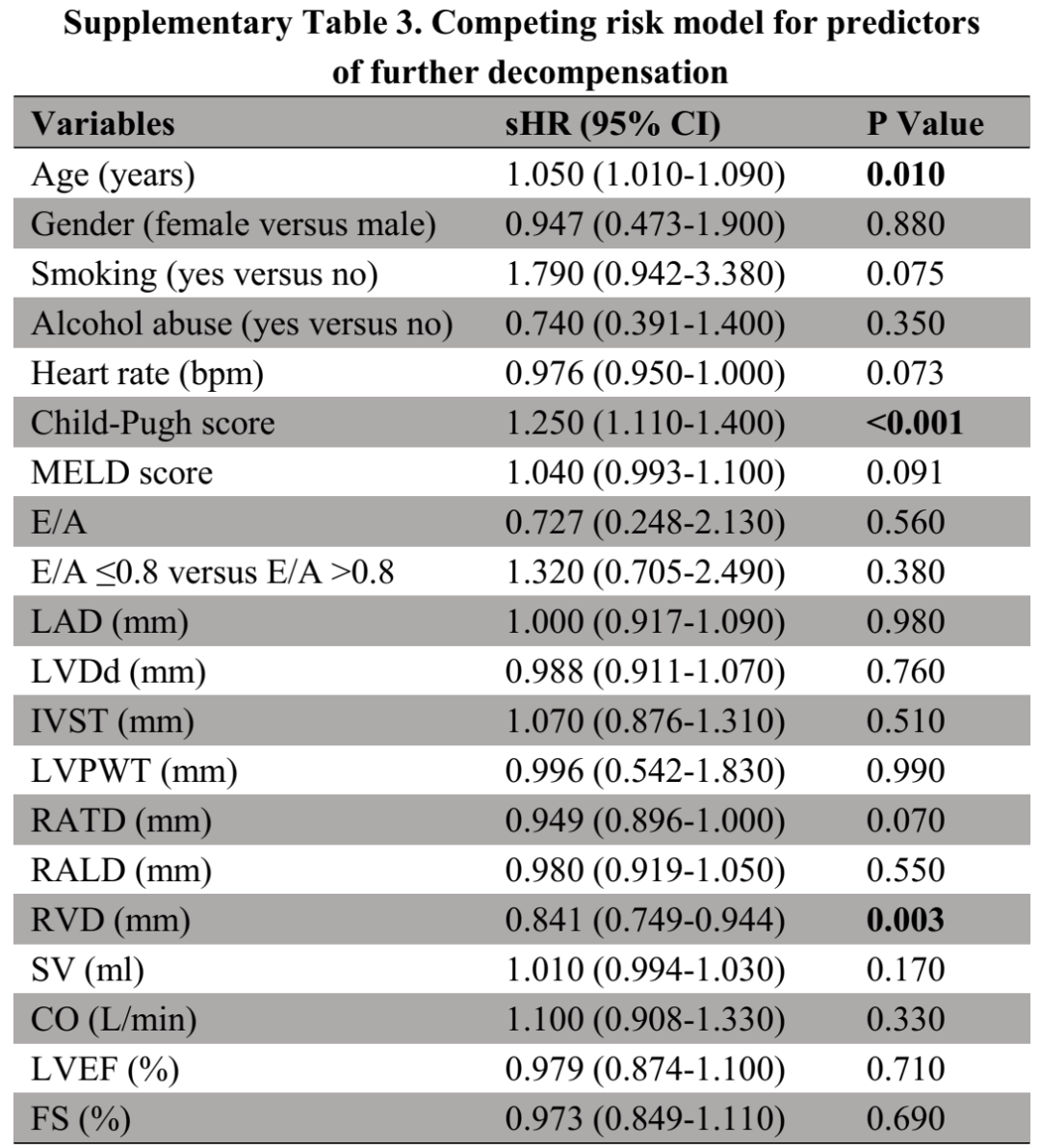
(表源自文献)
竞争风险分析表明,RVD更低是肝硬化患者进一步失代偿的危险因素(sHR=0.841,95%CI=0.749-0.944,P=0.003)。
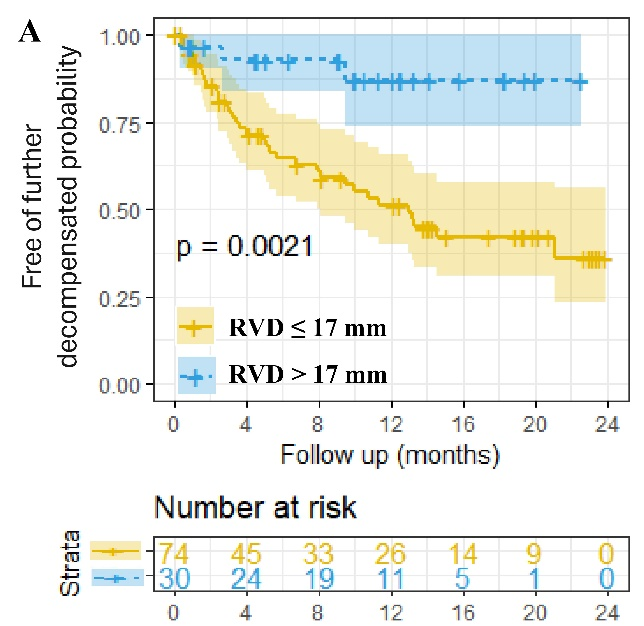
(图源自文献)
RVD预测进一步失代偿风险的最佳截断值为17 mm。Kaplan-Meier曲线分析表明,RVD ≤17 mm患者免于进一步失代偿的累积发生率显著低于RVD >17 mm的患者(P=0.002)。
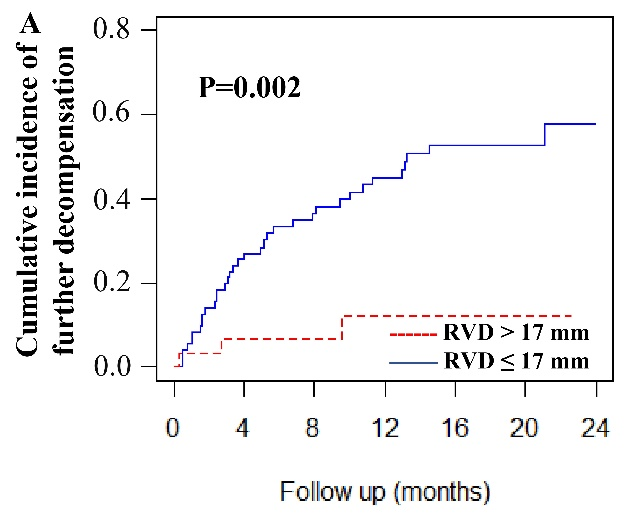
(图源自文献)
Nelson-Aalen累积风险曲线分析表明,RVD ≤17 mm患者进一步失代偿的累积发生率显著高于RVD >17 mm的患者(P=0.002)。
四.超声心动图相关指标与肝硬化死亡的关系
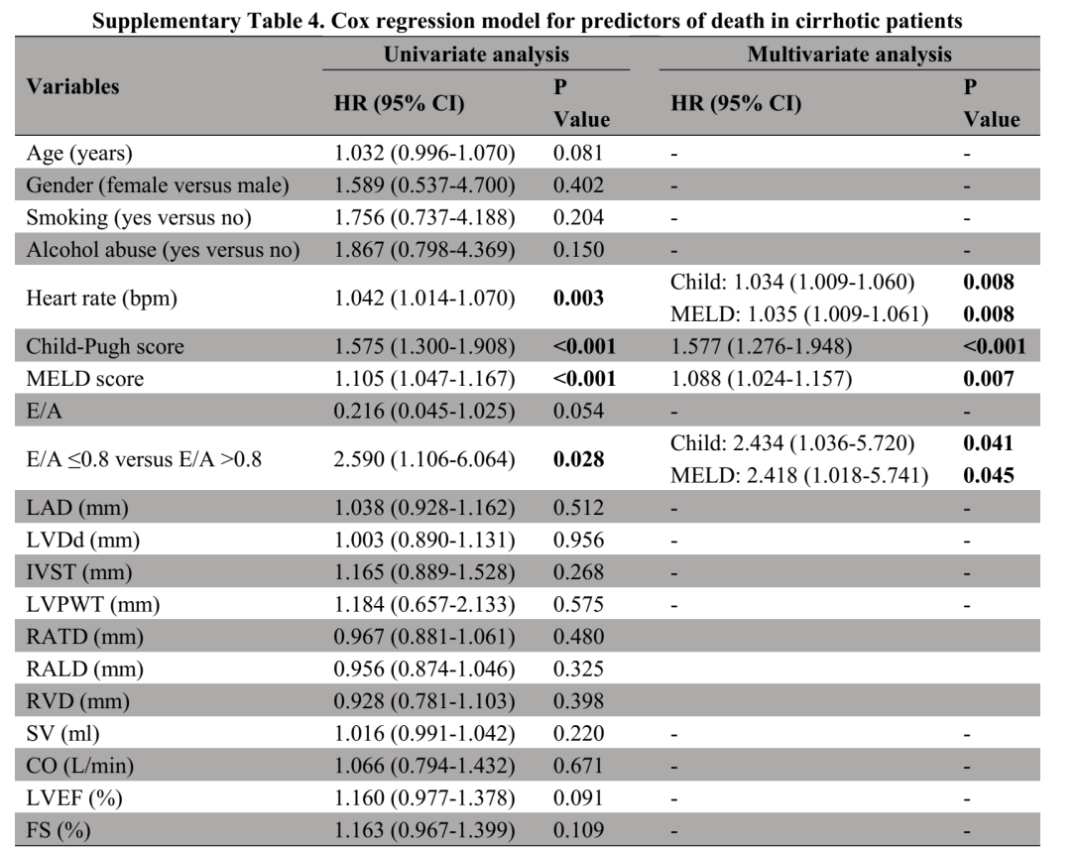
(表源自文献)
单因素Cox回归分析表明,心率更高(HR=1.042,95%CI=1.014-1.070,P=0.003)、Child-Pugh(HR=1.575,95%CI=1.300-1.908,P<0.001)和MELD评分更高(HR=1.105,95%CI=1.047-1.167,P<0.001)及E/A ≤0.8(HR=2.590,95%CI=1.106-6.064,P=0.028)是肝硬化患者死亡的危险因素。多因素Cox回归分析表明,E/A ≤0.8是肝硬化患者死亡的独立危险因素(Child-Pugh评分校正:HR=2.434,95%CI=1.036-5.720,P=0.041;MELD评分校正:HR=2.418,95%CI=1.018-5.741,P=0.045)。
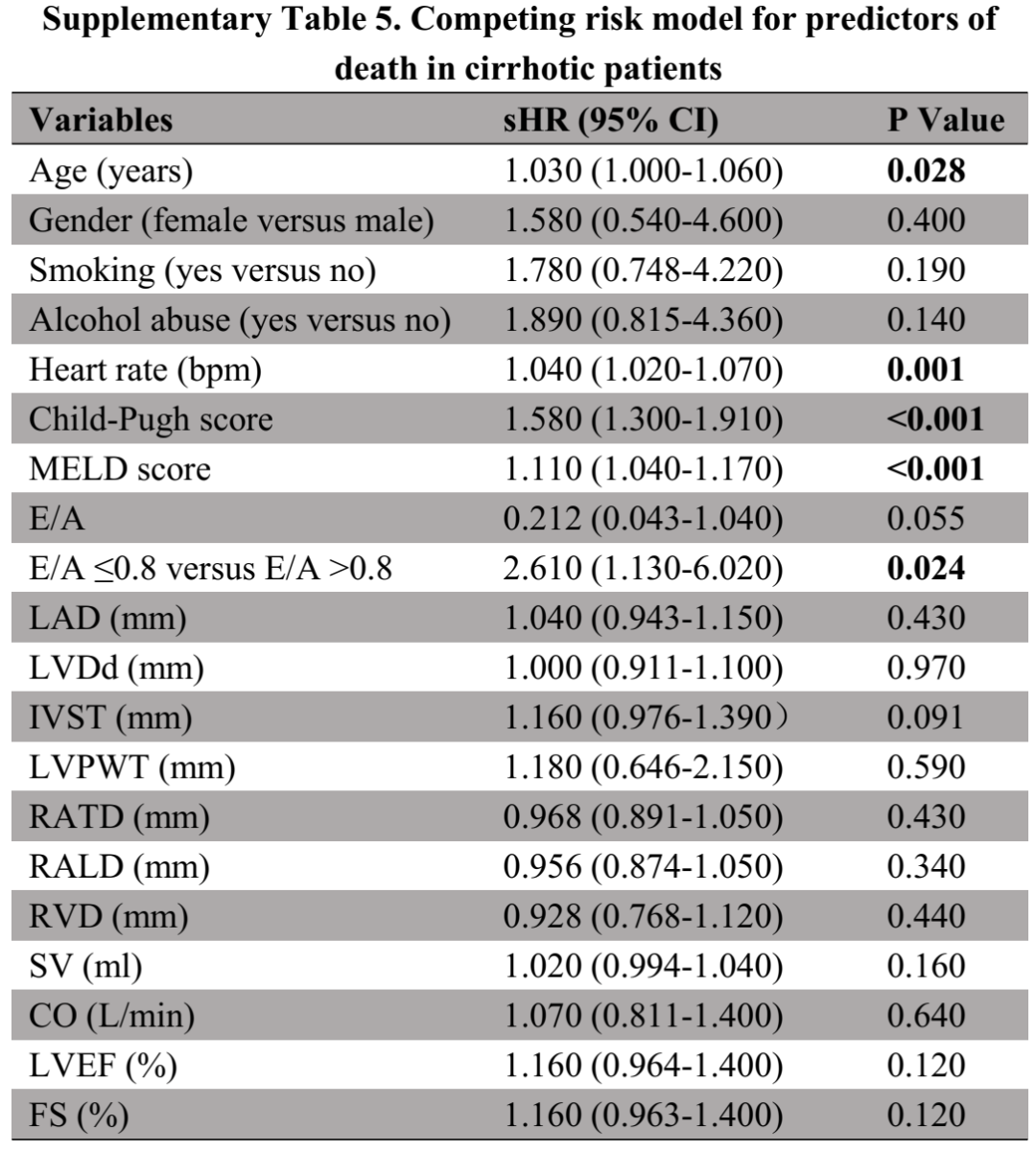
(表源自文献)
竞争风险分析表明,E/A ≤0.8(sHR=2.610,95%CI=1.130-6.020,P=0.024)是肝硬化患者死亡的危险因素。
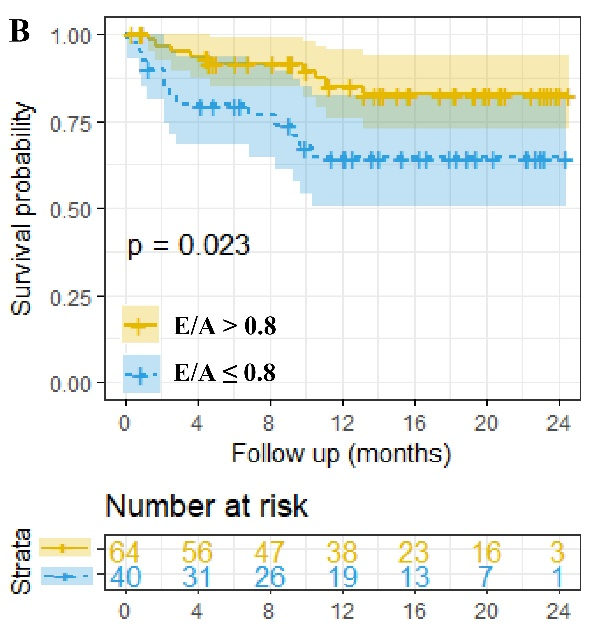
(图源自文献)
Kaplan-Meier曲线分析表明,E/A ≤0.8患者的累积生存率显著低于E/A >0.8的患者(P=0.023)。
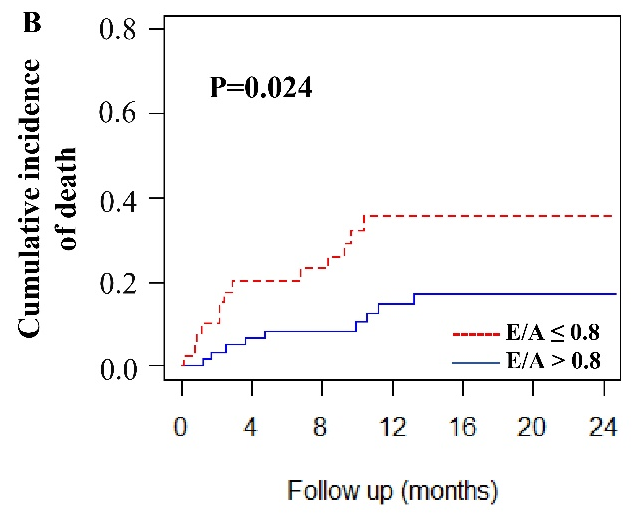
(图源自文献)
Nelson-Aalen累积风险曲线分析表明,E/A ≤0.8患者的累积死亡率显著高于E/A >0.8的患者(P=0.024)。
总结与展望
RVD和E/A值可作为评估肝硬化患者预后的超声心动图指标。RVD ≤17 mm和E/A ≤0.8的肝硬化患者可能需要更频繁地就诊和监测。未来应通过最新的CCM诊断标准,开展长期随访、大规模、前瞻性研究,以探讨CCM的患病率及其与肝硬化患者进一步失代偿和死亡的关系。


