右冠远端急性闭塞各种方法没有恢复前向血流
时间:2024-08-26 23:00:18 热度:37.1℃ 作者:网络
病例资料
患者男性,54岁,因持续性胸骨后烧灼样疼痛2.5小时急诊入院。
现病史:患者2.5小时前无明显诱因出现胸骨后持续性烧灼样疼痛,伴出汗,无反酸、呕吐,休息后无缓解,急呼120入院。
既往高血压病史20余年,2006年脑出血手术史,遗留右侧肢体活动不灵,2年前曾行右膝关节手术。
入院查体:血压184/110mmHg,心率60次/分,精神尚可,听诊双肺未闻及啰音,心律规整,未闻及病理性杂音。
心电图示下壁导联ST段抬高。
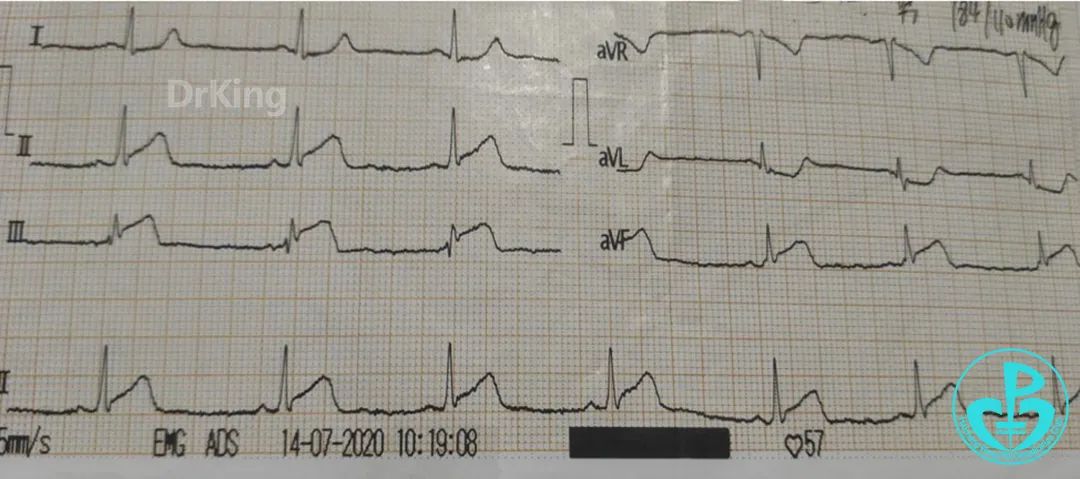
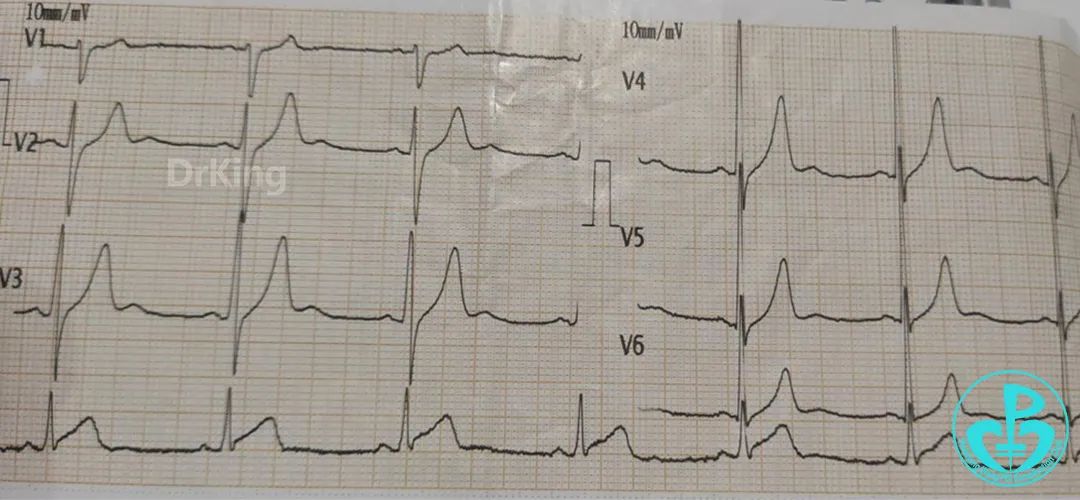
肌钙蛋白没有升高。

入院诊断
急性下壁ST段抬高型心肌梗死
心功能I级(Killip分级)
高血压病
口服阿司匹林300mg,替格瑞洛180mg。
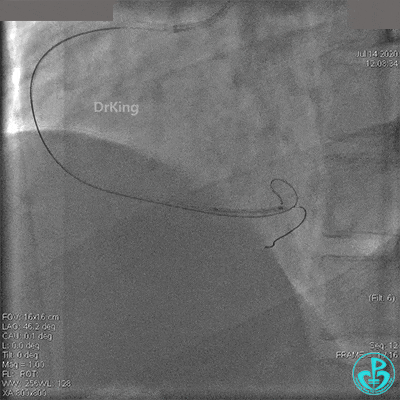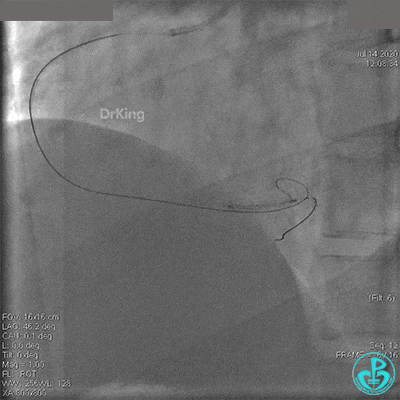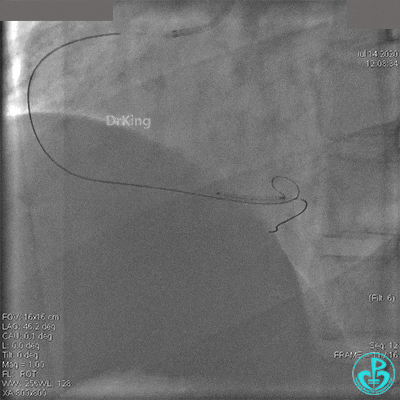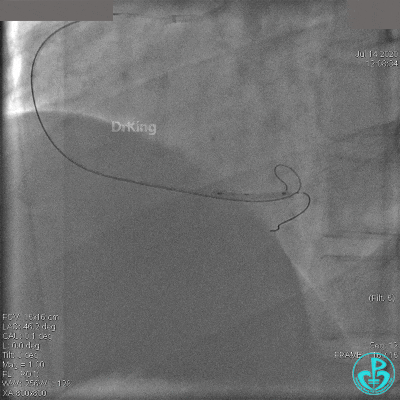
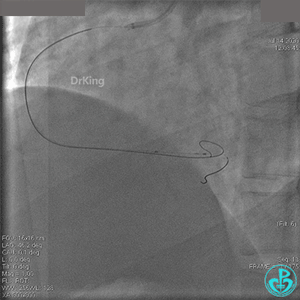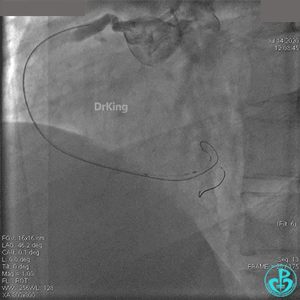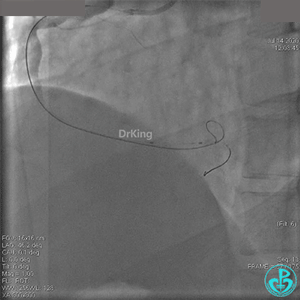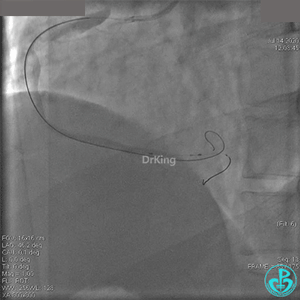
急诊冠状动脉造影
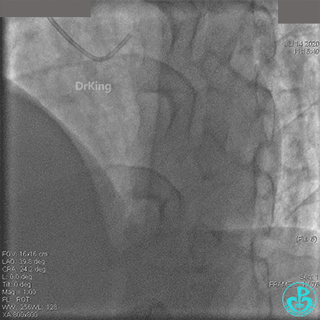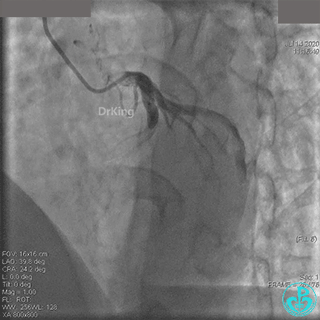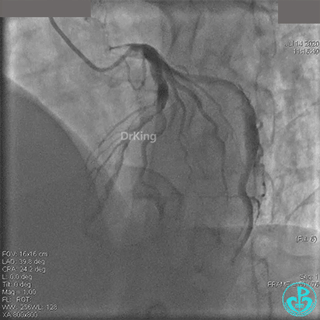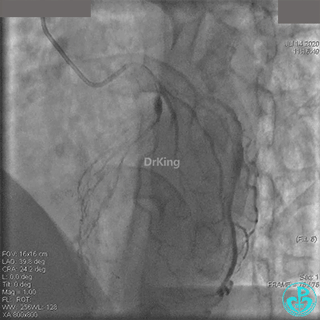
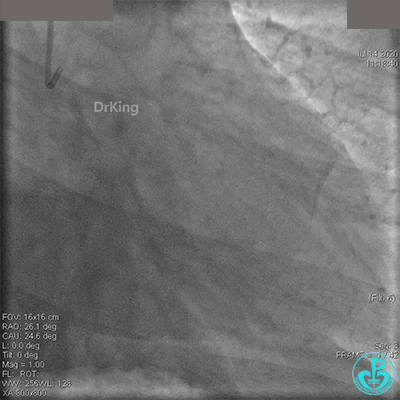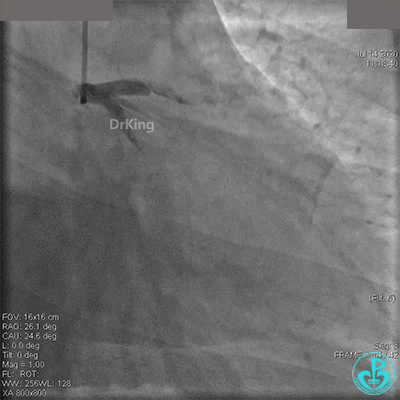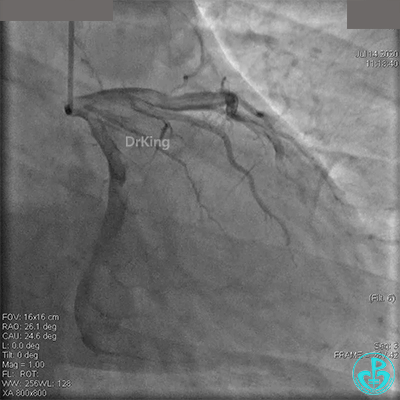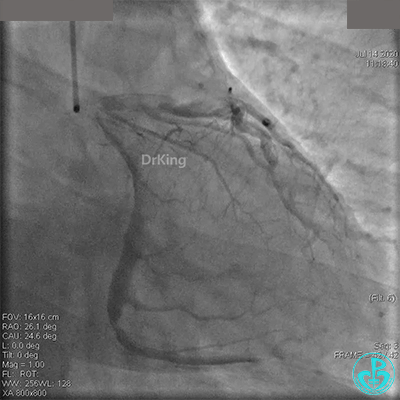
粗大右冠脉开口及近中段扭曲,PL分支近端闭塞。
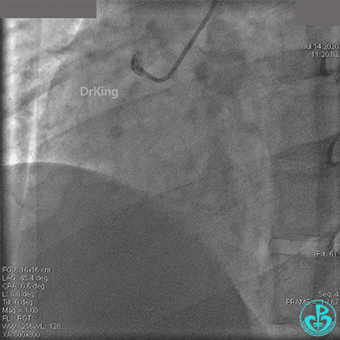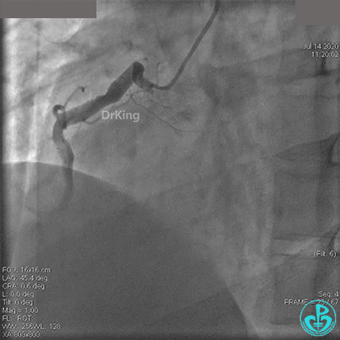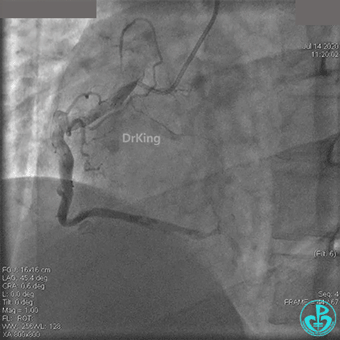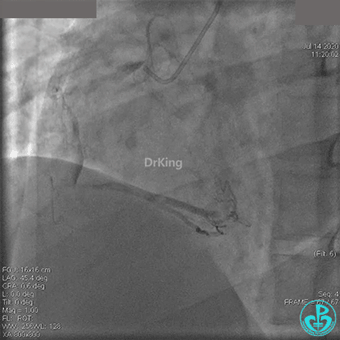
治疗过程
JR 4.0指引导管到位,BMW II导丝到达远端,冠脉内推注替罗非班4ml,分别抽吸导管、Guidezilla抽吸血栓。
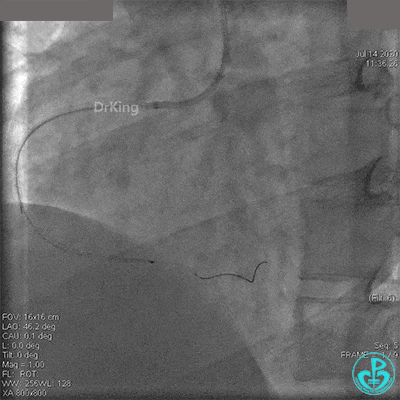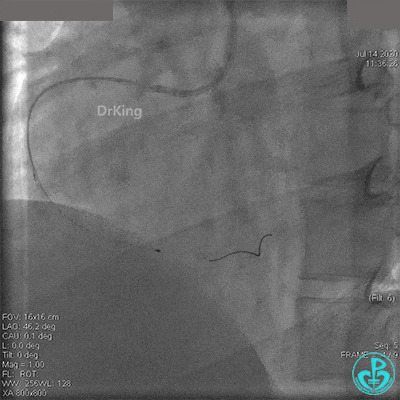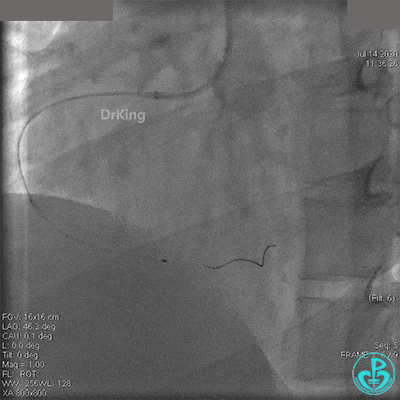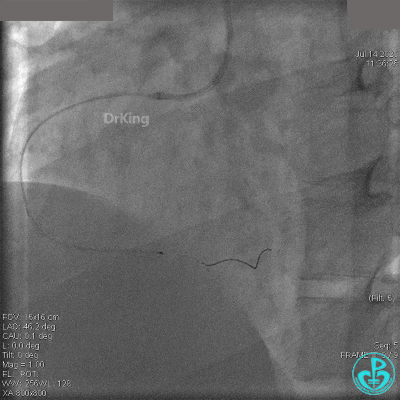
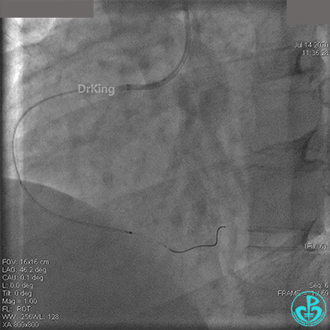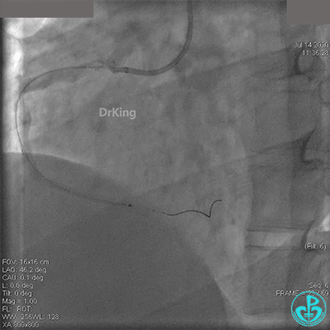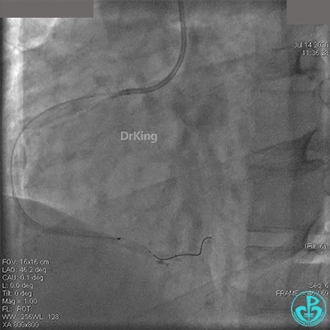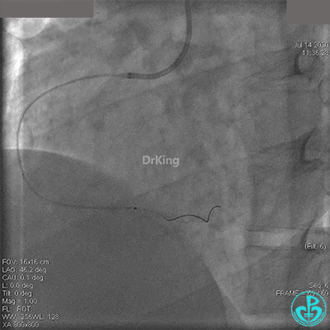
抽吸血栓后前向血流没有恢复。经Finecross微导管闭塞段近端推注替奈普酶8mg。
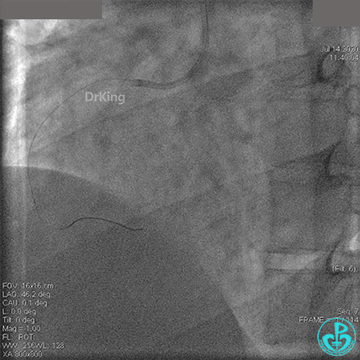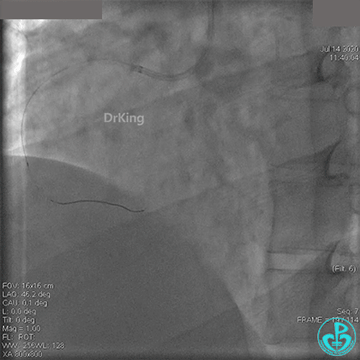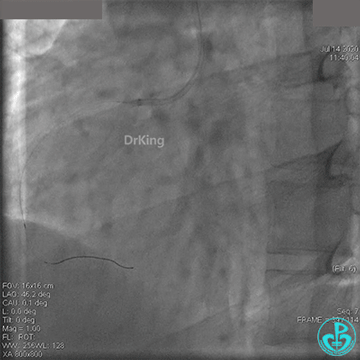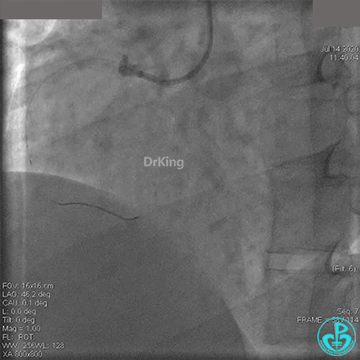
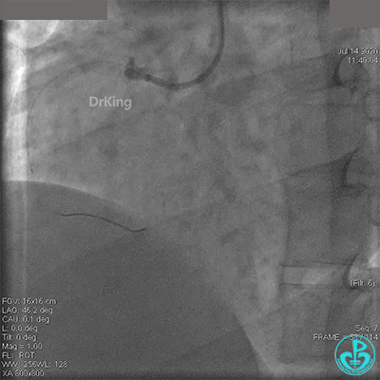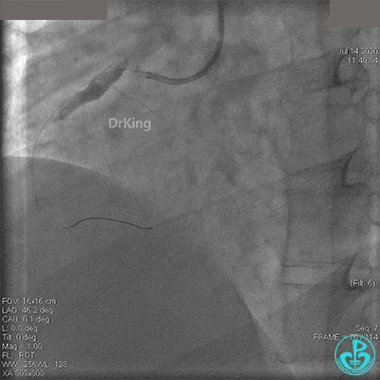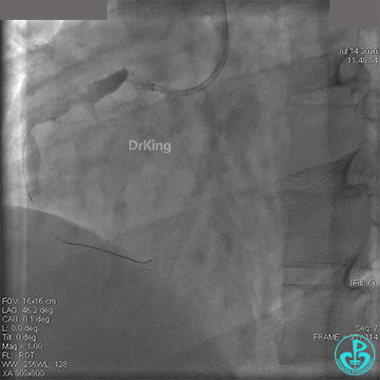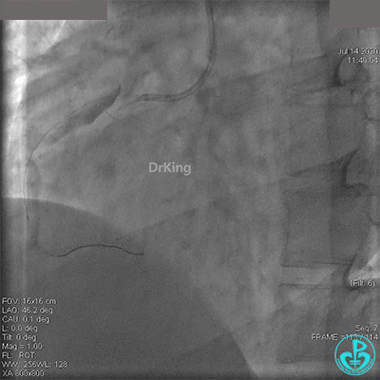
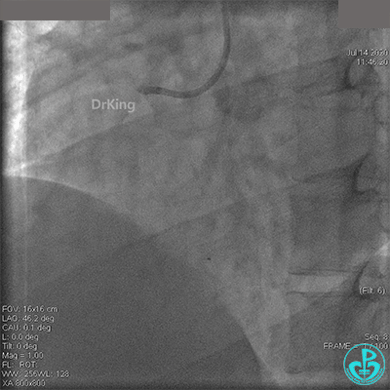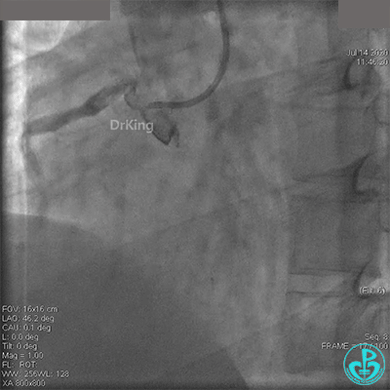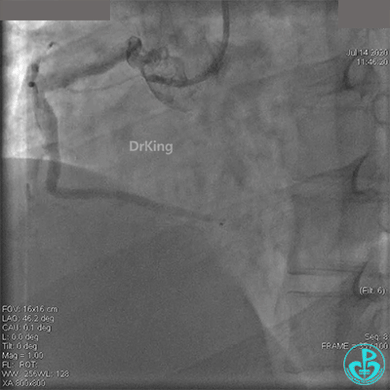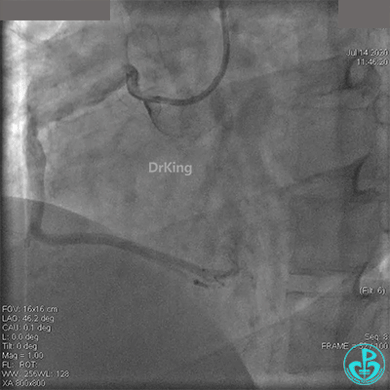
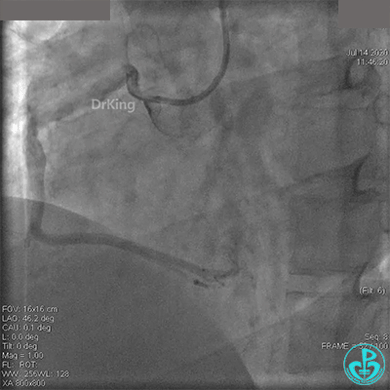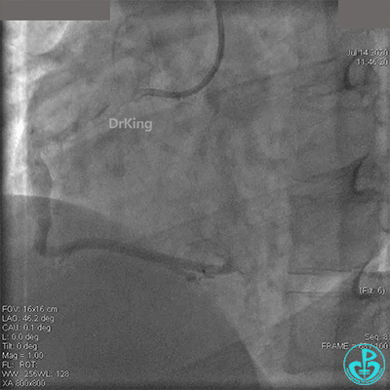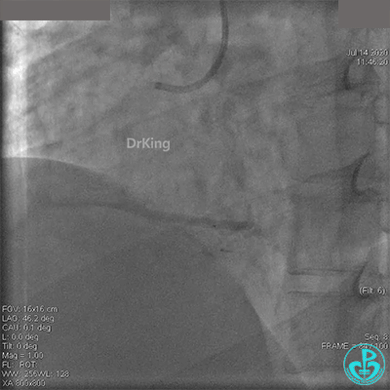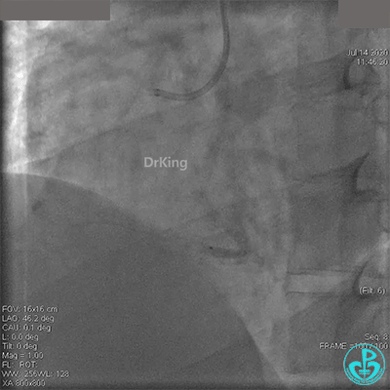
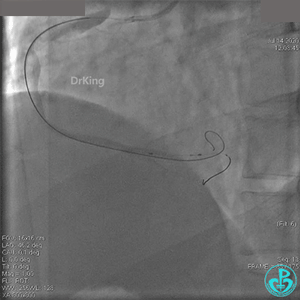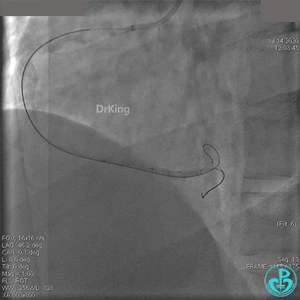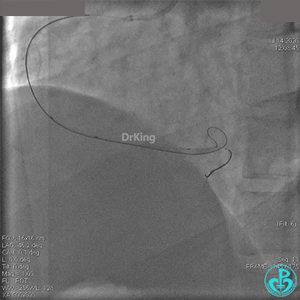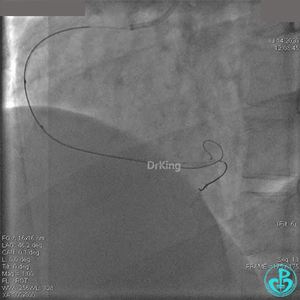
冠脉内溶栓后前向血流没有恢复,冠脉内反复推注硝普钠、硝酸甘油。
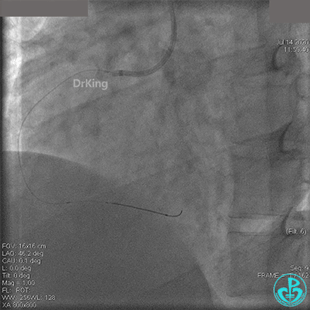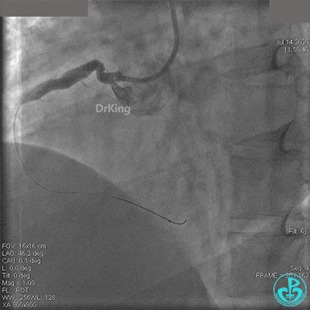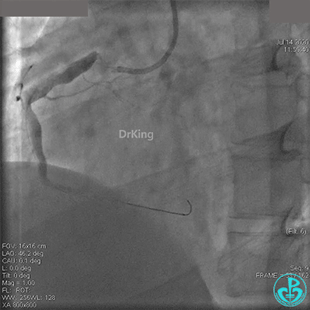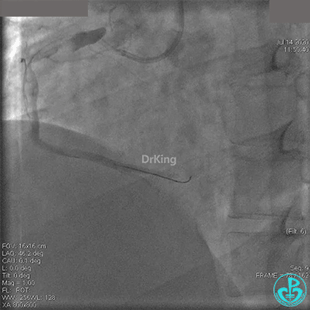
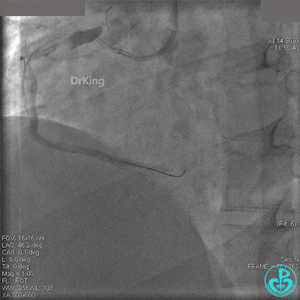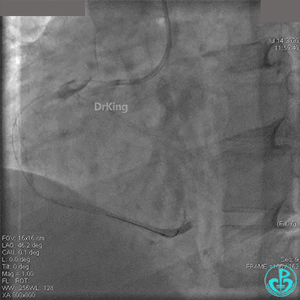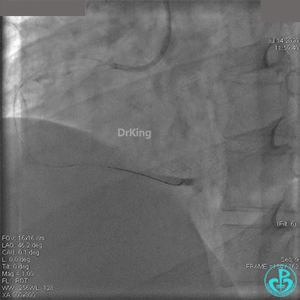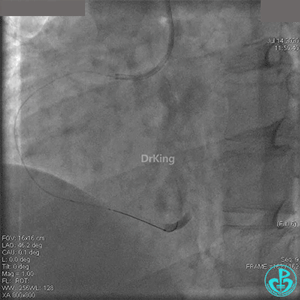
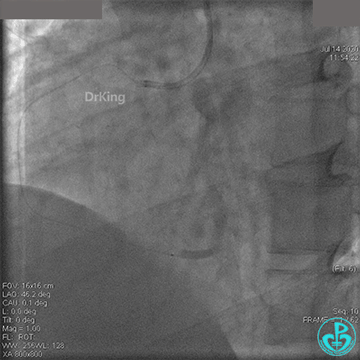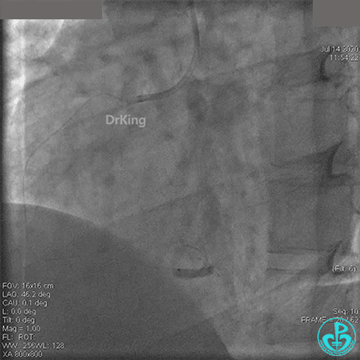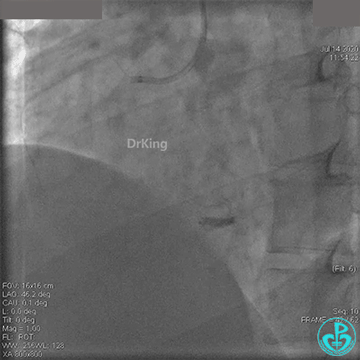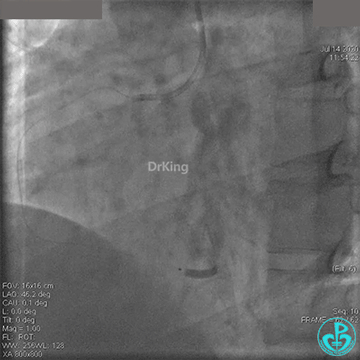
2.0mm球囊扩张闭塞段后前向血流没有恢复,下台继续抗凝抗栓治疗。
没有复查冠状动脉造影。
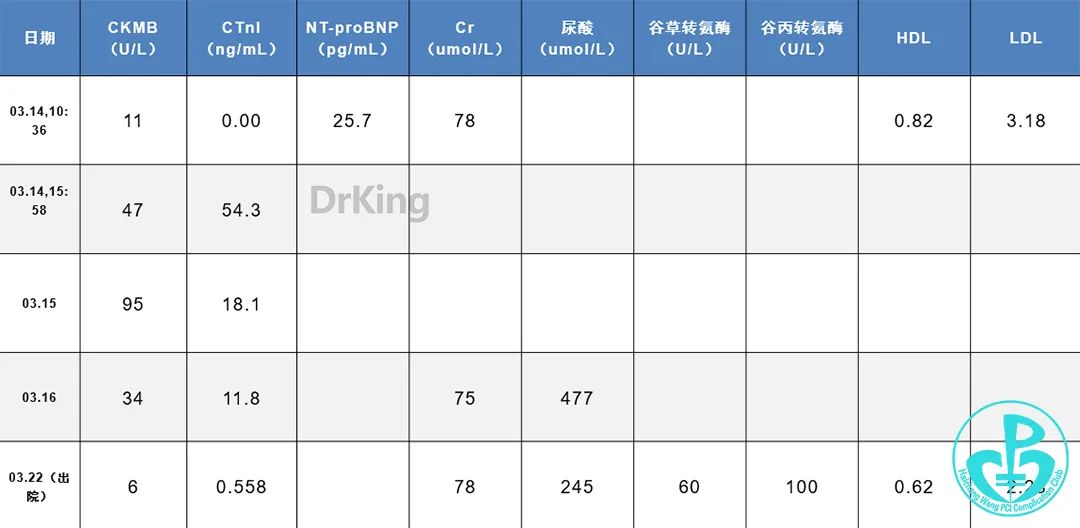
心肌酶、BNP、肌酐:
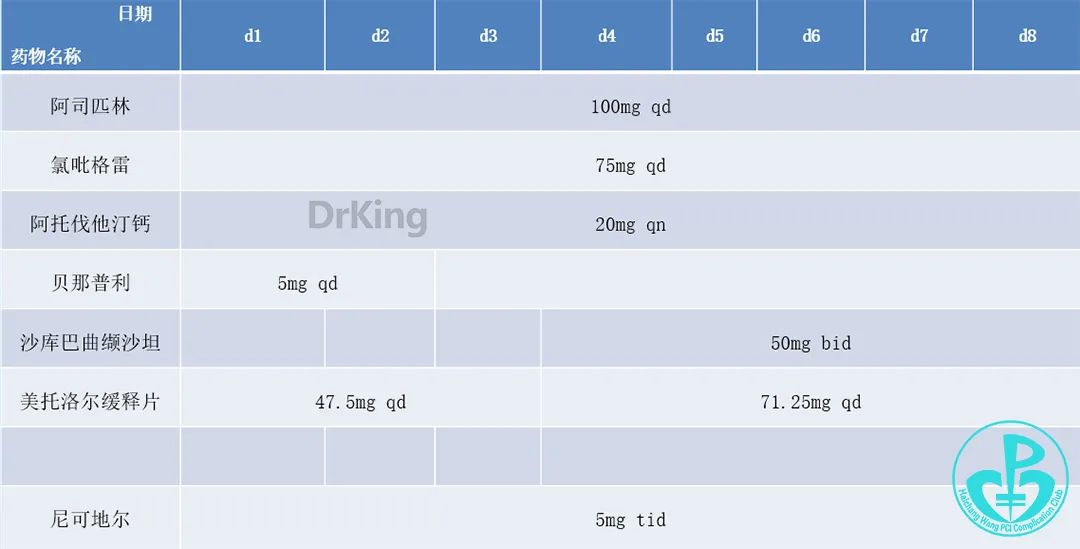
术后口服药物:
术后心电图:下壁导联ST段回落。
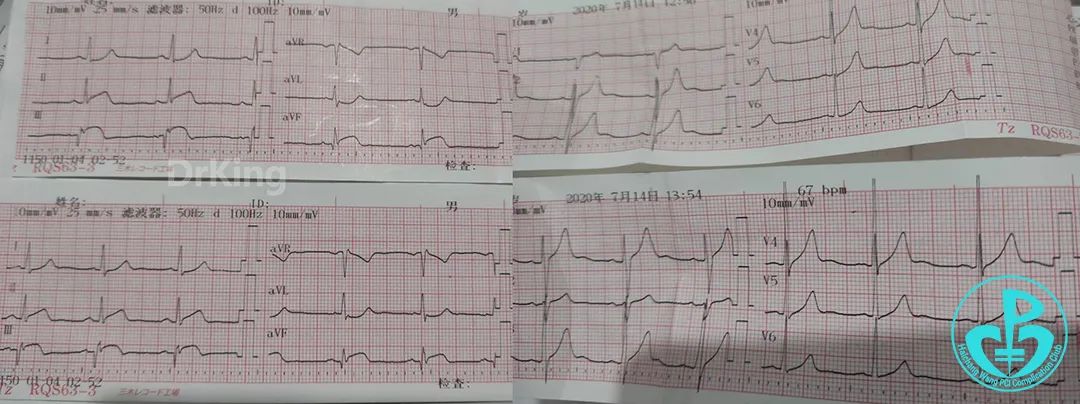
术后心脏彩超:

右冠脉急性闭塞的原因:
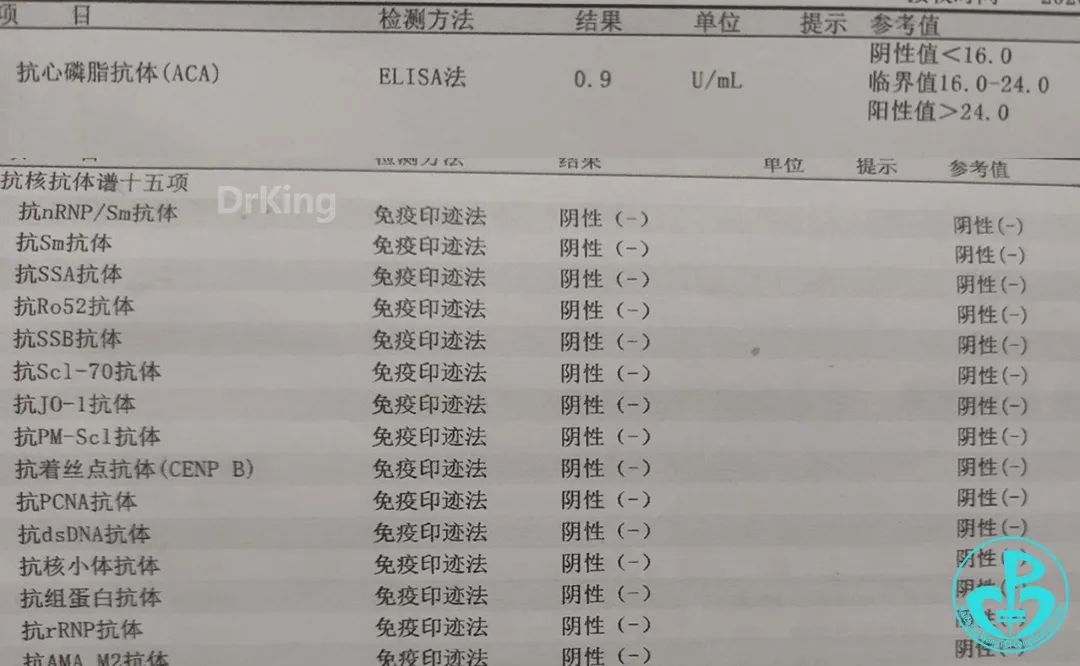
抗O类风湿因子阴性;
甲状腺功能正常;
感染九项阴性;
同型半胱氨酸指标正常。

出院随访


① 冠状动脉性心脏病≠冠脉粥样硬化性心脏病!
② 本例患者溶栓的策略(静脉全量 or 冠脉内半量)?
心肌梗死的超急性期时间窗到底发生了什么?
① 心肌梗死后不良重构;
② 急性心肌梗死后的微循环障碍(MVO);
③ 心肌梗死后的心肌出血(IMH);
④ 冠脉微循环 VS 心肌?
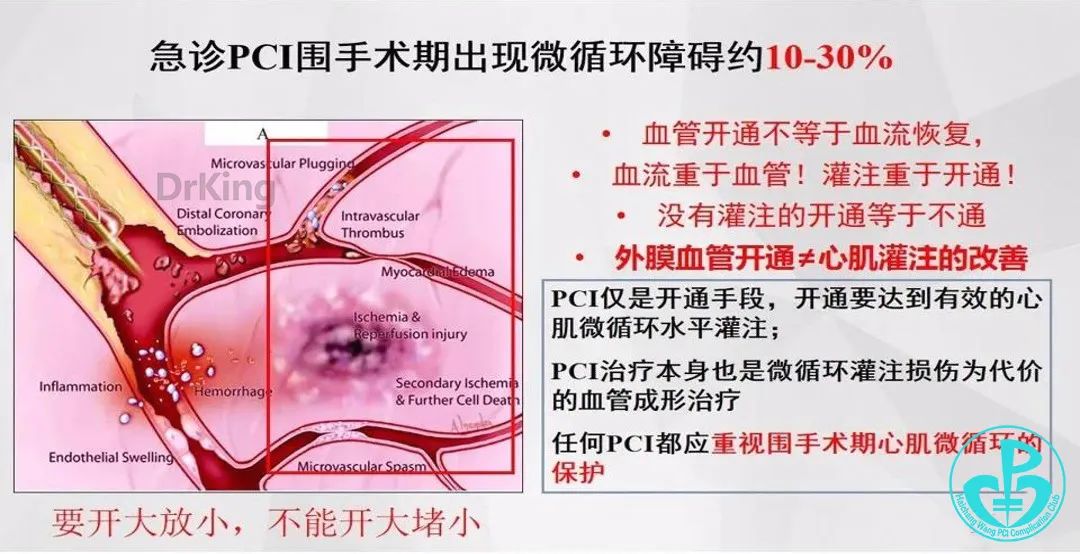
PCI与微循环
健康人舌下微循环:
特点:小血管密度较高;血流流动性较强;且流动均一性。
休克患者—体循环未明显变化时:


体征:血压正常;乳酸1.7。
特点:小血管密度明显降低;血流流动性降低;均一性消失,出现异质性。
心肌梗死后—体循环大幅偏移:
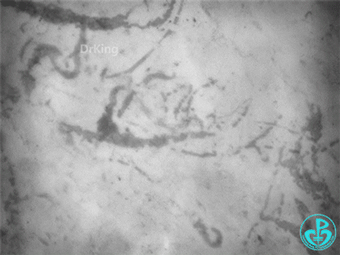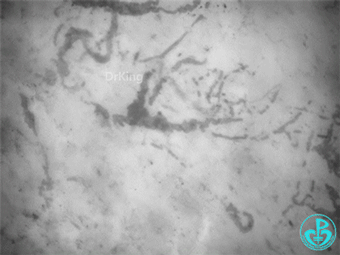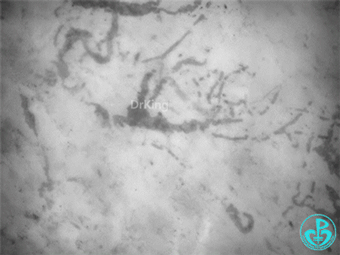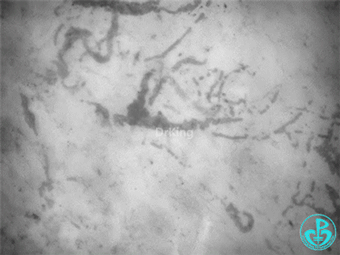
体征:血压顽固性低;乳酸>12。
脓毒症—异质性舌下微循环:
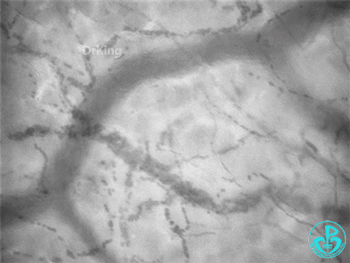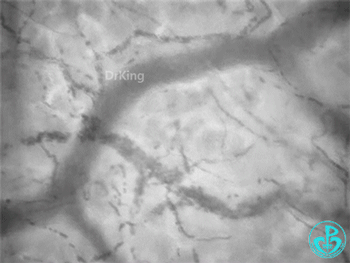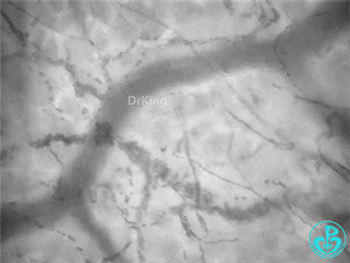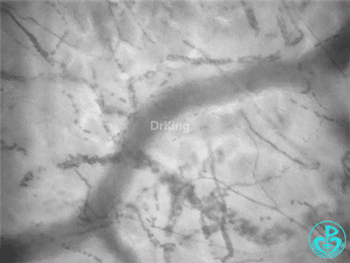
脓毒症微循环特点:血管密度不一定低(失血性休克密度偏低);出现比正常流动速度高的血管;出现异质性(不流动、缓慢流动、正常流动、高速流动血管同时出现)。
心源性休克微循环特点:心脏的代偿作用,血流速度快。

心肌梗死1~3天的改变。
发病1天:
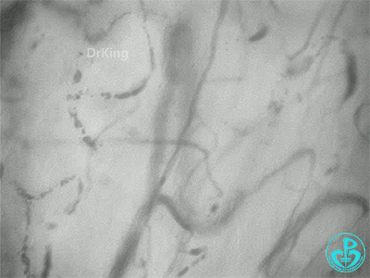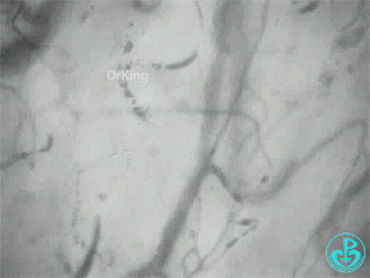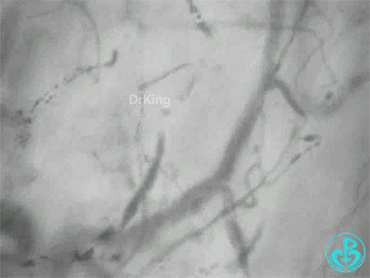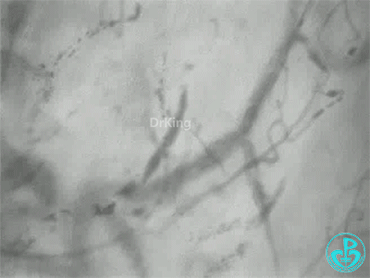
治疗3天后(微循环异质性明显降低):
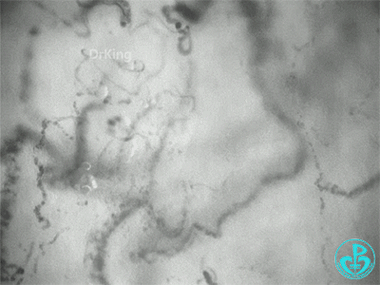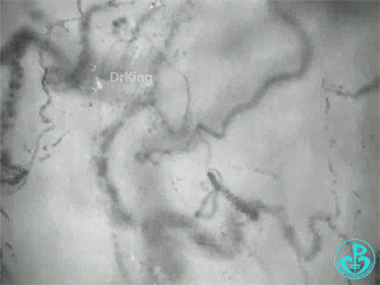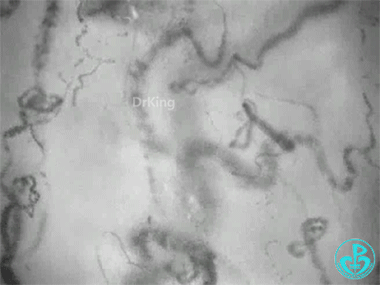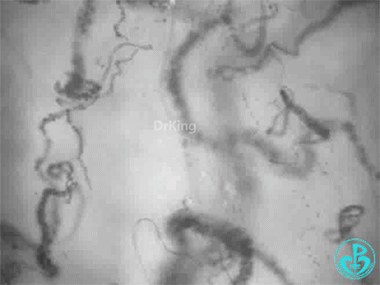
① 为什么支架植入没有改变长期预后(存活)?
循证资料:微循环、神经内分泌恶性活化。
② 为什么介入治疗后部分节段性室壁运动不良长时间存在,甚至不消失-心脏能动,啥也不怕了?
心超:微循环、损伤心肌没有完全复原。
③ 为什么急闭的左主干不宜快速开放?
小分支、急速、开通的效应,没看到而已。
④ 急诊和择期,病生有什么不同?
STEMI介入手术时间窗与心室重塑:
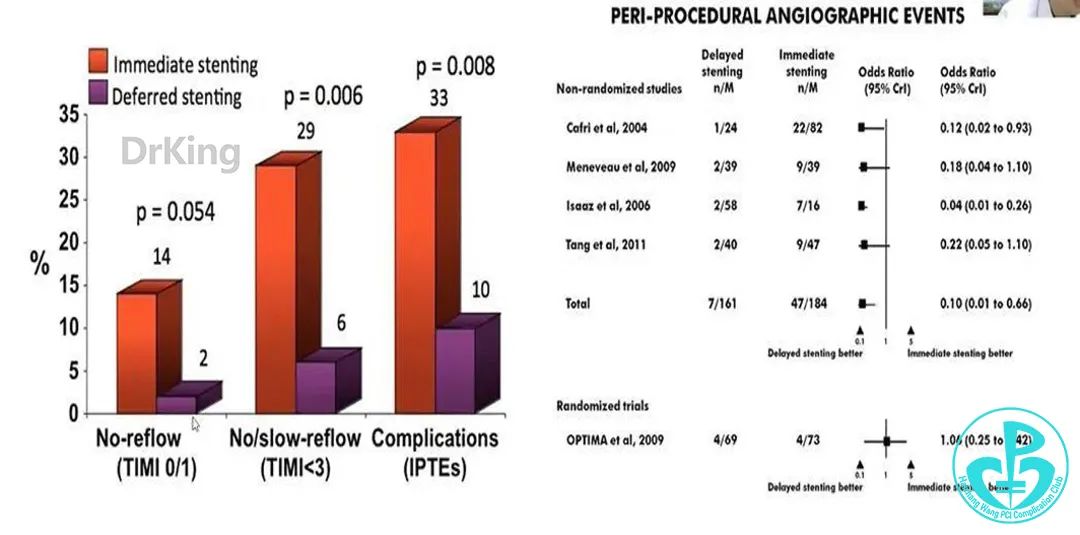
延迟支架治疗与心肌出血:
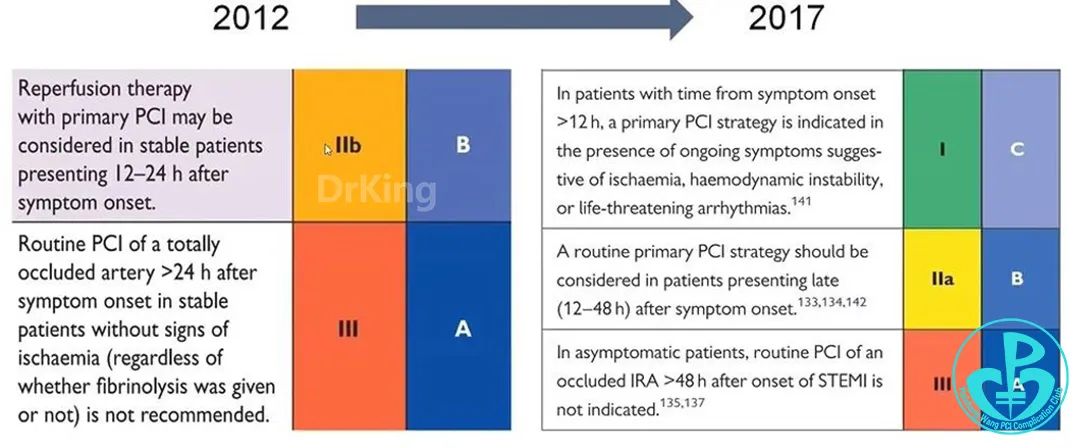
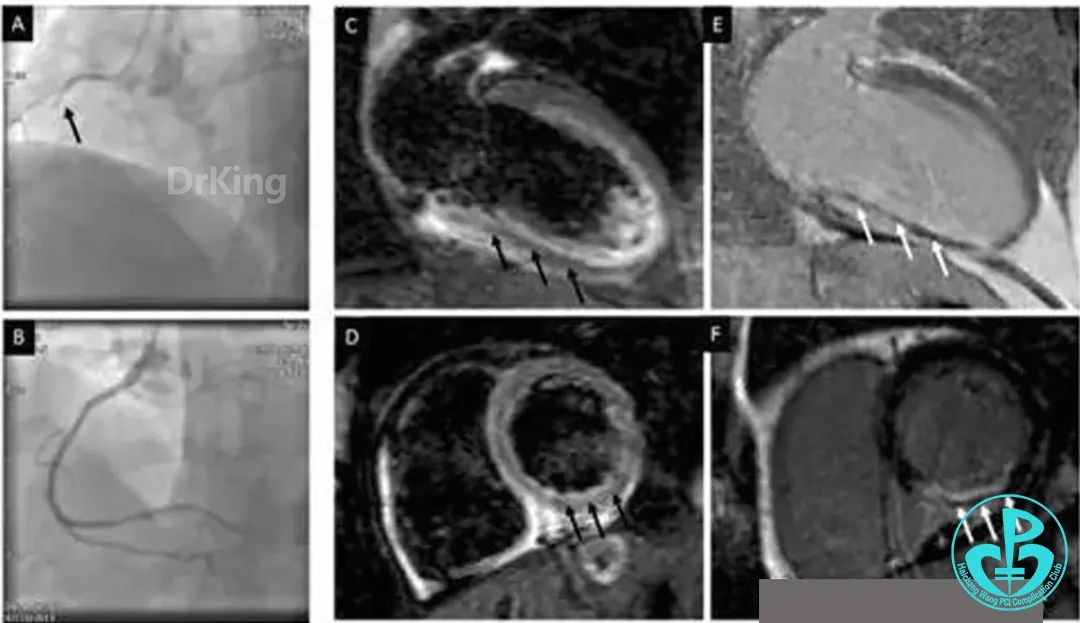
溶栓优势:

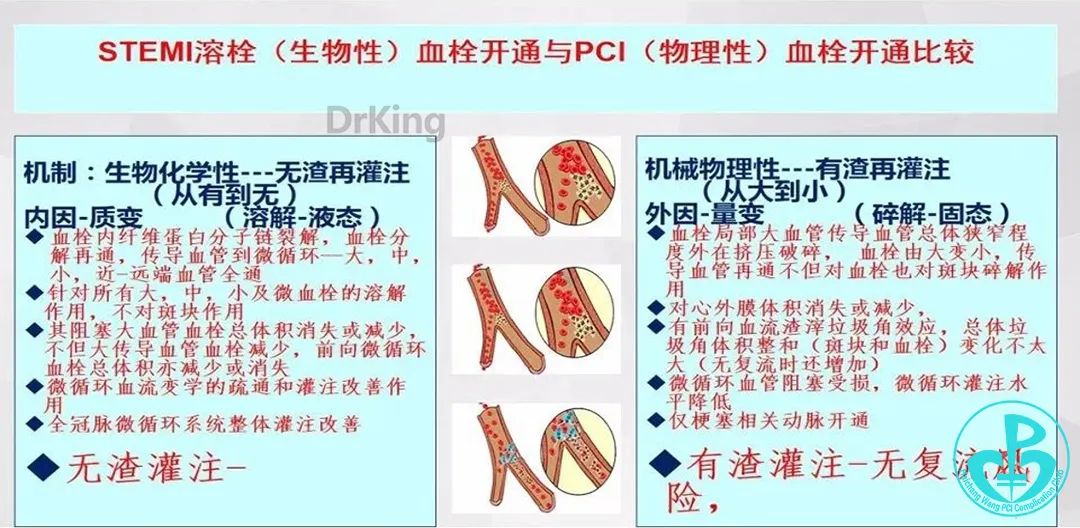
心肌梗死病理演变带来的问题和思考
① 心肌坏死的病理学结果不能对应心外膜血管分布区形态改变。
② 病理学上急性进展性心肌梗死的特征:
中性粒细胞侵入(6小时~7天),但如果心肌梗死发作到死亡短暂(如6小时)可能极少或无中性粒细胞。
出现大量单核细胞和成纤维细胞以及缺乏中性粒细胞为愈合期心肌梗死特征(7~28天)。
③ 已愈合心肌梗死表现为瘢痕组织无细胞浸润(29天或更长)。
④ 心肌梗死愈合的全过程通常需要5~6周或更长。再灌注治疗通过产生心肌细胞收缩带和大量红细胞外渗而改变坏死区宏观和微观表现。
⑤ 但应强调,急性缺血事件的临床和心电图时期与急性心肌梗死病理学时期可能不一致。
思考
① 溶栓成功与PCI之间的最佳时间间隔是一个重要问题并且临床试验的差异也很大,目前建议是溶栓成功2~24小时内行CAG(时间的跨度很大),所以溶栓后PCI是越早越好,还是尽量后延但在时间窗内更有利?
② 当患者因心衰不能平卧时,您会采取什么策略?(溶栓?镇静、气管插管、呼吸机?)
③ 当心肌梗死时间窗超过6~12小时以后,您的诊疗策略?
④ 在您做的手术患者随访中,心肌不良重塑的罹患率是多少?
小结
① 重视心肌梗死后心室重构的始动因素。
② 重视心肌梗死后神经内分泌和炎性系统激活程度,有望更早提示心室重构的蛛丝马迹。
③ 通过CMR技术,监测或预测心室不良重构的时间点,有利于临床医生对梗死后心室重构病理生理过程的理解以及干预能力的提升。
④ 重新审视STEMI介入手术时间窗与心室重塑。
⑤ 不要忘记开通STEMI罪犯血管后有无复流的风险,也有心肌内出血的风险。
⑥ 第三代溶栓药物的出现为STEMI患者的救治提供了新的保障。

