【WSPH】肺动脉高压的危险分层-当前风险评估策略的局限性与新发展
时间:2024-09-23 15:00:22 热度:37.1℃ 作者:网络

PAH风险分层-多参数风险评估工具
风险工具的推导和验证方法
由于没有单一变量提供足够的预后信息,因此多参数方程是从考虑未治疗和治疗的PAH患者的血流动力学参数的多变量回归分析中推导出来的,或结合血流动力学、运动能力和临床参数在新发和混合新发/普遍的PAH人群中。
REVEAL风险评分于2010年开发,使用了可修改和不可修改的变量,并从一个多变量模型中推导出来,该模型预测新诊断(在右心导管检查后1年内)和既往诊断的PAH人群的1年全因死亡率。所有PAH病因均包括在内。此评分后来进行了修订,包括6个月内的全因住院,并修改了一些变量的临界值和/或权重(即REVEAL 2.0),证明其在至少七个可评估元素中维持显著的预测能力和校准。REVEAL 2.0预测1年和5年死亡率,以及1年内全因住院或启动肠外前列腺素类药物的风险。REVEAL 2.0在1年随访时进行了内部验证,并在新发患者中验证,也在其他注册人群和随机对照试验中进行了外部验
表1 用于肺动脉高压 (PAH) 多参数风险评估工具推导的注册表摘要
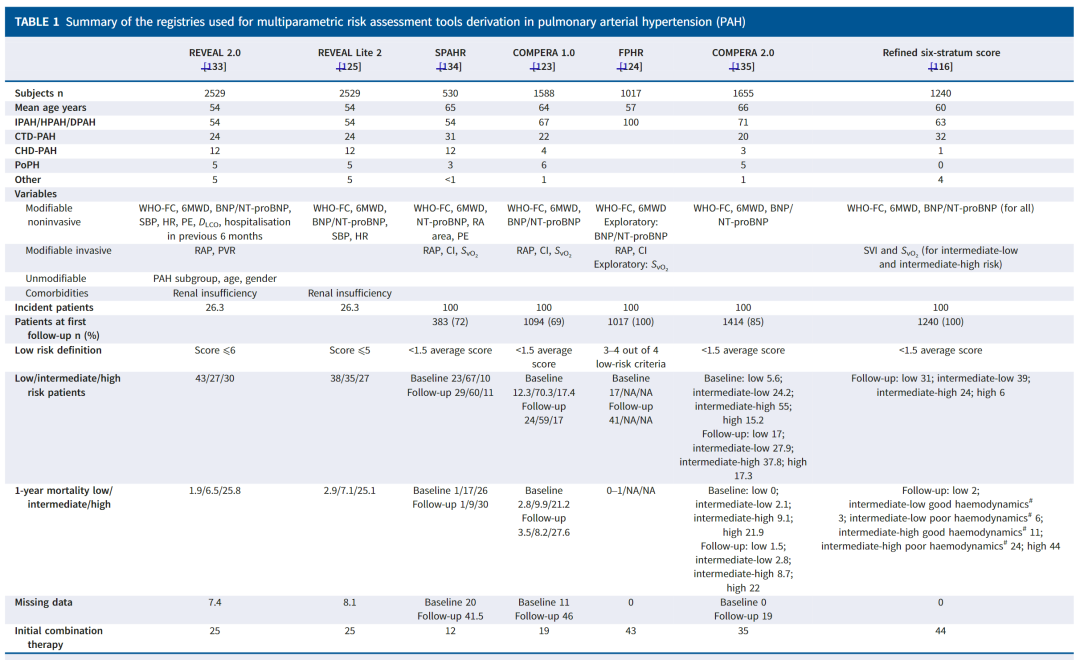
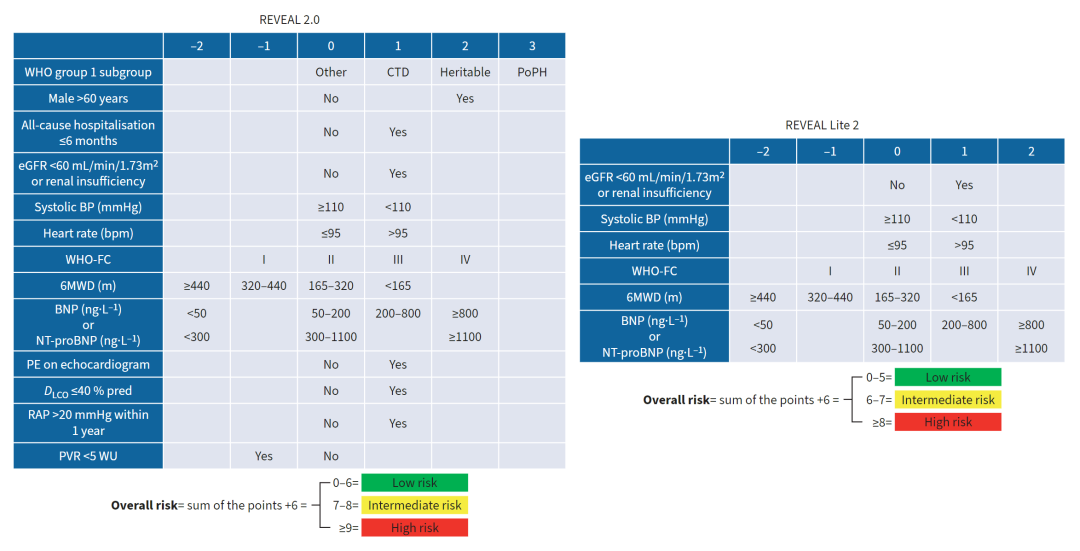
图1. 评估早期和长期肺动脉高压疾病管理的注册(REVEAL)风险工具。WHO:世界卫生组织;eGFR:估计肾小球滤过率;BP:血压;WHO-FC:世界卫生组织功能分类;6MWD:6分钟步行距离;BNP:脑利钠肽;NT-proBNP:N末端前脑利钠肽;PE:心包积液;DLCO:一氧化碳扩散能力;RAP:右心房压力;PVR:肺血管阻力;WU:伍德单位;CTD:结缔组织疾病;PoPH:门脉肺高压。
虽然不可修改参数的纳入可能与预测肺动脉高压(PAH)患者的总体寿命相关,但其治疗意义仍需进一步研究,特别是在我们对基因组学和与年龄相关的治疗反应差异的认识不断发展之际。REVEAL Lite 2工具仅使用非侵入性的可修改变量开发(表1和图1),根据1年死亡概率分组:<5%(得分1–5),5–10%(得分6–7),>10%(得分8–14)。该评分提供了良好的区分度,尽管不如原计算器。此外,仅使用WHO-FC、6MWD和BNP/NT-proBNP时,区分度仍然良好,且省略了三项预测性较差的变量(心率、收缩压和肾功能),但这导致了更大的区分度和校准损失。该工具还可预测5年死亡率和1年内所有原因住院或开始使用肠外前列腺素类似物的风险,并在其他注册队列、接受肺移植候选者的队列和随机对照试验(RCT)队列中进行了外部验证。
REVEAL计算器的核心在于其作为序数评分的使用,而非分层,这增强了其区分能力,并使这些计算器能够随着每次评分的增量变化而生成风险变化。例如,在随访时,REVEAL 2.0风险评分提高1分与死亡相对风险减少26%以及临床恶化相对风险减少23%相关。
与REVEAL方法相比,欧洲心脏病学会(ESC)/欧洲呼吸学会(ERS)风险分层方法仅考虑可修改变量,并根据1年死亡率分别分为低、中、高风险(<5%、5–20%和>20%)。鉴于不同风险类别中参数可能共存,风险等级的归属通过不同的方法进行处理,这些方法在2015年ESC/ERS肺高压指南风险表发布后,针对初始治疗未接受者的PAH患者在基线和治疗中位数4–7个月后进行了系统测试。
在瑞典肺动脉高压注册(SPAHR)和COMPERA注册中,从文献中获得的预先指定变量的截断值被任意分级为1-3。为了定义风险组,在基线和随访时,所有可用变量的平均值四舍五入到最接近的整数(表1,图2)。
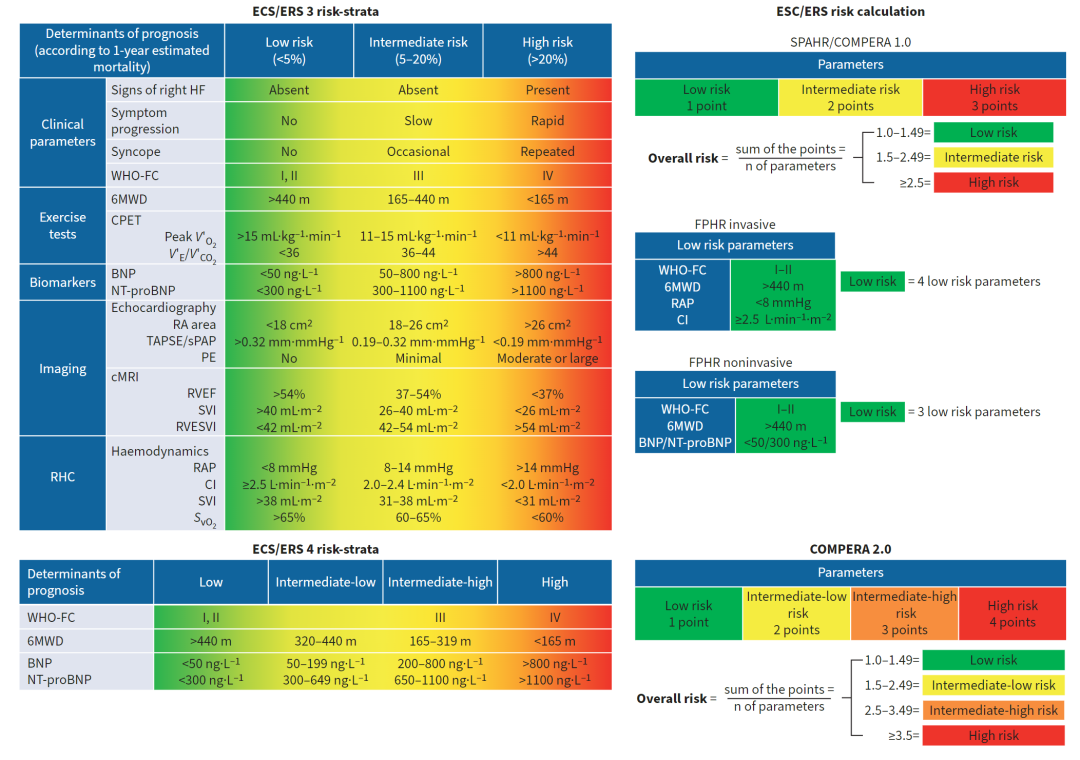
图2. 欧洲心脏病学会(ESC)/欧洲呼吸学会(ERS)风险工具。RHC:右心导管检查;HF:心力衰竭;WHO-FC:世界卫生组织功能分级;6MWD:6分钟步行距离;CPET:心肺运动测试;V′O2:氧气摄取量;V′E:每分钟通气量;V′CO2:二氧化碳产生量;BNP:脑钠肽;NT-proBNP:N端前脑钠肽;RA:右心房;TAPSE:三尖瓣环平面收缩位移;sPAP:收缩期肺动脉压力;PE:心包积液;cMRI:心脏磁共振成像;RVEF:右心室射血分数;SVI:每搏输出量指数;RVESVI:右心室舒张末期容量指数;RAP:右心房压力;CI:心脏指数;SvO2:混合静脉氧饱和度;SPAHR:瑞典肺动脉高压登记;COMPERA:新启动肺动脉高压治疗的比较前瞻性登记;FPHR:法国肺动脉高压登记。
SPAHR和COMPERA登记研究包含了所有肺动脉高压(PAH)的病因,并考虑了非侵入性和侵入性参数。然而,后者在随访时仅在不超过三分之一的患者中可获得。风险分层在诊断后最多重复进行五年。SPAHR/COMPERA的方法在特发性/遗传性/药物诱导的PAH和与结缔组织疾病(CTD)相关的PAH中进行了内部测试,并在其他登记队列中进行了外部测试,包括CTD-PAH患者、特发性PAH患者以及接受静脉用特瑞普的患者,还在随机对照试验(RCT)队列中进行了测试。
在法国肺动脉高压登记(FPHR)中,患者根据低风险标准的数量进行分层,考虑了侵入性和非侵入性参数。值得注意的是,在随访时也测试了三个非侵入性低风险标准的存在(WHO功能分类(WHO-FC)、六分钟步行距离(6MWD)、BNP/NT-proBNP)(表1,图2)。FPHR方法在其他登记队列中进行了外部测试,包括接受肠外使用的前列腺素类药物的患者、CTD-PAH和特发性PAH患者,以及在RCT队列中。
所有登记研究中出现的最具预后意义的可修改参数是WHO-FC、BNP/NT-proBNP和6MWD。然而,在三风险层级方法中,大多数患者符合中等风险标准。因此,COMPERA登记组提出了将风险分为四个层级(低、中低、中高和高),并使用REVEAL Lite 2对6MWD、WHO-FC和BNP/NT-proBNP的精细化截断值进行了验证。在基线和随访时定义风险组时,这三个变量的截断值被分为1-4,现有变量的加权平均值四舍五入为最近的整数(图2)。四层风险分层评分在大约4500名患者的基线和约3500名患者的随访中进行了测试,特别是在CTD-PAH、系统性硬化症相关PAH、特发性/遗传性/药物诱导的PAH和门脉高压肺动脉高压中进行了测试。它还在其他登记队列、RCT队列、列入肺移植名单的患者以及患有肺静脉闭塞病的患者中进行了外部验证。
因此,所有描述的风险工具都经过外部验证,适用于新发和现存患者,以及全因死亡率和临床恶化时间等终点。对于三层和四层风险方法,提出了缺乏外部验证的其他方法(例如,SPAHR方法将中低风险和中高风险定义为风险评分分别为1.5-1.99和2.0-2.4;根据TAPSE对中等风险进行亚分层,将TAPSE/sPAP比率与6MWD结合、峰值氧气摄取量(V′O2)与心脏指数(SVI)或仅使用SVI)。
所有可用模型都有共同的方法学局限性,包括验证分析的回顾性/事后性质、大量缺失数据和随访中失去的患者、所有登记中的非标准化数据收集,以及排除了相关的心脏成像和心肺运动测试数据、遗传学、PAH并发症和预后相关的合并症。最后,风险工具的验证和比较方法本质上基于其预测值的测量,通过一致性指数(C-index)来识别。虽然C-index是当前的金标准方法,但C-index本身也存在一些局限性。C-index描述了模型在研究队列中正确区分任何两个受试者预设事件风险的能力(即,给早期经历事件的受试者分配更高的风险评分)。因此,它依赖于可比配对的数量,这反过来又依赖于样本大小、审查对象的数量和分布、事件的数量以及随访持续时间。此外,它没有考虑各种配对比较的临床相关性。最后,C-index受到研究队列内风险特征及其分布的影响,超出了分配给人群的风险层级数量。
基线时的风险工具应用
2022年欧洲心脏病学会/欧洲呼吸学会(ESC/ERS)肺动脉高压指南建议通过临床评估、运动测试、生化标记物、超声心动图和血流动力学评估的数据面板来评估PAH患者的疾病严重性。建议在没有心肺合并症的患者基线时使用考虑所有这些数据(包括血流动力学)的三层模型。REVEAL等替代工具可以与欧洲系统互换使用。然而,根据当前的治疗策略和可用疗法,仅确定高风险特征对初始治疗策略具有影响,即三重联合治疗,包括肠外使用的前列腺素。然而,新兴疗法和进一步的证据可能会在未来改变这一方法。
基线时需要进行许多诊断检查。REVEAL 2.0包括大量信息以及不可修改因素,并且作为序数评分报告,允许在风险谱中进行详细预测;全球肺血管研究所GoDeep元登记的结果强调这可能在整体预后定义中具有相关性。然而,在选择用于应用的风险评分时,必须考虑预期的目的。目标可能是双重的:通过涵盖可能影响患者预后的各种因素(可修改和不可修改)来优化预后预测能力,或者尽可能优先考虑PAH的严重性特征。
随访时的风险工具应用
当前的欧洲肺动脉高压指南建议在随访时使用基于三个非侵入性变量的四层风险分层评分:WHO-FC、6MWD和BNP或NT-proBNP。在两个不同的队列中已经显示,当其中一个变量(WHO-FC、6MWD和BNP/NT-proBNP)不可用时,ESC/ERS四层风险模型仍保持其区分能力,尽管绝对风险估计的精度降低。当应用于合并症患者时,低风险和中低风险患者的生存率相当。当前的肺动脉高压指南还建议根据需要考虑其他变量。最近研究表明,血流动力学在预测低风险或高风险患者的全因死亡方面没有附加价值。然而,在中低风险和中高风险患者中,SVI和SvO2的组合具有附加价值。使用类似方法学的其他风险评分,包含更多变量(包括RHC)的三层或四层评分也被证明是有效的。
REVEAL 2.0评分在随访时具有预后相关性。它考虑了在常规患者随访中可能异质存在的大量预后变量,考虑到其相似的区分水平,REVEAL在随访时可以与欧洲系统互换使用。REVEAL Lite 2仅基于六个非侵入性变量,在随访时可能比REVEAL 2.0更合适,特别是在未获得侵入性血流动力学或成像或未跟踪住院情况的情况下。
FPHR的侵入性方法,考虑四个标准(图2),识别出达到四个、三个或两个低风险标准的患者的五年无移植生存率分别为91%、78%和58%。基于WHO-FC、6MWD和BNP或NT-proBNP的非侵入性风险分层模型识别出极低风险患者(五年无移植生存率为97%),该方法在COMPERA登记中得到了交叉验证。
重要的是要强调,与REVEAL评分不同,法国评分和ESC/ERS风险分层评分仅在基线和首次随访访问中进行了评估。然而,它们在后续的随访访问中也被用于事后分析或作为RCT的次要终点,从而证明其在任何时候的有效性。此外,ESC/ERS四层风险评分在独立队列的多个随访访问中得到了验证。
风险分层是ESC/ERS治疗算法的基石,在基线和首次随访时应用时,为前一年的治疗模式设定了轨迹,即在PAH治疗过程中最关键的时期。尽管如此,仅有六成临床医生使用风险评估,最常见的障碍是时间限制和缺乏与电子病历的集成。为便于风险评估,已经开发并实施了一个全面的基于互联网的风险评分计算器(www.svefph.se/risk-stratification; www.pahinitiative.com/hcp/risk-assessment/calculators),其中包含多个经过验证的风险工具。REVEAL 2.0和REVEAL Lite 2风险计算器也在Epic电子病历中提供,该系统在美国特别广泛使用。
基于临床直觉或经过验证的多参数风险工具的风险评估策略之间的分歧已被记录。这突显了在临床实践中应用经过验证的工具的重要性。
在随访中风险评分的应用主要在特发性/遗传性/药物诱导的PAH和CTD-PAH患者中进行了研究;与其他PAH病因一样,预后也可能受到基础疾病的影响,治疗策略必须考虑与PAH严重性无关的因素,这可能会限制PAH药物的耐受性和疗效及/或影响预期寿命。后者对多种合并症患者和/或老年患者同样适用。
当前风险评估策略的局限性与新发展
最常用的风险分层工具包括WHO-FC、6MWD和BNP/NT-proBNP,因为它们的独立预后价值已多次得到验证。尽管这些参数具有不可否认的预后价值,但在使用这些工具指导治疗决策时,应考虑以下固有局限性:
WHO-FC涉及医生对日常生活中功能限制的主观、非标准化评估。这些限制可能与PAH无关,并受到其他因素的影响,包括年龄、合并症、身体素质和行为因素。此外,关于如何根据WHO-FC对患者进行分类没有普遍接受的指导。值得注意的是,尤其是年轻患者可能尽管存在严重的血流动力学损害,却仍被归类为WHO-FC I或II。
6MWD也存在类似的局限性,可能受到与PAH无关的因素的影响,包括年龄、性别、身高、体重、合并症、身体素质、学习曲线和动机等,这些变量可能显著影响6MWD,而与血流动力学变化无关。与WHO-FC类似,保留的6MWD可能会导致对PAH严重性的低估,尤其是在其他健康的年轻患者中,而一些轻度患者可能因身体状态下降和合并症而走较短的距离。
BNP/NT-proBNP反映了全身心脏负荷。在PAH患者中,正常或接近正常的BNP/NT-proBNP值通常与良好的右心功能补偿相关。然而,BNP/NT-proBNP值还受到年龄、近期体力活动、肥胖、心律、肾功能和伴随的左心疾病等其他因素的影响。
满足所有低风险标准(WHO-FC I或II、6MWD >440米、BNP <50 ng·L−1、NT-proBNP <300 ng·L−1)的PAH患者展现出良好的预后,尤其是在随后的3到5年内。这一观察并不意外,因为WHO-FC和6MWD反映了整体的身体素质水平,这一因素已知与健康状况和生存率相关,不仅在PAH患者中如此,在其他人群中也是如此。此外,正常/接近正常的BNP/NT-proBNP值通常表明心脏腔室已很好地适应其后负荷。
然而,如前所述,各种其他情况可以影响WHO-FC、6MWD和BNP/NT-proBNP水平,特别是在有合并症的老年患者中。尽管现有的PAH风险分层工具可以预测此类患者的生存率,但它们缺乏疾病特异性可能使其在指导PAH治疗时不太适用。
最近受到关注的一项指标是TAPSE/sPAP比率,这是一个与右心室-肺动脉耦合相关的超声心动图参数。由于其能够非侵入性和重复测量,直接与PH严重程度和右心室对后负荷的适应性相关,并在一些研究中可能提高已建立风险分层工具的预后准确性,因此具有前景。然而,该参数也有局限性,包括其对三尖瓣返流的依赖,以及在高比率下侵入性和非侵入性测量之间存在一定程度的不一致。因此,研究人员还在评估其他超声心动图和心脏磁共振成像(cMRI)变量、生物标志物和遗传变异,以满足这一目的。
尽管右心导管(RHC)提供了关于肺血流动力学和右心功能的宝贵见解,但其侵入性可能限制了其在常规随访评估中的适用性;持续测量和传输肺动脉压力的植入设备可能在一定程度上缓解这一问题。中低风险或中高风险患者通过RHC评估可以获得更准确的全因死亡预测,而指示右心室前负荷、后负荷和泵功能的血流动力学参数组合似乎具有相当的区分能力,并对ESC/ERS四层风险工具在全因死亡、非选择性住院和治疗升级需求的综合终点具有增值作用。
关键点总结如下:
在PAH患者中,利用WHO-FC、6MWD和BNP/NT-proBNP作为基本组成部分的当代风险评分进行非侵入性风险分层,能够作为疾病严重性的有用基本评估,并预测生存。然而,必须认识到这些变量都不是疾病特异性的,这可能限制它们在指导治疗决策时的适用性,特别是在有合并症的患者中。
适合指导治疗决策的参数应考虑三个关键标准:1)具有预后价值;2)反映PH和/或右心室功能障碍的严重性;3)可通过治疗干预进行修改。
从侵入性血流动力学和心脏成像(超声心动图或cMRI)获得的选定参数可能满足这些要求,并克服WHO-FC、6MWD和BNP/NT-proBNP的局限性。将其纳入风险分层工具需进一步评估。
参考文献:
Dardi F, Boucly A, Benza R, Frantz R, Mercurio V, Olschewski H, Rådegran G, Rubin LJ, Hoeper MM. Risk stratification and treatment goals in pulmonary arterial hypertension. Eur Respir J. 2024 Aug 29:2401323. doi: 10.1183/13993003.01323-2024. Epub ahead of print. PMID: 39209472.


