【衡道丨病例】膀胱腺癌如何诊断?
时间:2025-02-14 12:09:04 热度:37.1℃ 作者:网络
患者病史
患者女性,36岁,1年前无明显诱因下出现肉眼血尿,外院检查,未查出明确病因,1年来间歇性出现肉眼血尿,最近肉眼血尿频发。至我院门诊就诊,查CT提示膀胱前壁占位伴钙化,拟MT,脐尿管来源?
影像检查
CT:
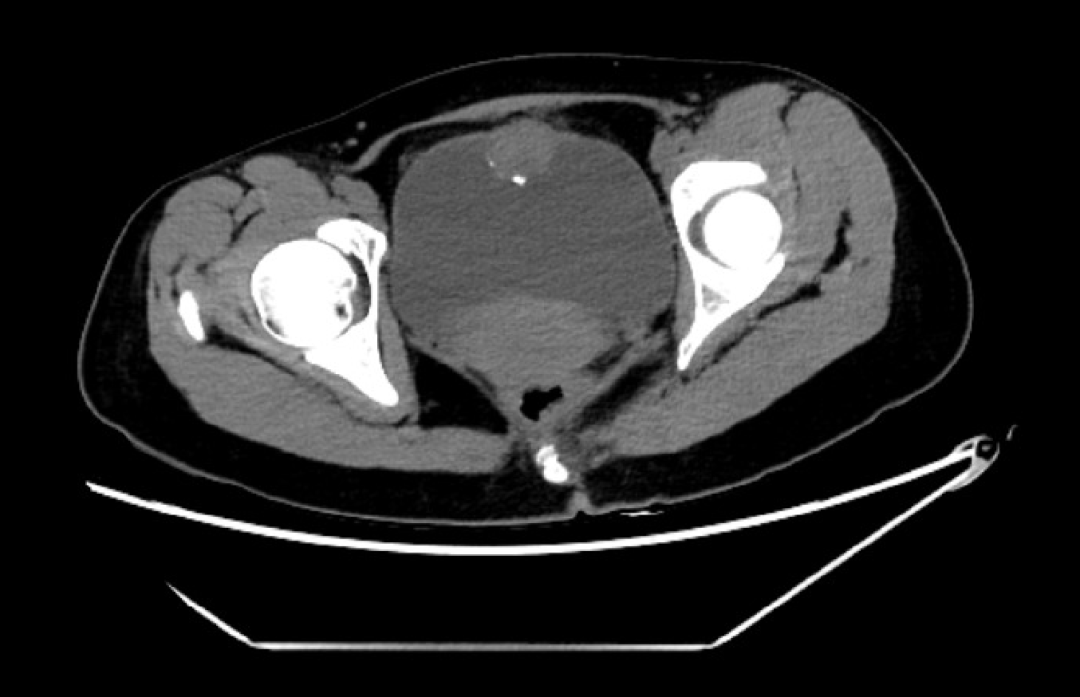
CT示膀胱前壁占位伴钙化
大体形态
“部分膀胱及脐尿管”:
带黏膜组织1块,大小4.0×3.5×2.5cm,切面见一隆起型肿物,大小3.5×3.0×2.5cm,切面灰白、质硬,肿物距最近切缘0.4cm,周围见脂肪囊组织,大小4.0×2.0×1.0cm。
镜下形态

部分深染区域内可见异型成分,与正常尿路上皮似有移行,肿瘤从上皮浸润至外膜,脂肪中可见钙化结节

肿瘤细胞排列成异型腺体结构,类似结直肠腺癌,与正常尿路上皮移行
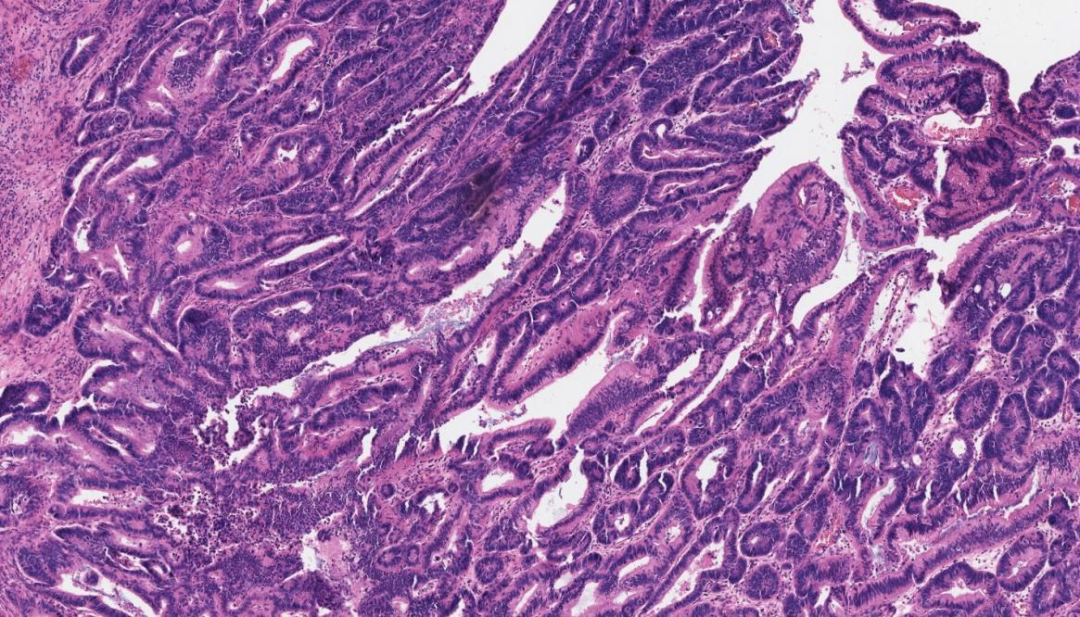
肠型腺体,背靠背,相互之间可有融合,部分腔内以及腺体周边可见出血坏死成分
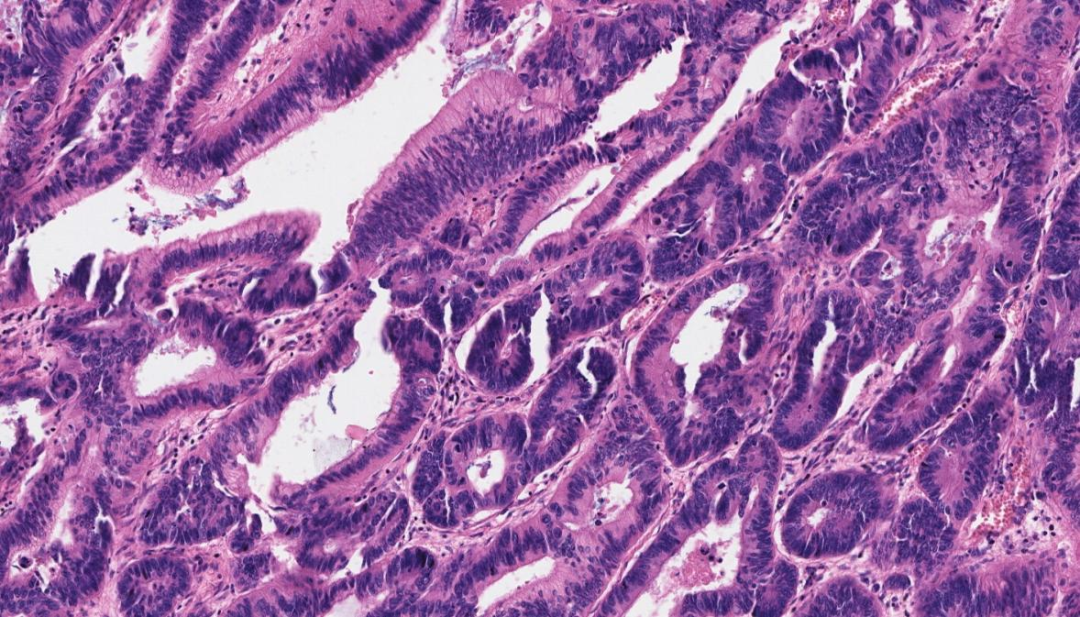
部分区域肿瘤细胞呈假复层排列,形态相似于结直肠腺瘤
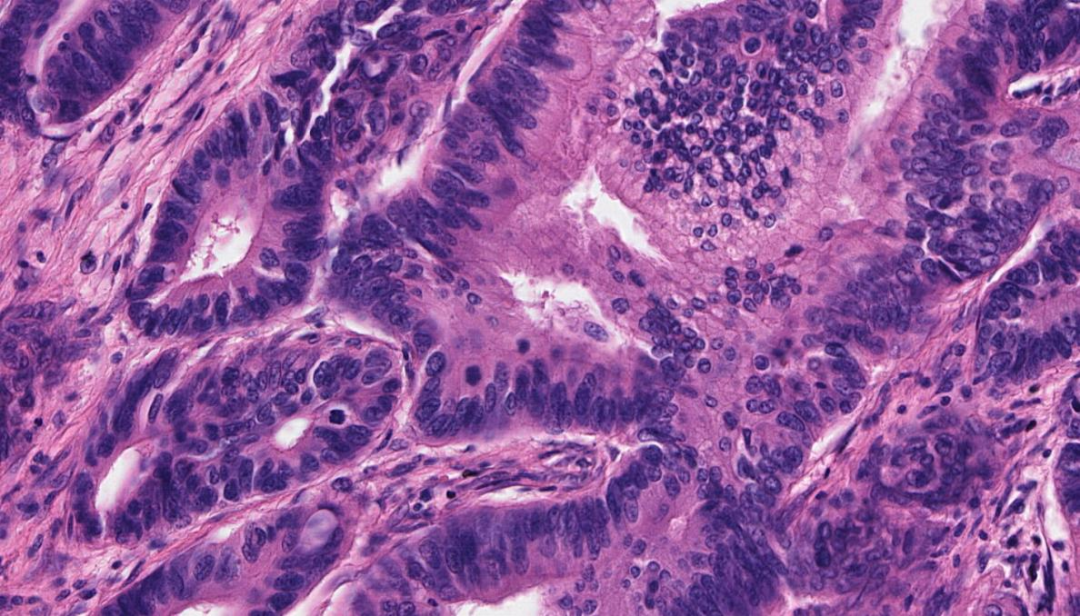
肿瘤细胞排列较为拥挤,核呈拉长、重叠的形态,部分肿瘤细胞可见核仁
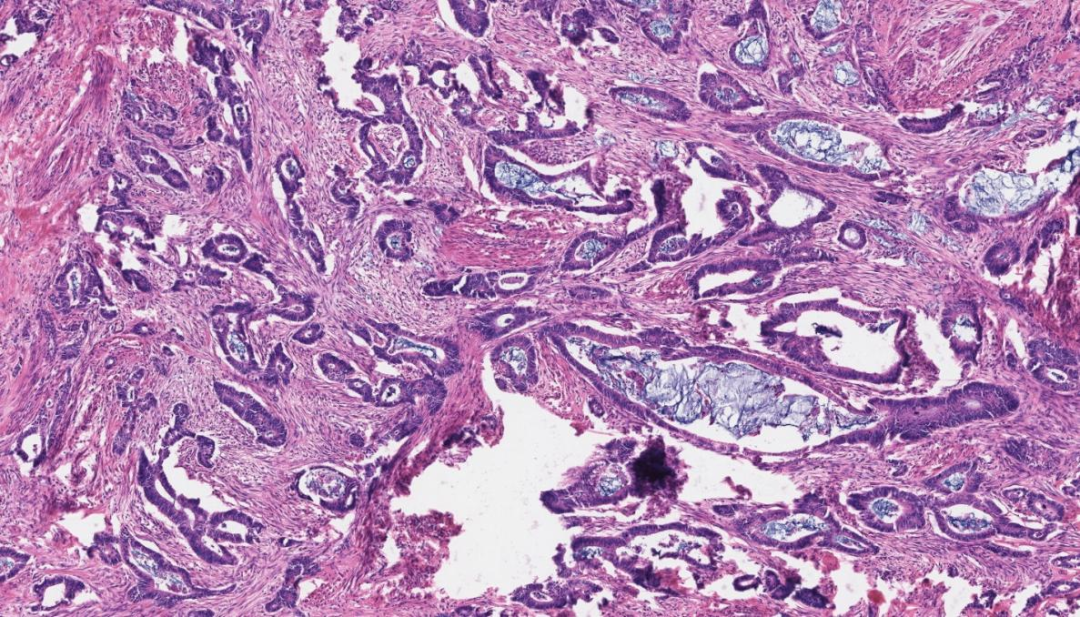
部分区域肿瘤细胞排列成腺管样结构,管腔内可见黏液和坏死物聚集,管腔可见不同程度扩张,间质呈现一定程度的促纤维反应
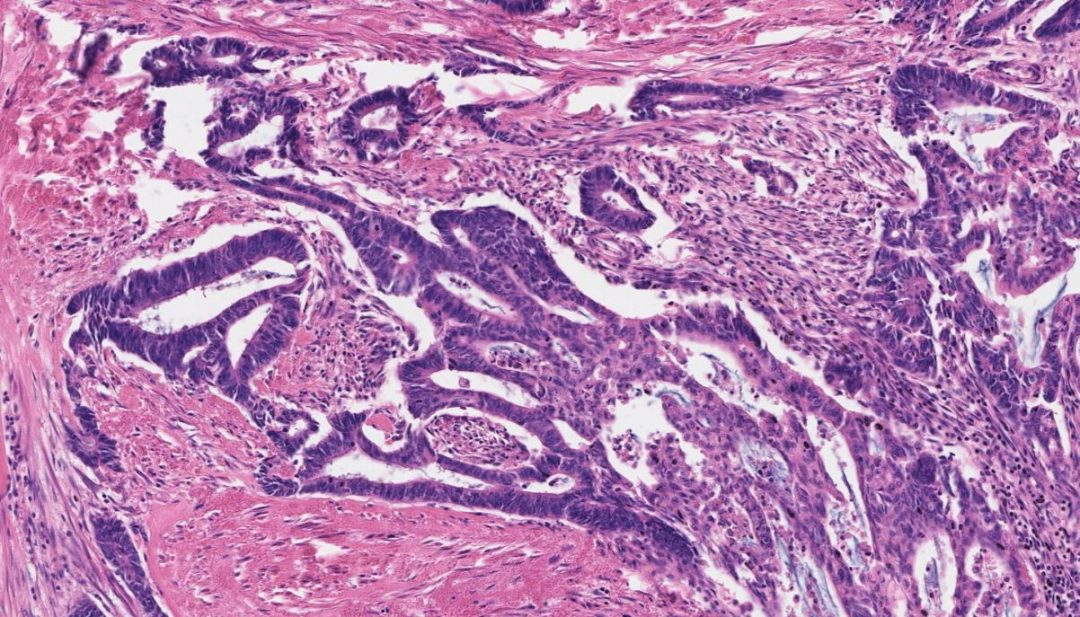
部分区域肿瘤细胞排列成复杂筛状结构
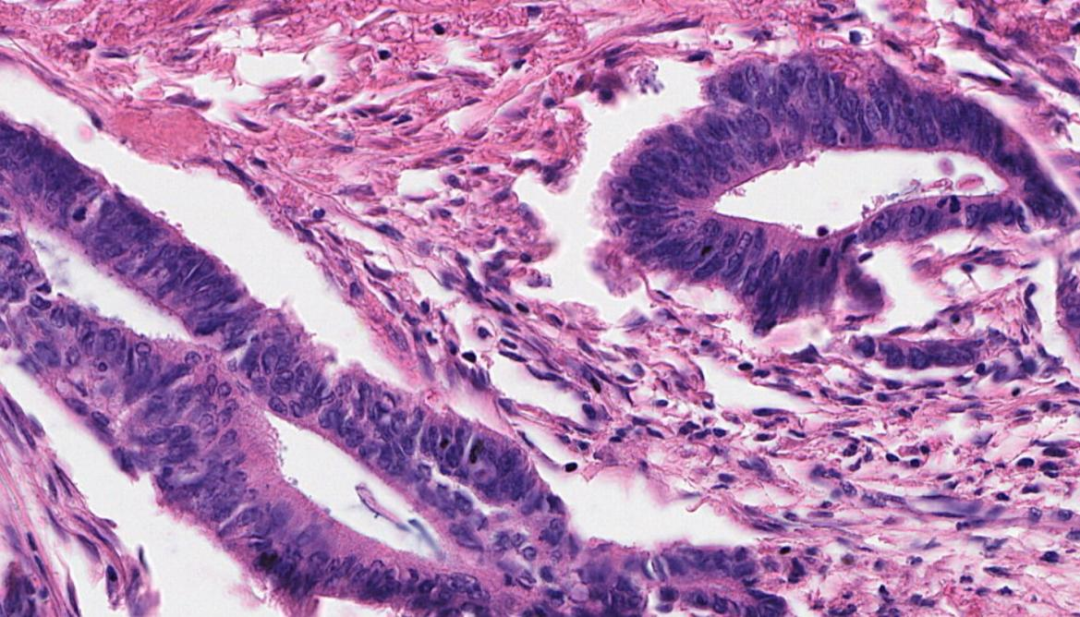
核分裂象可查见
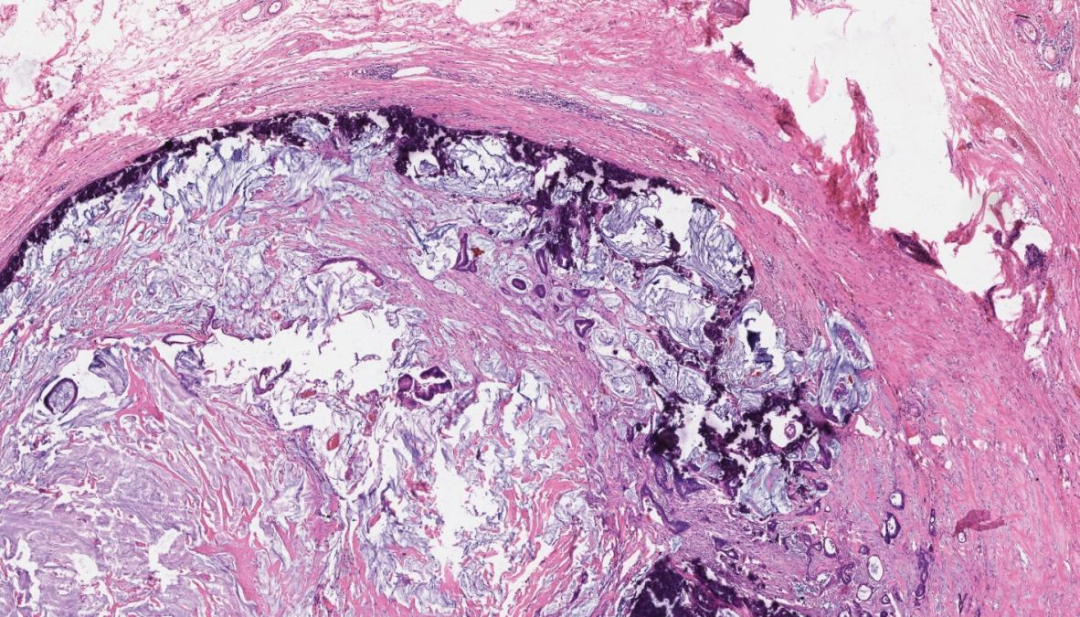
肌层下方钙化结节,结节周边可见厚薄不均的纤维包膜,结节内含大量黏液和胶原化成分,散在少量肿瘤成分
免疫组化
阳性标记
1.瘤细胞 CK20+
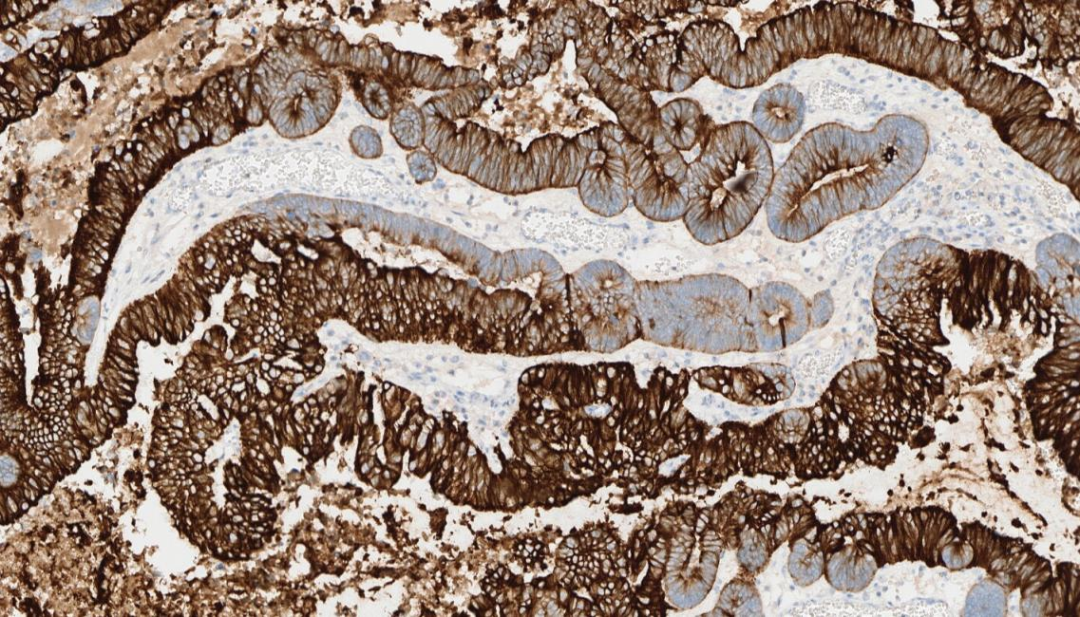
CK20
2.肿瘤细胞CDX-2 +
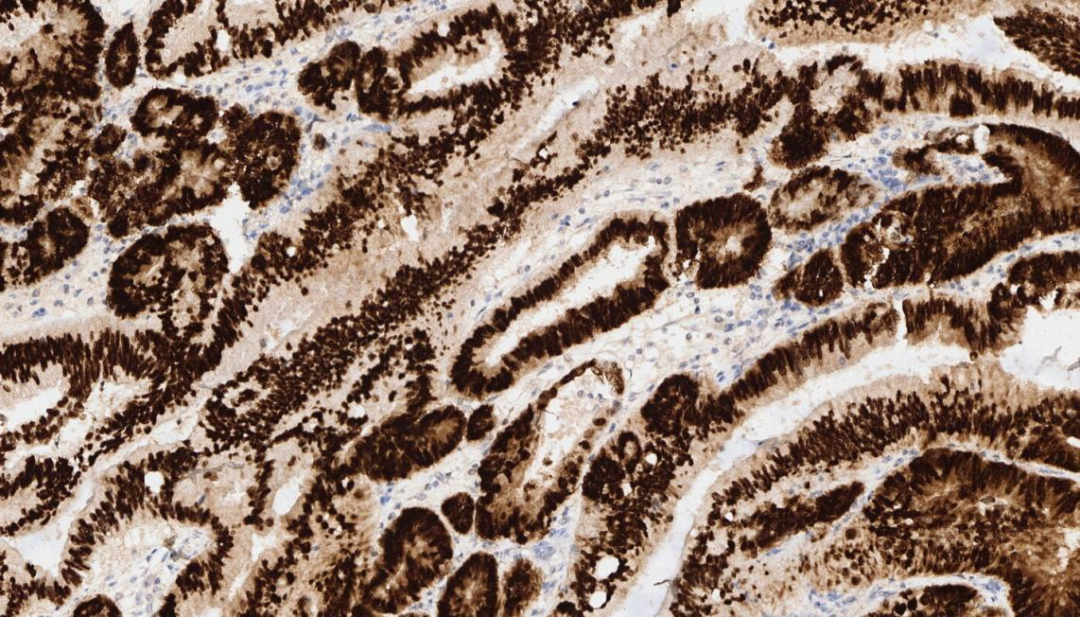
CDX-2
3.STAT-6 部分+
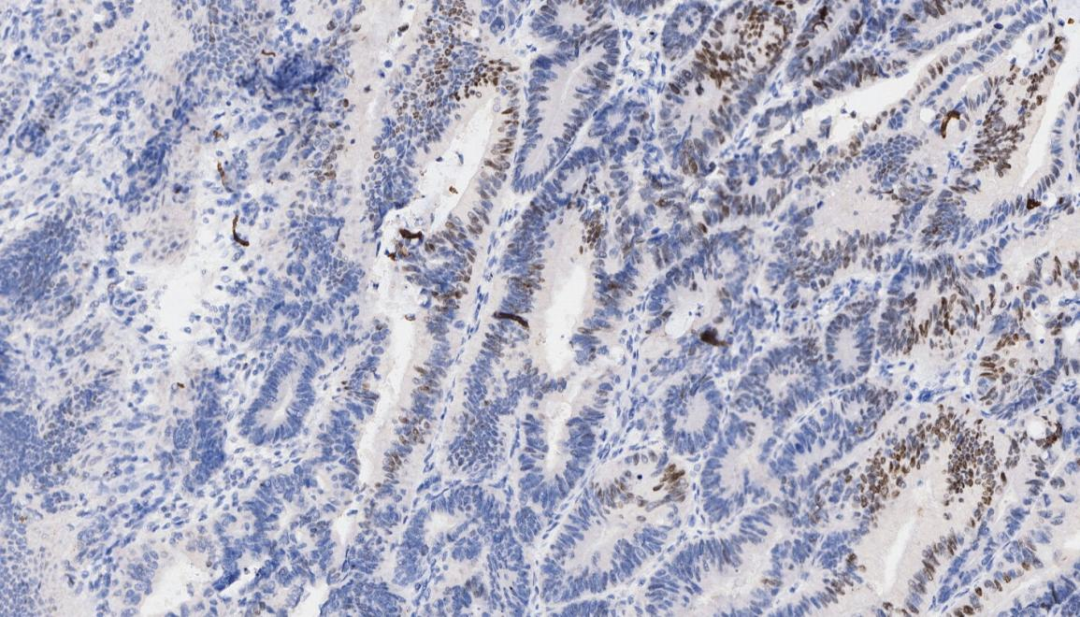
STAT-6
4.β-Catenin 细胞膜+
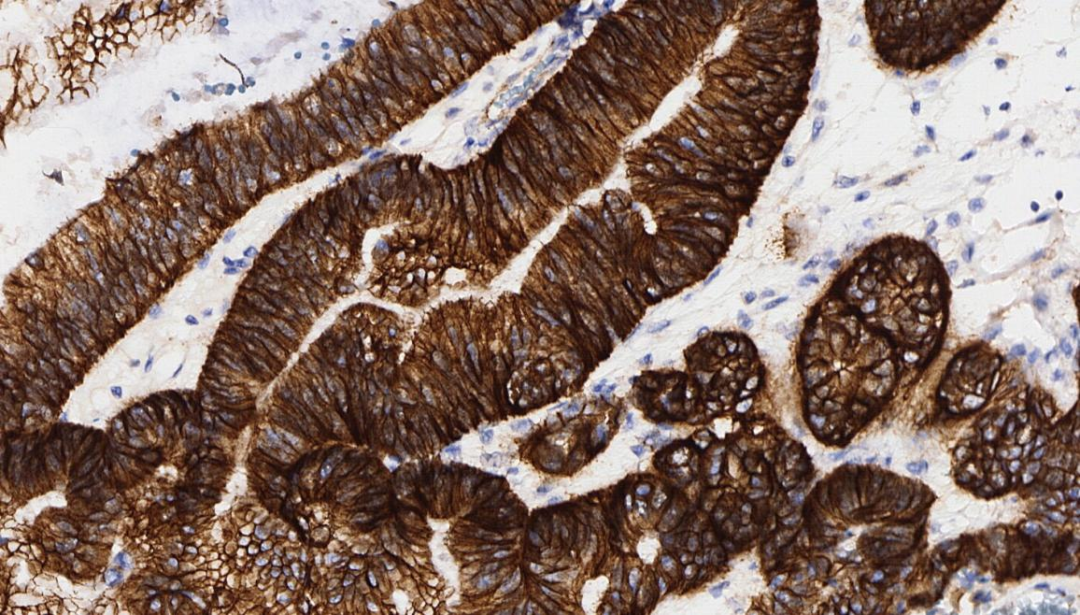
β-Catenin
5.Ki67约60%+

Ki67
阴性标记
1.CK7 -
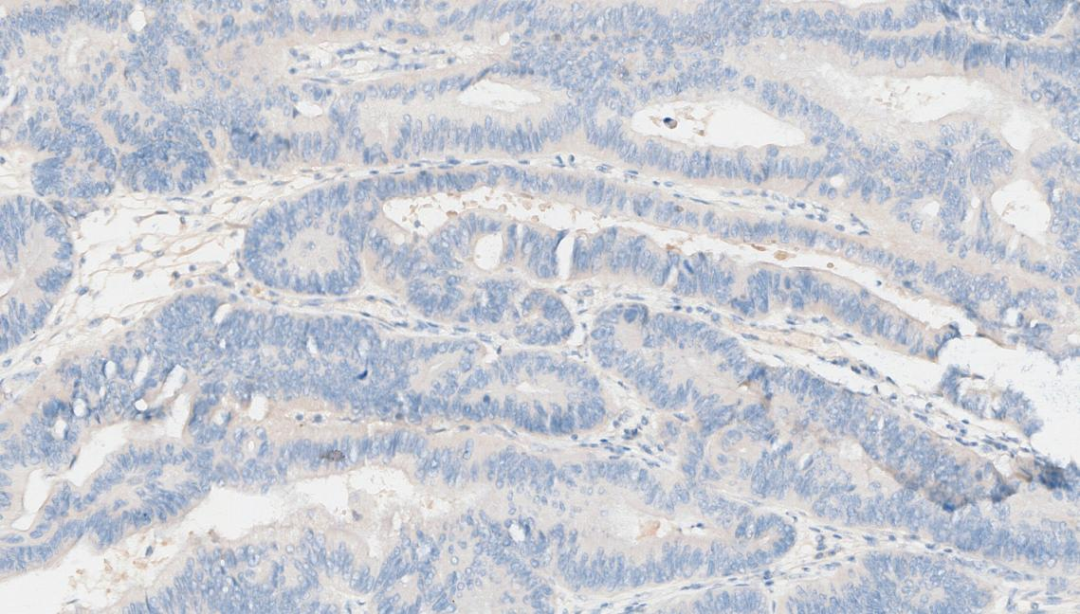
CK7
2.GATA-3 -
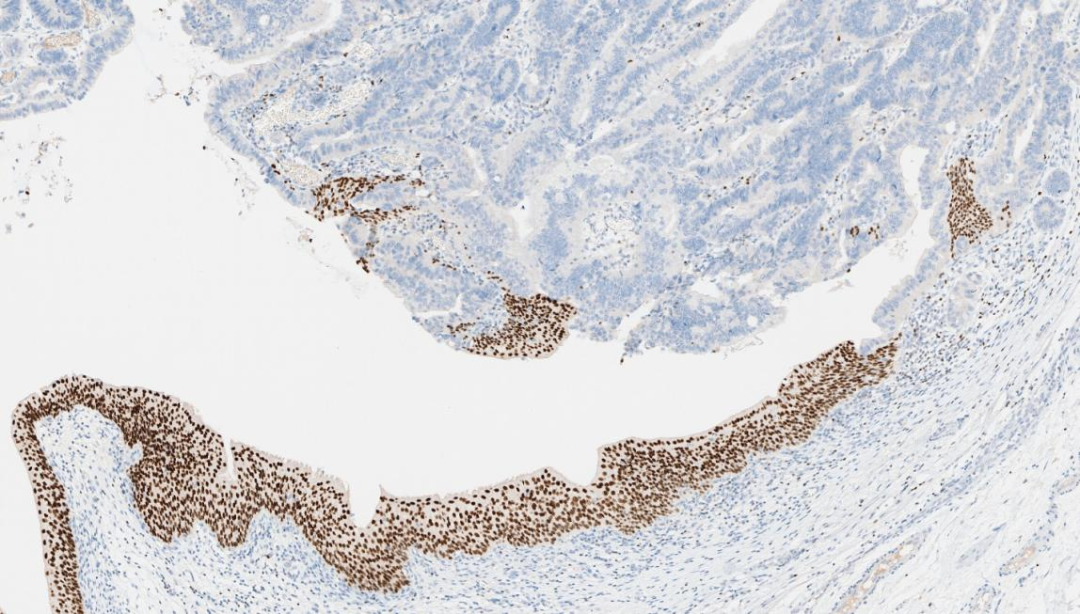
GATA-3
3.P63 -
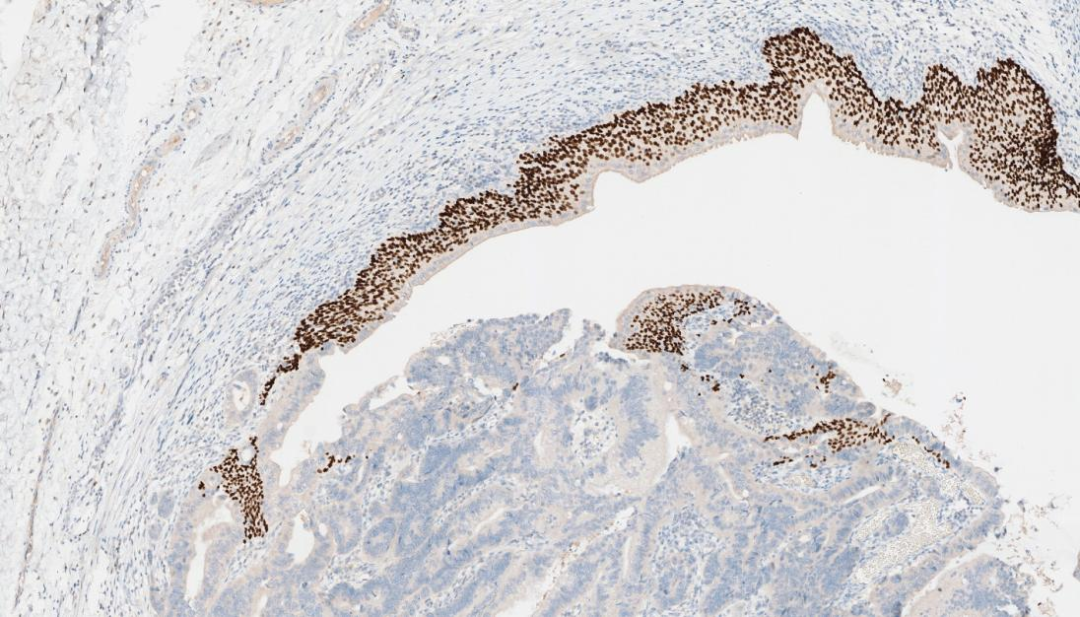
P63
4.P40 -
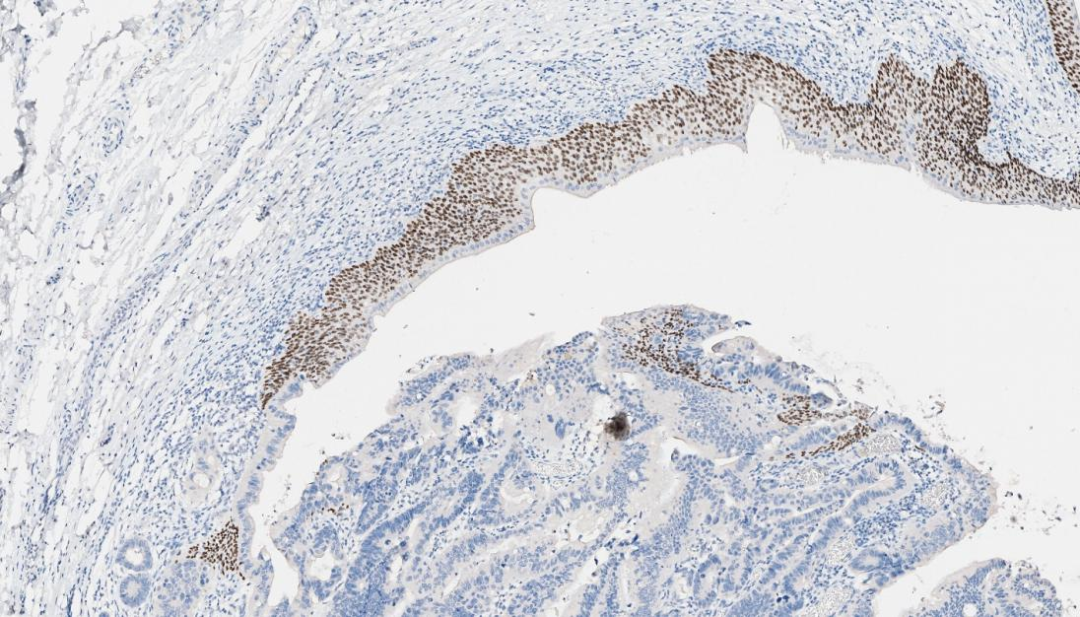
P40
5.PAX-8 -
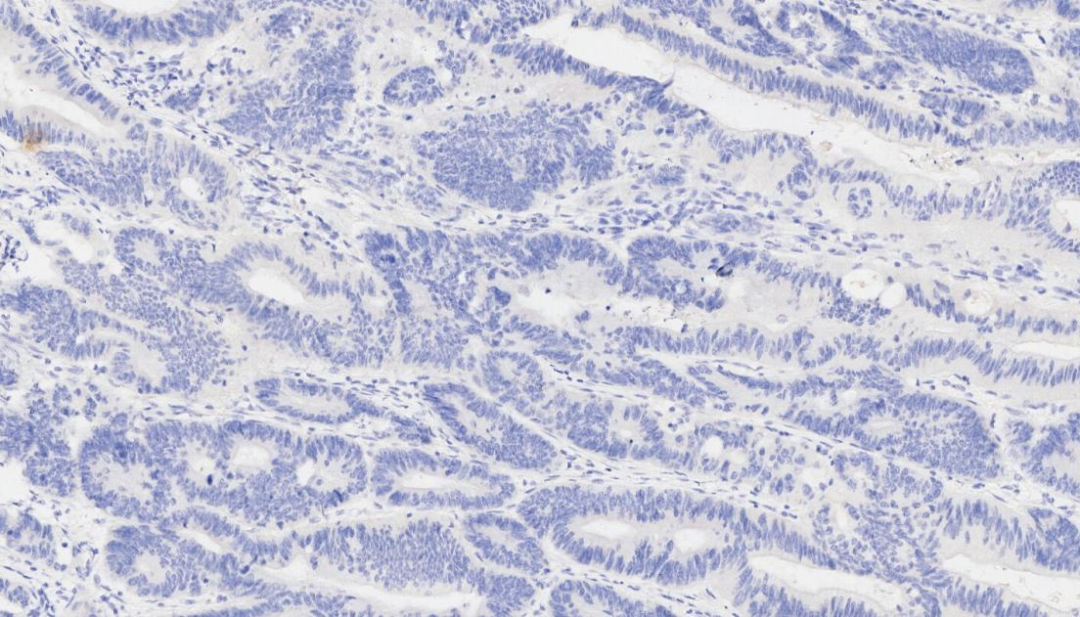
PAX-8
6.CD4 -
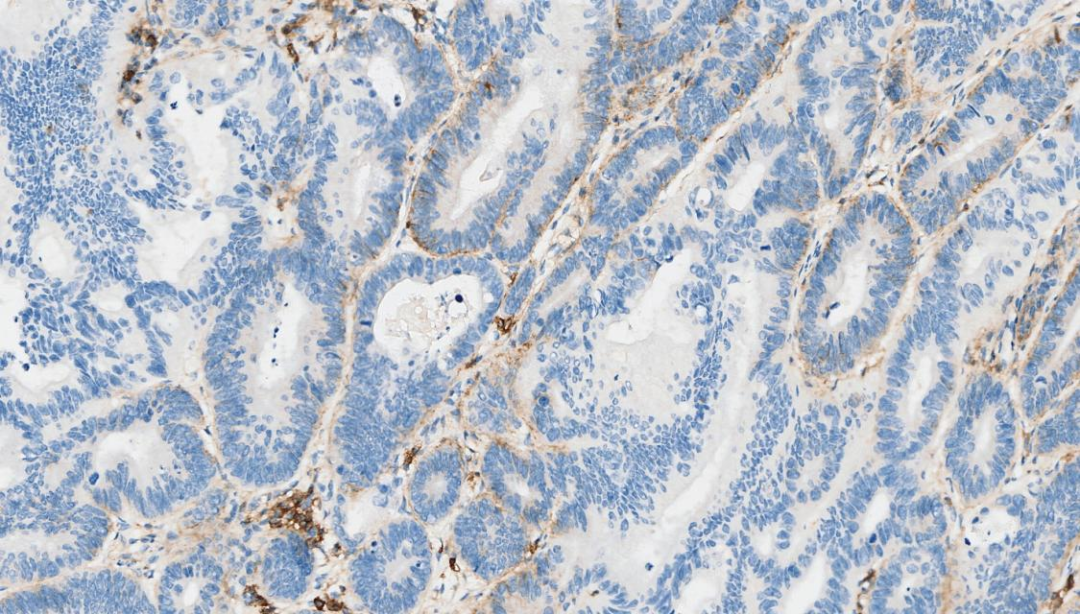
CD4
7.P53 -
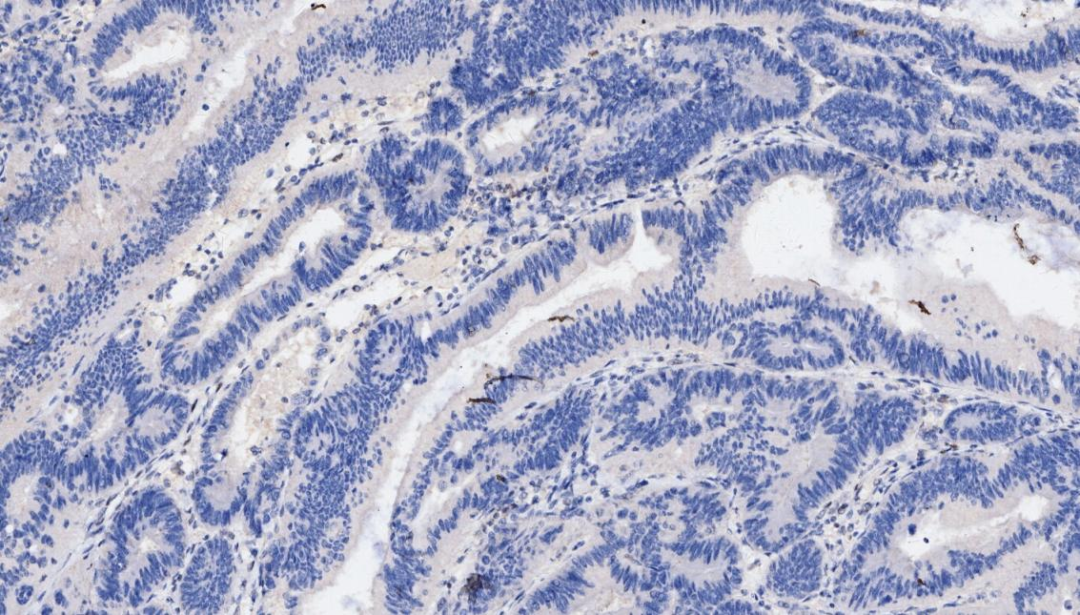
P53
8.HER2(0)
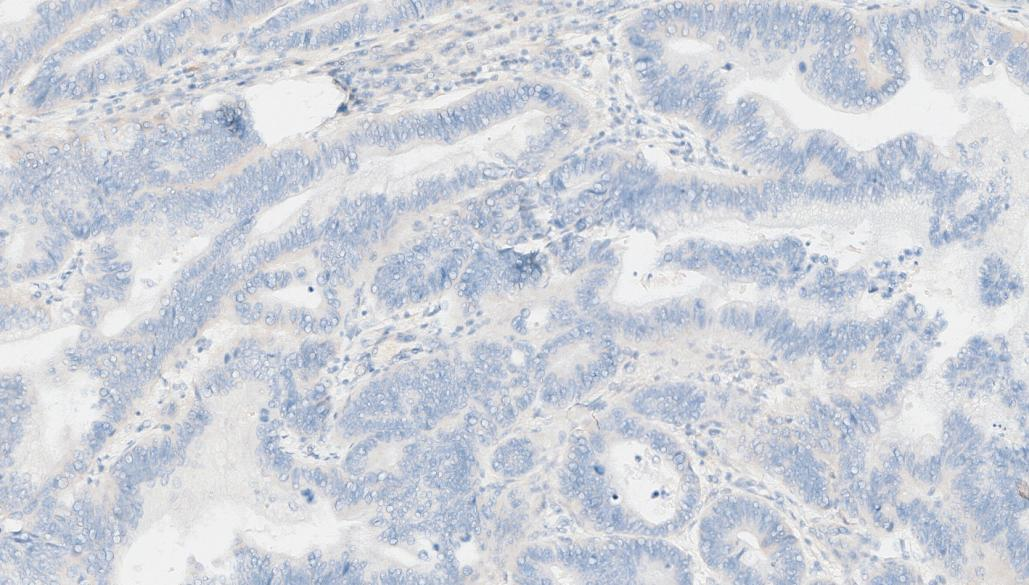
HER2
9.Smoothelin 肿瘤细胞-,平滑肌+
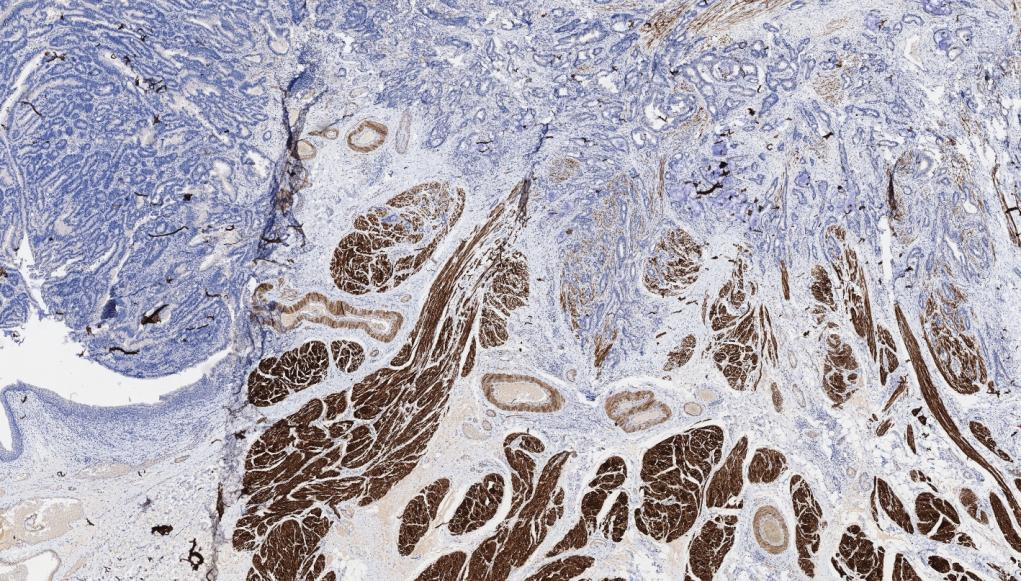
Smoothelin
免疫组化结果汇总
阳性标记:
CK20,CDX-2,SATB-2(部分+),Ki67(约60%+)
阴性标记:
GATA-3,P63,P40,CD44,P53,CK7,CgA,SYN,HER2(0),PAX-8,Smoothelin(平滑肌+),β-Catenin(胞膜+)
最终诊断
“部分膀胱及脐尿管”:腺癌,肿瘤与表面尿路上皮有移行,未见肯定尿路上皮癌成分,符合“原发性膀胱腺癌,中分化”,局灶浸润至外膜层;送检膀胱黏膜周边切缘未见癌累及。
膀胱腺癌
定义
起源于尿路上皮,在组织学上仅表现为腺性成分的恶性肿瘤。
临床特点
流行病学:膀胱原发性腺癌占膀胱癌的0.5-2%,在地方性血吸虫病的国家更多见,占膀胱癌的10%;好发于中老年男性(M:F 2-3:1)。
病因学:膀胱外翻(4.1-7.1%)、增大、慢性刺激、尿路梗阻和无功能膀胱;血吸虫感染;盆腔脂肪瘤病;砷暴露。
发病机制:尿路上皮肠化生的恶性转化。
好发部位:膀胱、肾盂、输尿管或尿道。
主要症状:90%出现血尿,膀胱刺激症状,黏蛋白尿,急性尿潴留。
大体形态
表现为单发、无蒂、结节性肿块,不能与尿路上皮癌明显区别,印戒细胞亚型表现为膀胱壁弥漫增厚;黏膜表面可有溃烂,切面可呈凝胶状。
组织形态
亚型:肠型腺癌,黏液型腺癌,印戒细胞腺癌,混合型腺癌。
1.腺癌,NOS:非特异性腺样生长模式。
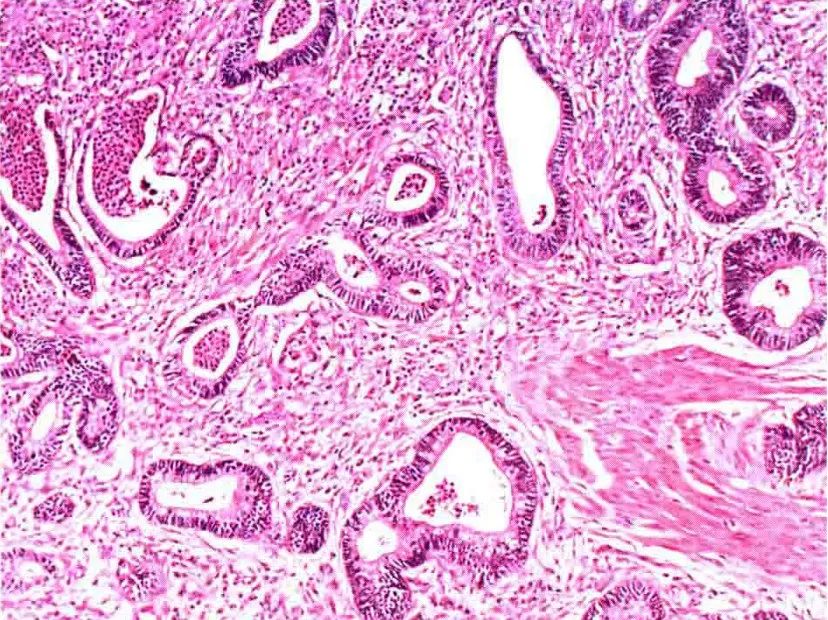
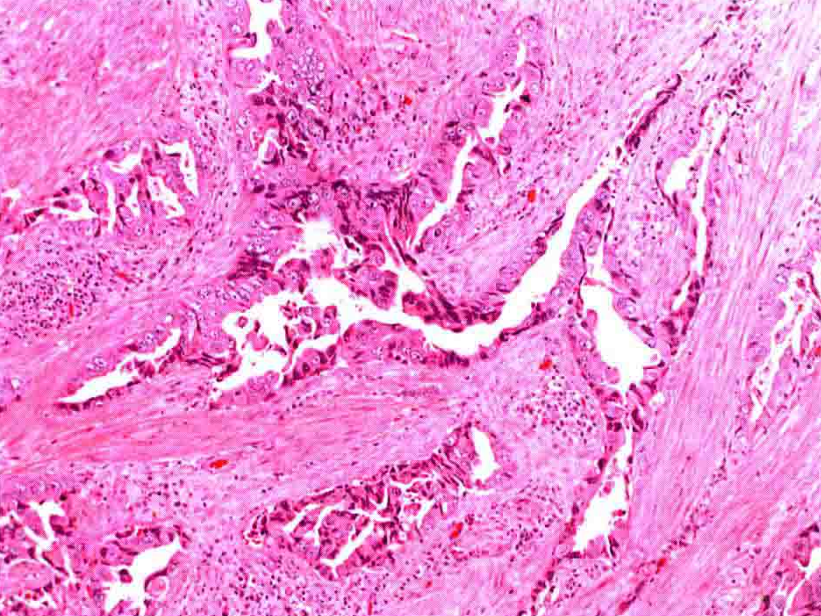
腺癌,NOS
2.肠型腺癌:肠型腺体、假复层柱状细胞,类似结直肠腺癌,细胞内外黏蛋白、坏死常见。

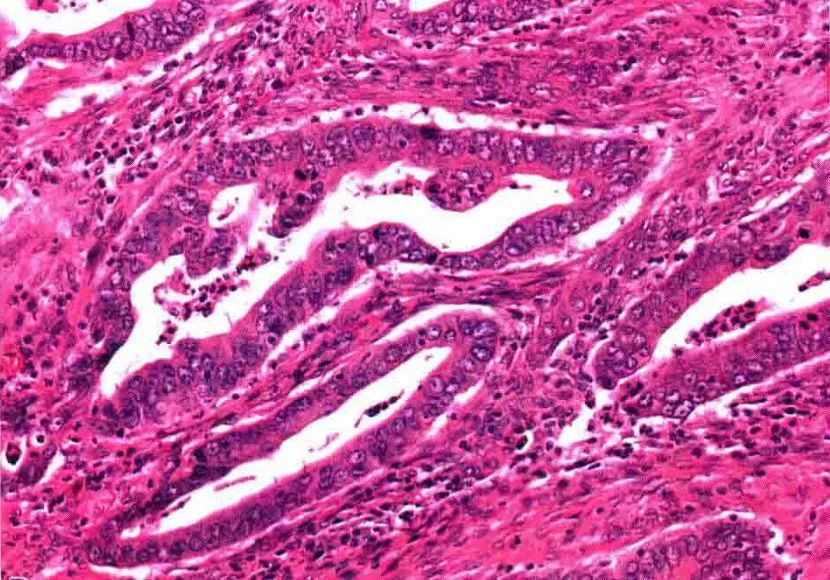
肠型腺癌
3.黏液型(胶样)腺癌:大量细胞外黏液(占肿瘤体积的50%以上),单个或小簇肿瘤细胞漂浮在黏液池中。
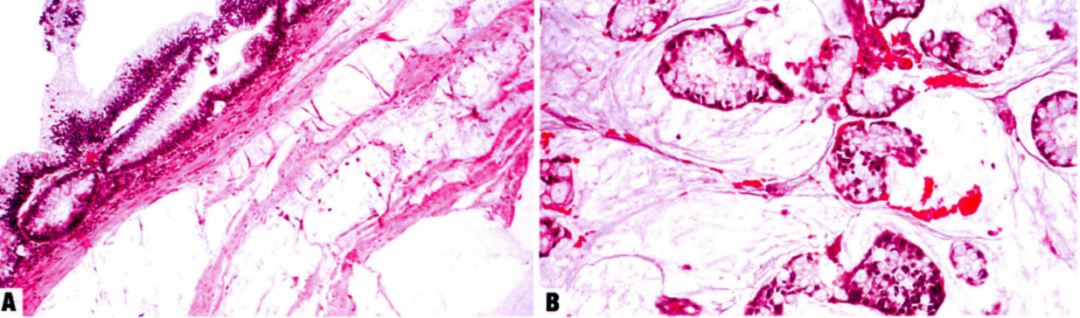
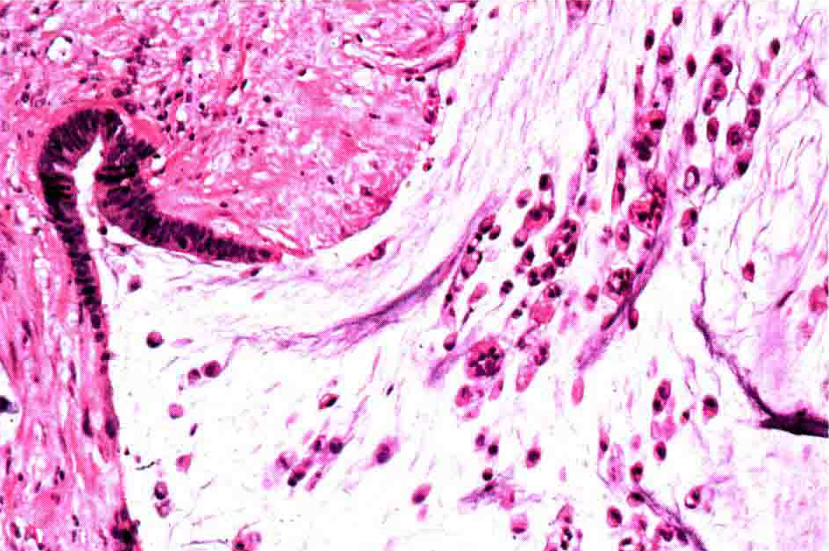
黏液型腺癌,细胞外黏液剥离间质结构,肿瘤细胞簇漂浮在黏液湖中
4.印戒细胞型腺癌:肿瘤细胞弥漫性浸润,明显的细胞内黏液,将核挤至周围,可导致膀胱的皮革样改变。
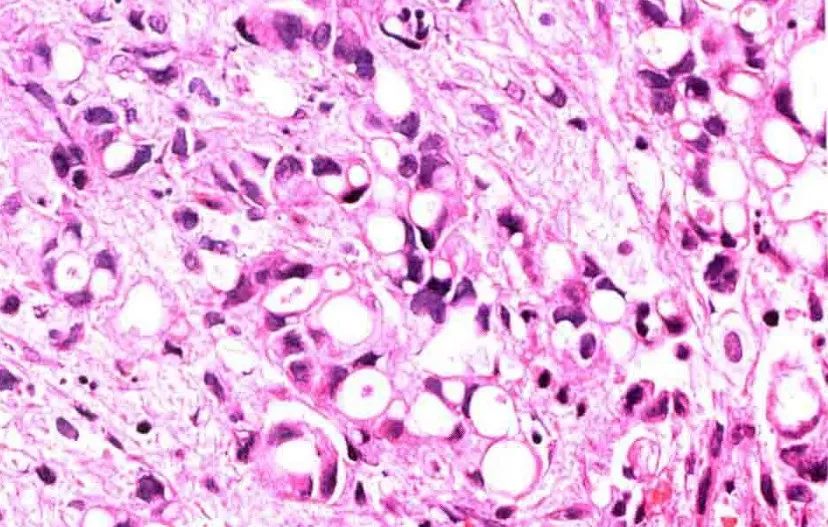
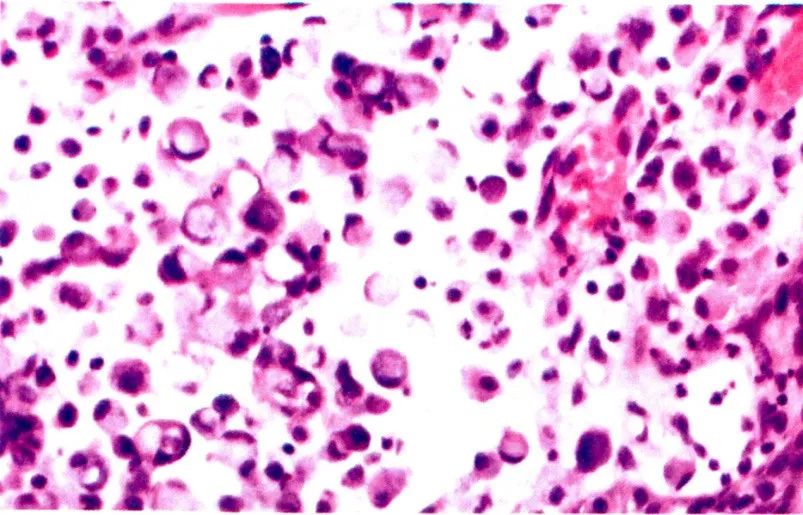
印戒细胞亚型,肿瘤细胞黏附性差,可有浆细胞样特征
5.混合型腺癌:具有一种以上的生长模式。
免疫组化:
1.CK20、villin和CDX2阳性,CK7呈不同程度阳性。
2.GATA3可呈阳性,特别是具有印戒细胞特征的病例。
3.β-catenin在膀胱原发性腺癌中的核表达低于结直肠转移性腺癌。
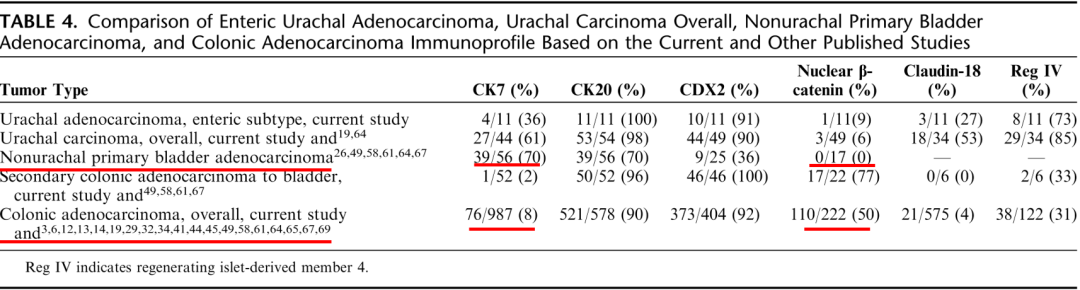
Am J Surg Pathol. 2011 Jun;35(6):787-98.
分子改变:
一些癌基因突变,包括TP53、KRAS、PIK3CA、CTNNB1、APC、TERT、FBXW7、IDH2和RB1;肠型最常见TP53突变,黏液型最常见KRAS突变;TERT启动子突变(17-28.5%);Ki-67和PCNA,局部复发和远处转移相关。
诊断标准:
1.基本诊断标准
(1)起源于尿路上皮的恶性肿瘤,表现出完全的腺性表型。
2.值得获取的诊断标准
(1)无尿路上皮癌或尿路上皮原位癌成分。
(2)与尿道表面腺性病变之间有过渡,如囊性膀胱炎、腺性膀胱炎、腺瘤或原位腺癌。
(3)排除邻近器官(如前列腺、结直肠)腺癌扩散。
(4)细胞内黏蛋白的特殊染色(如PAS、阿辛蓝染色)。
预后
1.与其他泌尿道肿瘤一样,分期是最重要的预后因素。
2.总体预后较差,2年、5年和10年的疾病特异性生存率分别为62%、47%和40%。
3.独立的预后因素包括性别、肿瘤位置和组织学亚型。
(1)女性患者预后明显优于男性患者。
(2)脐尿管腺癌比非脐尿管腺癌更具生存优势。
(3)印戒细胞亚型预后差。
鉴别诊断:
-
原发性肿瘤:尿路上皮癌伴腺样分化、脐尿管腺癌;
-
继发性肿瘤:结直肠腺癌、前列腺腺癌。
1.尿路上皮癌伴腺样分化
(1)浸润性尿路上皮癌伴多向分化中腺样分化是仅次于鳞状分化的第二常见形式(18%)。
(2)真正的腺样分化应与腺样腔隙区别开来。
(3)表现为肠型或管状腺体,类似于结直肠腺癌。
(4)免疫组化在其与膀胱腺癌的鉴别中的价值不大,应以尿路上皮癌成分的有无为界定。
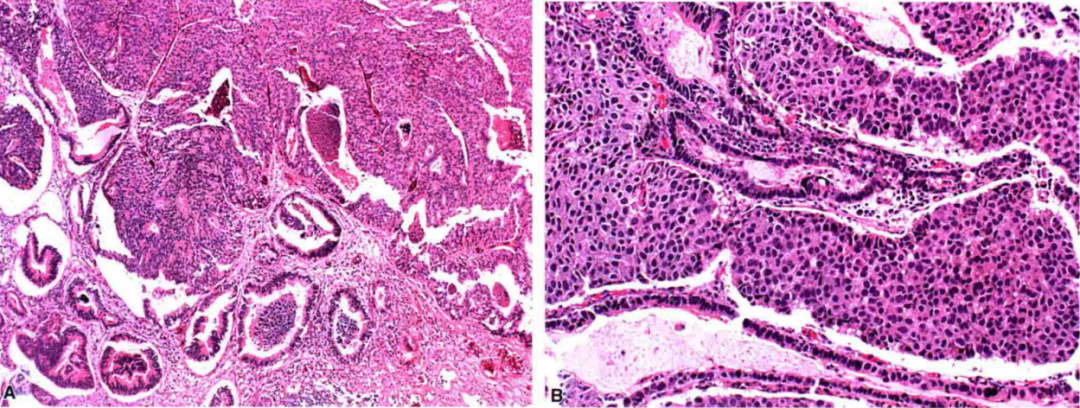
尿路上皮癌伴腺样分化
2.脐尿管腺癌
补充内容——脐尿管
1)腹内胚胎残余,胚胎期连接胎儿膀胱与脐,出生前后自行闭锁,仅残留一条纤维性条索,也称脐正中韧带,位于腹膜前间隙。
2)分为三段:膀胱上段,壁内段,黏膜内端。
3)脐尿管残余:即其中的上皮性成分的残余,脐尿管上皮为尿路上皮,但常常发生化生,大多数为腺性化生。
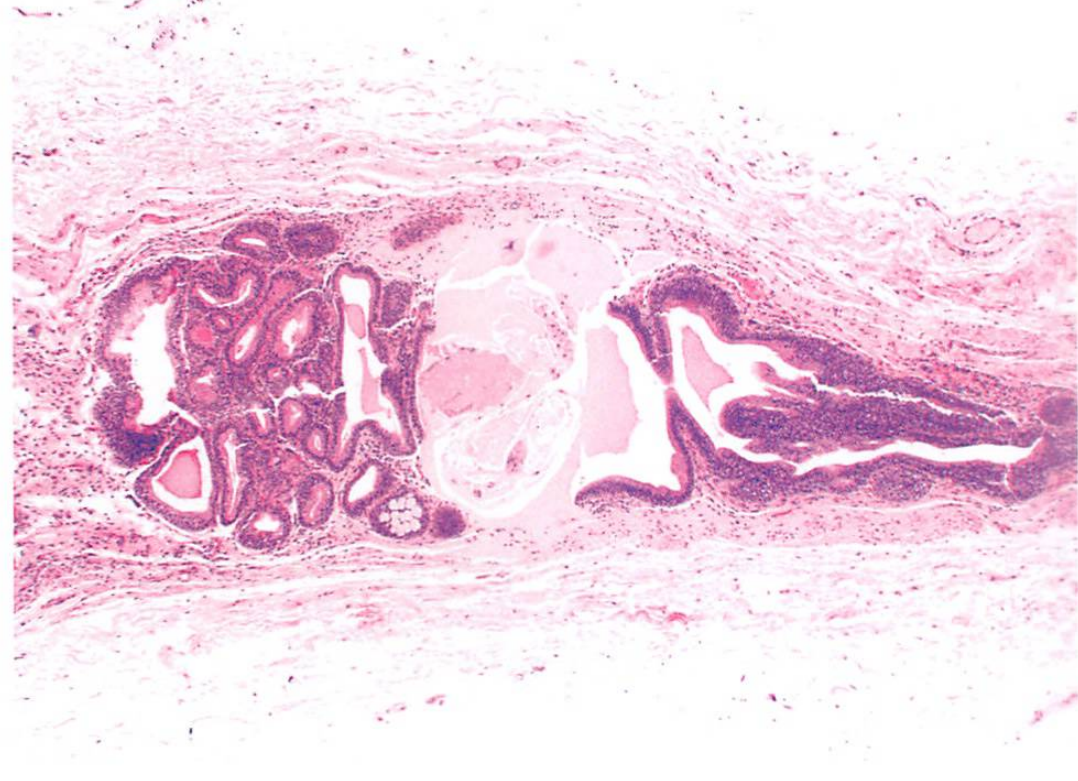
脐尿管残余
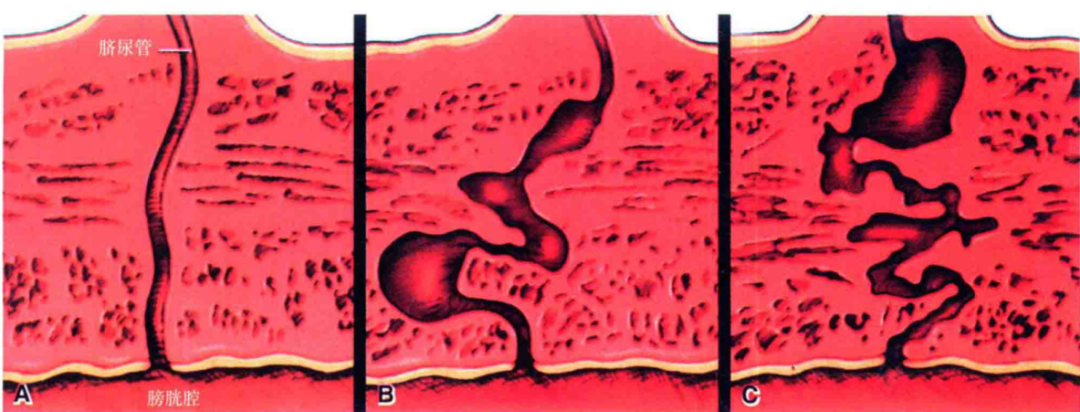
A单纯管状结构 B节段扩张 C复杂分支管状结构
脐尿管腺癌:
定义:起源于脐尿管残余的恶性上皮肿瘤,是一种排他性诊断,最常发生于膀胱顶部或前壁。

亚型:
非囊性型:肠型,黏液(胶体)型 ,印戒细胞型,非特指型,混合型;
囊性型:低度恶性潜能的黏液囊性肿瘤,黏液性囊腺癌
大体:通常为灰白色浸润性肿块,切面可呈胶样,黏膜面常见溃疡形成。
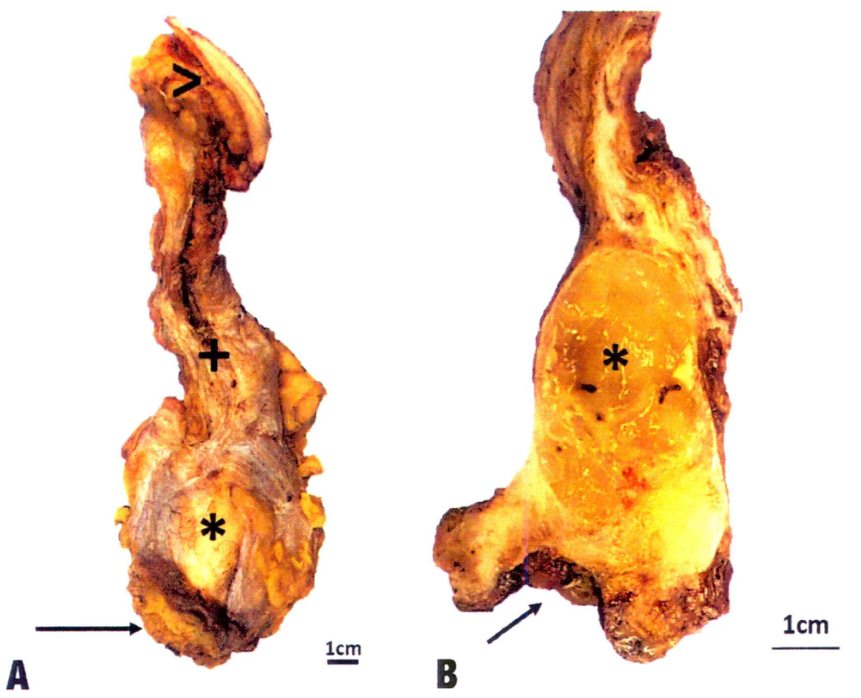
A.黏液型腺癌切除标本,部分切除膀胱顶部(箭头)、肿瘤(星号)、脐正中韧带(+)和脐(>);B.切面(星号)部分胶冻状,较为明显的边界及局灶钙化
组织病理学:非囊性腺癌在形态学上与结直肠腺癌难以区分,具有腺状和筛状结构,核假复层和坏死

非囊性腺癌
免疫组化:CDX2和CK20阳性,50%CK7阳性,β-catenin核阳,AMACR (P504S)阳性,PTEN丢失罕见,CD15和CEA通常呈阳性,GATA3不表达。
分子:富含TP53突变,通常表现为MAPK和PI3K通路的激活,致病性突变主要发生在RAS (KRAS> NRAS),较少发生在PIK3CA、BRAF和NF1。
诊断标准:
基本诊断标准:脐尿管残余来源的恶性肿瘤。
理想诊断标准:
(1)肿瘤位于膀胱顶部或前壁或膀胱中线至脐的部位。
(2)肿瘤与黏膜表面尿路上皮分界明显,或肿瘤中心远离膀胱表面。
(3)排除其他部位的转移。
分期:

Sheldon分期系统
3.继发性肿瘤(邻近器官累及的腺癌较膀胱原发性腺癌更为常见)
转移性结肠腺癌:
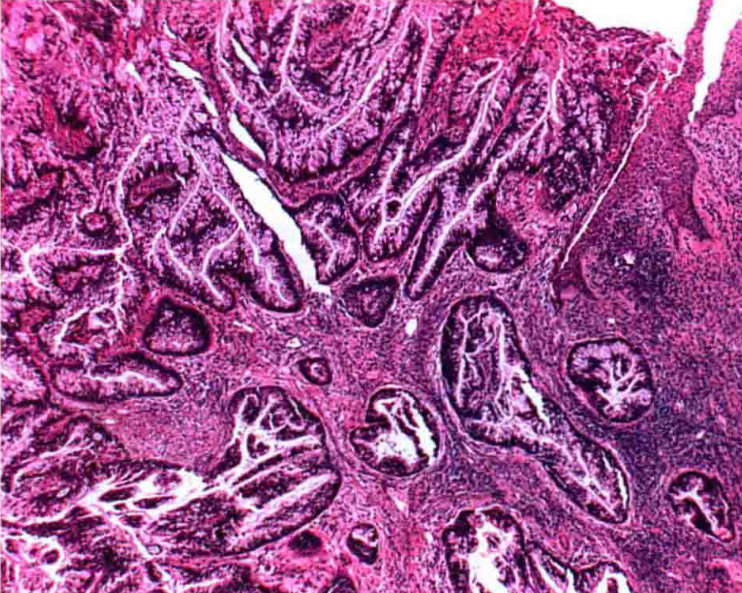
转移性结肠腺癌
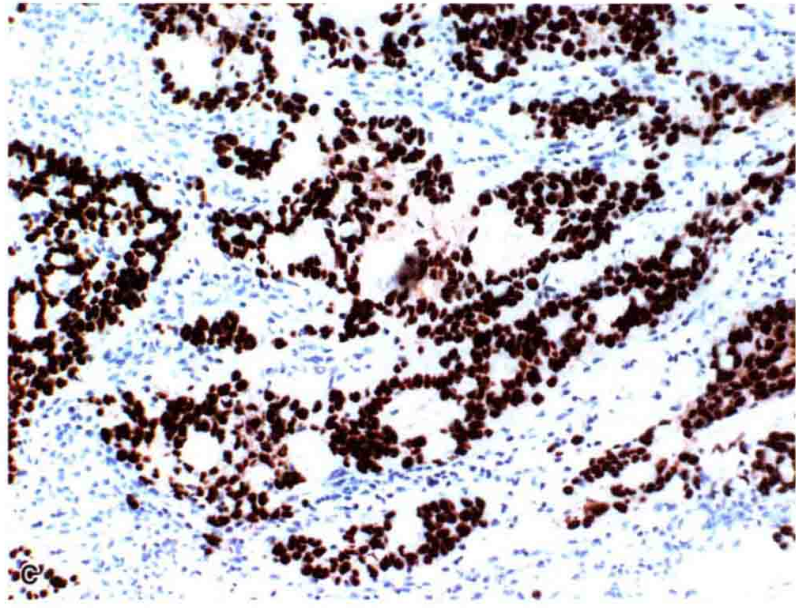
CDX-2阳性
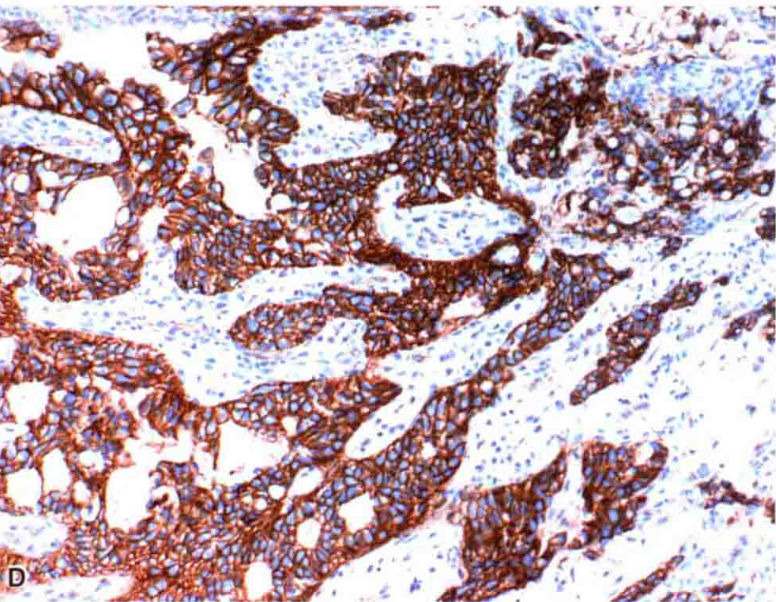
β-catenin阳性
转移性前列腺腺癌:
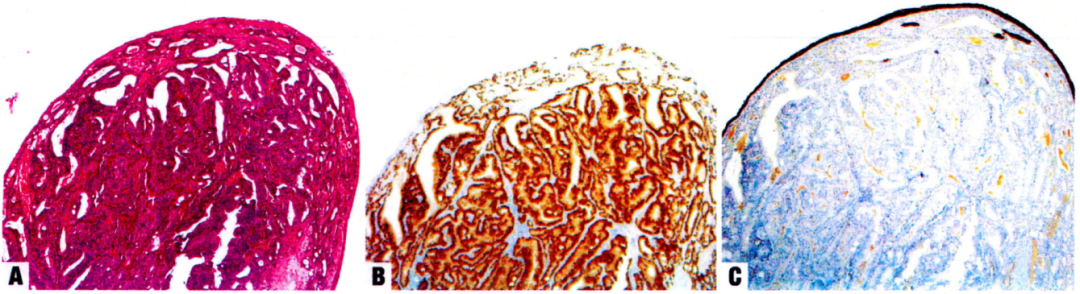
前列腺腺癌转移至膀胱,病变形成息肉样肿块,NKX3-1阳性,CK7阴性
免疫组化辅助鉴别,同时结合病史及影像学检查
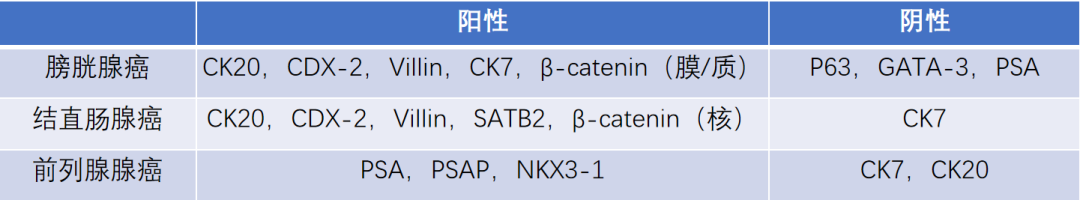
小结:

参考文献及书籍:
1.泌尿及男性生殖系统WHO分类,第五版
2.《膀胱病理学》
3.Am J Surg Pathol. 2011 Jun;35(6):787-98.


