一例老年患者慢性阻塞性肺疾病急性加重期的病例汇报
时间:2025-02-24 12:09:24 热度:37.1℃ 作者:网络
1.病例介绍
病史汇报
患者陈某某,女,76岁,身高158cm,体重75kg,因“反复咳嗽、咳痰40年,胸闷、气急1天”入院,患者40年前无明显诱因下开始出现咳嗽、咳痰,呈阵发性咳嗽,咳白色粘痰,不易咳出,伴有活动后胸闷、气促,诊断为“慢性支气管炎、肥厚性心肌病”,具体治疗过程不详,未长期使用药物。5年前因“新冠感染”住院后开始长期使用“氟替美维吸入粉雾剂每日一吸、乙酰半胱氨酸片0.6gqd、非洛地平缓释片5mgqd、琥珀酸美托洛尔缓释片47.5mgqd、阿托伐他汀20mgqd呋塞米20mgqd、螺内酯20mgqd”治疗。入院1天前患者无明显诱因下出现胸闷气急、呼吸困难,伴乏力、紫绀,无明显胸痛、咳嗽咳痰、恶心呕吐、腹痛腹泻、呕血黑便等。予以吸氧后紫绀较前有缓解。今晨自觉胸闷气急症状较前加重,测体温38.1℃,家属遂联系120入我院急诊科,予“吸氧”后患者氧饱和度不能维持,行“气管插管”,后予以“呋塞米20mg利尿、甲泼尼龙40mg抗炎平喘”治疗后,考虑病情危重收治ICU。
既往有“高血压病”病史30余年,收缩压最高160mmHg,平素口服“非洛地平缓释片5mg qd、琥珀酸美托洛尔缓释片47.5mg qd”治疗。
个人史及家族史无殊。
查体及专科检查
查体
体温:37.4℃
心率:67 次/分
呼吸:18次/分
血压:157/76mmHg
气管插管,呼吸机辅助通气
呼吸机模式:PC-A/C模式,Pi 17cmH2O,PEEP 6cmH2O,Fi02:40%,SPO2:98%。
专科检查
双肺呼吸音粗,双下肢轻度凹陷性浮肿,其余专科检查无殊。
实验室检查

辅助检查
•(2024-09-17)心电图:窦性心律(90次/分)一度房室传导阻滞(P-R间期216ms)肢导联低电压。
•(2024-09-17)心超:1.左心及右房增大,左室肥厚 2.轻中度三尖瓣反流伴轻度肺动脉高压3.轻度二尖瓣反流。(EF60%)
•(2024-09-17)下肢深静脉彩超:双下肢深静脉血流通通畅。
•(2024-09-17)胸部cT平扫:两肺部分间质水肿,两肺散在炎性纤维灶,较前2024-03-16右下肺稍进展;两侧胸腔积液,较前减少,建议复查。心脏增大,肺动脉增宽。纵隔多发淋巴结。两侧胸膜增厚。
•(2024-09-18)床边卧位胸片:双肺少量渗出双侧少量胸腔积液,
•(2024-09-24)床边卧位胸片:双肺少量渗出双侧少量胸腔积液,较前9-18大致相仿,心影增大

9.18 床边卧位胸片 9.24 床边卧位胸片

各项指标趋势图: 图1:超敏C反应蛋白;图2:中性粒百分数;图3:NT proBNP;图4 D二聚体


血气指标趋势图: 图1:肺泡-动脉氧分压;图2:二氧化碳分压;图3:给氧浓度;图4:P/F比值;图5:乳酸;图6:碱剩余;

体温曲线图
入院诊断
1. 慢性阻塞性肺病急性加重期; 2. 重症肺炎; 3. Ⅱ型呼吸衰竭; 4. 脓毒血症; 5. 高血压2级 很高危组; 6.肾功能不全;7.肥厚型心肌病;8. 心功能NYHY分级III级。
入院诊治计划
1、原发病管理:患者AECOPD合并重症肺炎、脓毒症,CT见两肺部分间质水肿,两肺散在炎性纤维灶,中性粒百分比升高,现气管插管支持,予积极抗感染,甲泼尼龙40mg qd 抗炎平喘;患者肥厚性心肌病、心功能不全,急诊查NT proBNP1048pg/mL;辅以维持水电解质平衡化痰等对症处理。
2、抗感染方案:予哌拉西林他唑巴坦针4.5g 静脉滴注8小时一次经验性抗感染,留取痰培养明确病原,完善PCT等检查评估病情。
3、呼吸管理:患者 AECOPD呼吸衰竭,气管插管,呼吸机支持,呼吸机模式:PC-A/C模式,FiO2:50% ,Pi:17cmH2O, PEEP 6cmH20, SPO2:99%, 保持SPO2≥95%以上。
4、循环管理:目前乌拉地尔微泵控制血压,监测血压、心率、尿量。
5、营养支持:[能全力]肠内营养混悬液60ml /h鼻饲 持续营养支持,艾司奥美拉唑针护胃治疗。
6、镇痛、镇静:瑞芬太尼镇痛,环泊酚镇静,维持RASS0~1分。
2.诊治经过
经支气管镜治疗
(9.19)全麻下床旁经气管插管入镜
隆突:锐利,搏动存
支气管管腔:两侧主支气管及各段支气管管腔狭窄,未见明显狭窄或新生物堵塞管腔
支气管粘膜:粘膜明显肿胀,右中及左下开口处明显充血,未见活动性出血
分泌物:两肺各段极少量黄白色伴血丝粘稠分泌物,予留取痰培养送检。
抗感染治疗
患者入院后感染指标高,肺部影像学提示两肺渗出,加用莫西沙星片 400mg qd联合哌拉西林他唑巴坦针4.5g静脉滴注 q8h抗感染治疗,多索茶碱针0.2g ivgtt q12h平喘,氨溴索针30mg ivgtt bid化痰,布地格福吸入气雾剂2喷 吸入 bid雾化治疗。9.20患者病情好转后,予改甲强龙针20mg ivgtt qd。

Day1-Day2有创机械通气

Day3-Day7有创机械通气(开始锻炼)


SBT评估、呼吸功能评估

肺功能康复评定


9.19-9.22日肺功能康复评定 图1:9.18日;图2:9.19日;图3:9.21日;图4:9.22日 。
Day7-Day8拔管后无创机械通气序贯

Day9-Day11交替使用无创和高流量
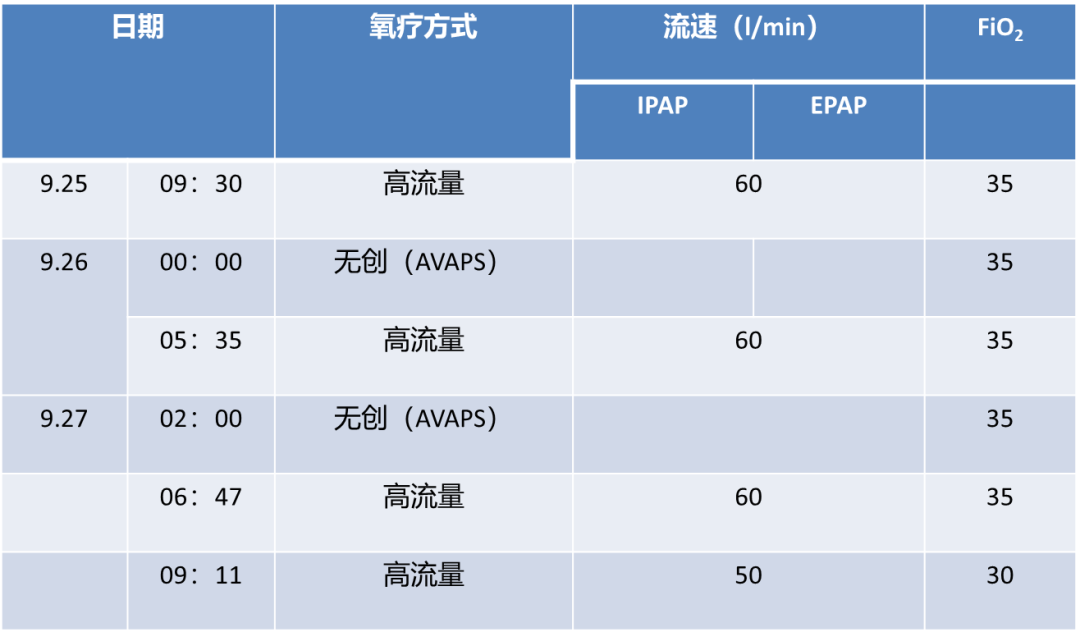
Day12患者转入病房:
患者继续高流量吸氧;此外布地奈德1mg+异丙托溴铵500μg+沙丁胺醇5mg进行雾化治疗,每日三次;同时继续予抗感染、解痉平喘化痰等治疗。
3.呼吸支持治疗回顾


4.问题讨论
讨论一、血气分析变化
AECOPD患者血气代偿机制
主要包含以下几方面
a)呼吸驱动增加:
AECOPD患者,呼吸驱动显著增加,补充氧气后呼吸驱动稍微降低,但仍然高于正常水平。从而导致分钟通气量增加,但CO2的排出并不和增加的通气量同步,反而导致PCO2水平升高。
b)缺氧性肺血管收缩的抑制:
增加氧气会导致血红蛋白释放CO2。由于COPD患者的分钟通气量没有相应增加,导致释放出的血红蛋白中CO2的排出不足,进而导致PCO2水平升高,引起高碳酸血症。氧气水平的提高抑制了缺氧性肺血管收缩,导致血液流动重新分配到通气较差的区域,增加死腔通气。
c)内源性呼气末正压(PEEPi):
由于呼气气道阻力的增加和呼气时辅助呼吸肌的参与,导致呼气最大峰流速PEV下降,呼气时呼吸肌参与,从而引发PEEPi。PEEPi导致每次吸气时呼吸肌需克服该正压,增加呼吸功,进一步加剧呼吸肌的疲劳和功能障碍。
d)通气/血流比例失衡:
AECOPD患者由于通气不足和动态过度充气,导致V/Q比失衡,死腔通气增加,进一步加剧高碳酸血症。

Respiratory Acidosis and Respiratory Alkalosis: Core Curriculum 2023
原发性高碳酸血症通过多种机制,PCO2 每增加 10 mm Hg,血浆 HCO3− 立即增加 1 mmol/L。首先,pH 值降低导致氢离子与白蛋白的结合增加,导致阴离子间隙减小,血浆 HCO3− 略有增加。其次,一些 H+ 进入细胞以交换 Na+ 和 K+,导致细胞外 HCO3− 小幅增加,血浆 Na+ 和 K+ 相应小幅增加。第三,CO2 立即进入红细胞,在碳酸酐酶的存在下,它转化为 H2CO3。酸解离成 H+,与血红蛋白结合,使细胞质中的 HCO3− 自由地离开细胞以交换血浆 Cl−,这一过程称为红细胞 HCO3−–Cl− 转变。这种急性适应的程度受到基线血浆 HCO3− 浓度的影响。先前存在的低碳酸氢盐血症,无论是代谢性酸中毒还是慢性呼吸性碱中毒,都会导致急性高碳酸血症后血浆 H+ 和 HCO3− 浓度比基线值更高(无论是代谢性碱中毒还是慢性呼吸性酸中毒)。
持续超过 24-48 小时的高碳酸血症会导致血浆 HCO3− 更大程度地增加,这是由于 CO2 滞留导致肾脏 H+ 分泌增加。在慢性呼吸性酸中毒中,PCO2 每增加 10 mm Hg,血浆 HCO3− 就会增加 3.5 mEq。这种反应减轻了酸血症的严重程度,但并不能完全纠正这种疾病。CO2 的慢性增加使近端肾小管细胞酸化,导致管腔 Na+/H+ 逆向转运蛋白和基底外侧 Na+-(HCO3−)3 协同转运蛋白的速率平行增加。由于 NaHCO3 的肾潴留,有效动脉血容量略有增加,导致尿液中 NaCl 的损失增加,以试图恢复正常血容量。净效应是血浆 HCO3− 增加和 Cl− 浓度降低。血浆 HCO3− 浓度的变化超出预期的补偿水平表明存在混合性呼吸和代谢酸碱紊乱。
根据H-H公式评估血气数值内在一致性

9.17日动脉血气

Fundamentals of Arterial Blood Gas Interpretation. Kidney360 2022;3(8):1458-1466
计算公式:[H+]=24*(PCO2/[HCO3–])
该患者当天动脉血气PCO2:74.6mmHg;HCO3-:30.4mmol/L;pH为7.228,计算结果为58.89,当天血气结果和计算得出结果范围相符,该血气结果准确。
识别原发性酸碱平衡及酸碱平衡的代偿

识别原发性酸碱平衡及酸碱平衡的代偿判断公式
定酸碱:
PH 为7.228,酸中毒。
呼吸性还是代谢性:
PH和PaCO2变化方向相反,为呼吸性酸中毒。
单纯性还是复杂性:
PaCO2和HCO3均升高,变化方向一致,说明有代偿。
急性还是慢性:
急性:HCO3-=24+0.1*(74.6-40)=27.46(25.96~28.96)
慢性:HCO3-=24+0.35*(74.6-40)=36.11(30.53~41.69)
实际测得HCO3-为30.4mmol/L,更接近慢性呼吸酸中毒代偿值,判断代偿为代谢性碱中毒,但预测值高于实际值说明还合并了代谢性酸中毒
检查阴离子间隙
计算公式:(AG)=Na —(Cl + HCO3)
=145.2-(112.9+30.4)
=1.9
结合上述患者当天血气分析结果:慢性呼吸性酸中毒合并代谢性碱中毒
在持续性呼吸异常的病例中,代谢代偿发展缓慢,血浆碳酸氢盐浓度达到一个新的稳定水平需要2ー5天。呼吸系统的变化称为“急性”或“慢性”,这取决于碳酸氢盐浓度的二次变化是否符合某些标准。当次要反应与预期的不同时,混合酸碱失调被诊断出来.
正常阴离子间隙酸中毒氯化物在细胞内和细胞外的酸碱调节中起着核心作用。正常阴离子间隙酸中毒发生在碳酸氢盐离子减少与氯离子增加相对应时,以保持电中性,这也称为高氯代谢性酸中毒。这种类型的酸中毒发生在胃肠道丢失碳酸氢盐(例如,由于腹泻或输尿管转移) ,肾脏丢失碳酸氢盐可能发生在肾小管缺陷性尿酸(肾小管酸中毒) ,或早期肾衰竭时,排酸受损。

目标二氧化碳分压及分钟通气量

根据当天血气分析结果,SBC为24.4,计算可得所需PaCO2为40.7mmHg。
目标分钟通气量= [PaCO2(来自血气)x 分钟通气量(设置通气)]/[所需 CO2]
代入患者当天血气值,PaCO2血气实测值为74.6,分钟通气量为6,计算得目标分钟通气量为11。
讨论二、拔管后吸入治疗的选择
吸入治疗
是通过各种吸入装置将药物和溶剂以气溶胶、干粉或雾化溶液的形式吸入并沉积于呼吸道和/或肺泡、达到治疗疾病、改善症状、湿化气道、稀释分泌物的一种治疗方法。目前已成为防治哮喘、慢性阻塞性肺疾病(COPD) 等呼吸系统疾病的首选给药方式。
吸入治疗的优点
优点一:药物直达肺部(吸入疗法通过吸入装置使药物直接作用于呼吸道黏膜和肺部,起效迅速,疗效佳);
优点二:全身副作用小(相比口服和静脉给药,吸入疗法用药剂量小,安全性好,使用方便)
常用吸入药物及联合类型
支气管舒张剂:能有效舒张支气管平滑肌,缓解气道痉挛,改善通气
· 长效β2受体激动剂(LABA):福莫特罗
· 短效β2受体激动剂(SABA):沙丁胺醇、特布他林
· 长效胆碱能受体激动剂(LAMA):噻托溴铵;
· 短效胆碱能受体激动剂(SAMA):异丙托溴铵
吸入糖皮质激素(ICS):布地奈德(能减少气道炎症,改善呼吸状态,提高肺功能)
吸入祛痰药物:乙酰半胱氨酸、盐酸氨溴索
联合类型:
·二联雾化:
i.SABA+SAMA,ICS+SABA,ICS+SAMA
ii.乙酰半胱氨酸+ICS,乙酰半胱氨酸+SAMA,乙酰半胱氨酸+SABA;
·三联雾化:
i.ICS+SABA+SAMA
ii.ICS+SABA+乙酰半胱氨酸
iii.ICS+SAMA+乙酰半胱氨酸
·四联雾化:ICS+SABA+SAMA+乙酰半胱氨酸

GLOBAL STRATEGY FOR THE DIAGNOSIS, MANAGEMENT,AND PREVENTION OF CHRONIC OBSTRUCTIVE PULMONARY DISEASE

GLOBAL STRATEGY FOR THE DIAGNOSIS, MANAGEMENT,AND PREVENTION OF CHRONIC OBSTRUCTIVE PULMONARY DISEASE
呼吸困难和急性加重患者的吸入治疗选择

主要治疗方法
·雾化治疗:患者通过吸嘴或面罩将细雾状药物吸入肺部的一种治疗方法。
·气雾剂给药:指含药溶液、乳状液或混悬液与适宜抛射剂共同装封于具有特殊阀门系统的耐压容器中,使用时借助抛射剂的压力将内容物呈雾状物喷出。
·干粉吸入:指微粉化药物或与载体以胶囊、泡囊或多剂量贮库形式,采用特制的干粉吸入装置,由患者主动吸入雾化药物至肺部的制剂。
吸入装置
·压力定量吸入器(pMDI):气雾剂
·干粉吸入器(DPI):粉吸入剂/吸入粉雾剂
·软雾吸入剂(SMI):喷雾剂
·小容量雾化剂(SVN):溶液/雾化液/混悬液
如何选择吸入装置
应当根据患者吸气流速和患者手口协调性选择装置

慢性阻塞性肺疾病急性加重诊治专家组. 慢性阻塞性肺疾病急性加重诊治中国专家共识(2023 年修订版(. 国际呼吸杂志,2023,43(02(:132-149.
对于通过有创机械通气进行雾化的建议
·在机械通气期间,建议使用振动筛孔雾化器(VMN)或带储雾罐的加压定量吸入器(pMDI)进行雾化,设备之间没有首选推荐。
·在机械通气期间使用振动筛孔雾化器或喷射雾化器时,建议将雾化器放置在吸气支中,远离 Y 型接头并朝向呼吸机。
·在有创通气期间使用 pMDI 时,建议与体积 >150 mL的储雾罐一起使用并放置在 Y 型接头之前的吸气支
·不建议在常规雾化治疗中关闭加湿器。

Li, J, Liu, K, Lyu, S, et al. Aerosol therapy in adult critically ill patients: a consensus statement regarding aerosol administration strategies during various modes of respiratory support. Ann Intensive Care. 2023; 13 Ann Intensive Care. doi: 10.1186/s13613-023-01147-4
对于通过无创机械通气进行雾化的建议
·不建议中断或停止无创通气以通过面罩或雾化喷嘴进行雾化。
·在无创通气期间,建议在呼气阀和面罩之间放置带有储雾罐的 pMDI,并在吸气开始时启动。
·在使用单回路的无创通气期间,建议将连续雾化器放置在呼气阀和面罩之间。如果可用, VMN 优于 JN。使用无排气孔面罩优于有排气孔面罩。
·在通过无创通气进行雾化期间,不建议关闭加湿器。

Li, J, Liu, K, Lyu, S, et al. Aerosol therapy in adult critically ill patients: a consensus statement regarding aerosol administration strategies during various modes of respiratory support. Ann Intensive Care. 2023; 13 Ann Intensive Care. doi: 10.1186/s13613-023-01147-4
对于通过经鼻高流量氧疗进行雾化的建议
·不建议为了使用带有面罩或雾化喷嘴的雾化器而停止高流量鼻导管治疗。应避免放置带有面罩或雾化喷嘴的雾化器,同时进行高流量鼻导管治疗。
·在通过高流量鼻导管进行雾化期间,VMN 优于 JN。雾化器建议放置在加湿器的入口处。
·在通过高流量鼻导管进行雾化期间,不建议关闭加湿器。

Li, J, Liu, K, Lyu, S, et al. Aerosol therapy in adult critically ill patients: a consensus statement regarding aerosol administration strategies during various modes of respiratory support. Ann Intensive Care. 2023; 13 Ann Intensive Care. doi: 10.1186/s13613-023-01147-4
该患者的吸入治疗过程

拔管后气道高反应
该患者在拔管后,出现明显气道高反应
·气道高反应的原因:气道黏膜受感觉(传入)神经的丰富支配,这些神经受刺激后会启动一系列防御性呼吸反射,包括咳嗽、支气管收缩、血管舒张和粘液分泌。气道黏膜反复受到刺激会导致各种介质释放,这些介质会使传入神经敏感,从而增强气道反射。这会导致气道对原本无害的环境刺激(包括运动、冷空气和雾)产生过度的支气管收缩——这是支气管哮喘患者的主要特征。
解决方法:患者拔管后出现明显的气道反应,考虑到患者气管对刺激非常敏感,担心冷的气溶胶会刺激支气管引起反常收缩,因此在患者使用NPPV/HF序贯时,给予其三联的支扩剂(布地格福吸入气雾剂)而不是化痰剂。
讨论三、AECOPD拔管后序贯
AECOP高碳酸血症的原因
·吸气肌能力和呼吸系统负荷之间出现失衡
·能力下降:膈肌低水平、肌纤维改变
·负荷增加:气道阻塞、PEEPi内源性PEEP的产生
NPPV的获益机制及其限制
·获益机制:减轻呼吸肌疲劳、扩张小气道以减轻气流阻塞和PEEPi等其它的作用(肾素-血管紧张素系统的激活减少,导致气道和肺水肿减轻、增加呼吸驱动、改善CO,诱导的免疫抑制,提高宿主防御能力)。
·限制:依从性与生存率显著相关;并发症多,耐受差、
HF收益机制
·呼气末正压效应:流量每增加10L/min,咽腔PEEP增加0.5~1cmH20,闭口呼吸更显著。起到类似缩唇呼吸的作用。
·解剖死腔和CO2冲刷:具有流量依赖性
·维持稳定FiO2:HF的稳定FiO2需要一定流量做支撑,研究发现当HFNC输送的气体流量高于患者的自主吸气流量,实际FiO2与预期FiO2接近。
·维持黏液纤毛系统清除功能:提供相对精确的恒温和恒湿的高流量氧疗,降低医用干冷气体对上下呼吸道黏液纤毛系统功能和黏膜的影响

方强,马朋林,葛慧青,等.重症患者气道廓清技术专家共识[J].中华重症医学电子杂志, 2020(003):006.
AECOPD拔管后序贯—NPPV与HF的选择
有创-无创序贯通气定义为在常规撤机标准之前进行早期拔管,然后进行NPPV支持。
与传统撤机策略相比,早期拔管,然后在PIC窗时进行NPPV显著降低了死亡率和VAP发生率;还减少了有创通气时间和机械通气总时间,缩短了住ICU时间及住院时间。

International Joural of Chronic Obstructive Pulmonary Disease. 2017;12:1255-1267.
对有存在≥4个再插管高风险因素的患者预防性NIV可获益更多。HF不能作为超重患者的最佳预防治疗方法。

Journal of Intensive Care (2022) 10:4
HF在预防再插管和拔管后呼吸衰竭方面并不劣于NPPV。(排除标准:SBT期间发生高碳酸血症)

纳入SBT期间发生高碳酸血症的患者(PaCO2>45mmhg)
在拔管失败风险极高的成年危重患者中,NPPV在预防再次插管方面优于HF。

高强度NPPV支持可以降低AECOPD患者再插管率(高强度NPPV:滴定IPAP至目标潮气量10-15ml/kg,IPAP一般为20-30cmH20,不超过30cmH20)。
实验设计问题:低水平组可以交叉进入高水平支持组导致结果会有一定的偏差。

小结
· NPPV在于支持能力较强,HF在于其舒适度较高
· 对于伴有呼吸性酸中毒的AECOPD患者,NPPV仍然是金标准治疗,并有强有力的证据支持。在有创-无创序贯、特别是合并再插管风险因素时应首选以潮气量为目标、以IPAP为限制的高强度NPPV支持。
· 对于拔管失败风险极高的AECOPD患者,特别是合并肥胖等高危因素时,应谨慎使用HF
· 无创通气的模式各有千秋,眼见为实,有条件时可使用EIT直视下根据患者具体情况进行随时调整。
· 患者后期长期家庭氧疗起点可提前至ICU进行,对于不耐受或拒绝NPPV的稳定期COPD患者,HFNC可能是NPPV的替代方案。


