.J Invest Dermatol:NF-κB1通过诱导Vγ4+Vδ4+γδT17细胞参与咪喹莫特诱导的银屑病样皮肤炎症
时间:2021-12-24 11:02:25 热度:37.1℃ 作者:网络

银屑病是一种常见的慢性、复发性和炎症性皮肤病,由免疫系统、自身抗原、银屑病相关易感部位和环境因素之间复杂的相互作用引起。多项研究探讨了银屑病的发病机制,并揭示了IL-23-IL-17轴的重要性。针对IL-23、IL-17A和IL-17受体的中和抗体成功治疗银屑病证实了IL-23-IL-17轴在人类银屑病中的重要性。
皮肤中的几种细胞类型,包括辅助性T细胞(Th)17细胞、Tc17细胞、第3组固有淋巴样细胞和γδT17细胞,能产生大量的Th17细胞相关细胞因子(IL-17A、IL-17F、IL-22),促进真皮树突状细胞和朗格汉斯细胞产生的IL-23。
Th17细胞相关细胞因子诱导角质形成细胞(KC)增殖,使角质形成细胞产生和释放一些趋化因子,诱导中性粒细胞和巨噬细胞以及众多炎症介质的募集,导致银屑病皮损的发生。
使用Toll样受体7的激活剂咪喹莫特(imiquimod,ImQ)诱导的银屑病小鼠模型的研究表明,IL-17的主要来源不是之前预期中的Th17细胞,而是T17细胞,这是一种独特的产生IL-17的γδT细胞群。然而,目前还不清楚在银屑病中调节γδT17细胞发育的关键分子是什么。
最近的GWAS已将NF-kB1确定为银屑病的一种新的疾病易感基因。NF-κB家族的转录因子在多个关键生物学过程中调节数百个基因,如细胞生存、增殖、先天和获得性免疫反应以及炎症。NF-κB1由p105和p50组成,后者是由IκB激酶复合物在各种刺激下诱导p105的蛋白水解产生的。关于p50在NF-κB信号转导中的作用,p50与RelA形成异源二聚体,并参与典型的NF-kB通路。
同时,p50同源二聚体抑制MAPK通路,并通过与组蛋白脱乙酰化酶结合来抑制基因表达。因此,p50在NF-κB信号转导中既是激活因子又是抑制因子。关于p105在NF-κB信号中的作用,已经证明p105在缺乏p105但表达p50的小鼠的p50功能的控制中是不可或缺的。
这些发现表明,NF-κb1通过几种不同的机制对NF-κB信号进行正向和负向调节。越来越多的证据表明,不同细胞类型的NF-κB信号可能参与了银屑病的发病机制。例如,树突状细胞中的NF-κB信号在银屑病模型中IL-23的产生中起作用。此外,NF-κB信号,包括CD4 T细胞中的c-Rel和RelA,通过诱导RORγt表达导致Th17细胞分化。此外,KCs中NF-κB的同时激活足以诱导棘皮病和角化过度,类似于在人类银屑病中看到的,这与规范的NF-κB信号在TNF-α受体和IL-17受体修复信号中的关键作用一致(Dainichi等人,2019年)。
然而,目前尚不清楚NF-κB1在ImQ诱导的银屑病样皮肤炎症中的作用。在这项研究中,我们评估了NF-κB1在ImQ诱导的银屑病样皮炎中的作用以及Vγ4+Vδ4+γδT17细胞的发展,Vγ4+Vδ4+γδT17细胞是ImQ诱导的皮肤炎症中IL-17的主要细胞来源。尽管越来越多的证据表明NF-kB信号在银屑病发病机制中的重要性,但目前尚不清楚NF-κB1在银屑病发病机制中的作用。
在这项研究中,我们检测了局部应用咪喹莫特NF-Kb1缺陷(Nf-κb1-/-)小鼠和产子野生型(WT)小鼠引起的银屑病样皮肤病。
与WT小鼠相比,Nf-κb1-/-小鼠的皮肤炎症反应减轻。咪喹莫特治疗组小鼠皮肤和引流淋巴结中引起皮肤炎症的Vγ4+Vδ4+γδT17细胞数量显著减少,WT小鼠Vγ4+Vδ4+γδT17细胞中NF-κB1优先磷酸化。与WT小鼠相比,体外培养的Vγ4+Vδ4+γδT17细胞的增殖能力明显下降,而常规CD4+T细胞的增殖能力与WT小鼠相比无显著差异。RNA测序分析表明,Nf-κb1-/-缺失后,E2因子靶基因在Vγ4+Vδ4+γδT17细胞中的表达降低。与WT小鼠相比,Nf-κb1-/-组小鼠Vγ4+Vδ4+γδT17细胞的细胞周期进程明显减慢。
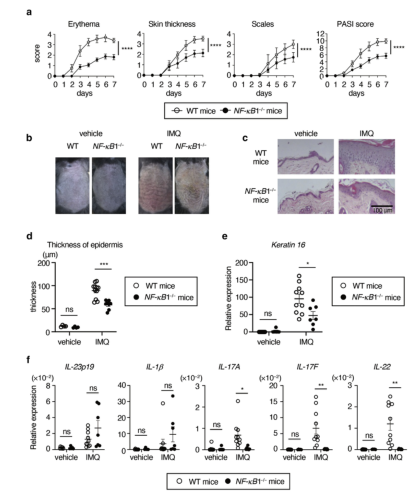
图1.ImQ引起的皮肤炎症在NF-kb1e/EMICE中被减轻。小鼠按照补充材料和方法中的描述用ImQ或赋形剂治疗。(A)对Nf-kb1e/emice(n?8)和WT小鼠(n?10)的红斑、皮肤厚度、鳞片和PASI评分进行每日评分。均数?SD,*P<0.0001。(B)ImQ或赋形剂处理后第6天的表型表现。(C)第4天H&E染色皮肤切片的典型显微照片。(D)第4天表皮厚度的显微镜定量。平均值?扫描电镜,来自三个独立实验的每组4E11小鼠;*P<0.001。(e,f)指示基因相对于HPRT的表达水平。平均?扫描电镜,每组5E10只小鼠,分别来自三个独立的实验;*P<0.05,**P<0.01。Imq,咪喹莫特;ns,不显著;wt,野生型。
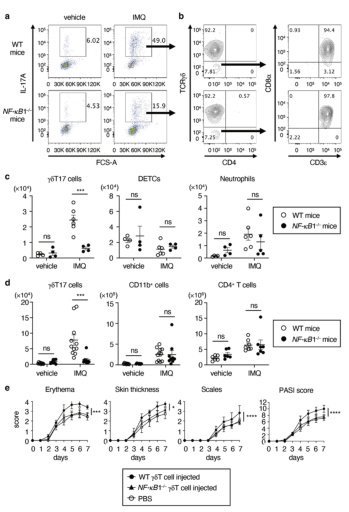
图2.在ImQ诱导的皮肤炎症(AEC)中,NF-Kb1-/-小鼠的gdT17细胞减少。由于初步实验发现ImQ给药后淋巴结和皮肤中产生IL-17的细胞高峰分别出现在第4天和第7天,因此在随后的实验中对第4天的淋巴结和第7天的皮肤进行了分析。(A)CD45塔CD11细胞和(B)CD45塔IL-17A塔细胞和CD45塔IL-17A塔CD4eTCRgdecell的点图。(C)皮肤中的细胞数目(n?4e6)和(D)在淋巴结中的细胞数目(n?6e11)。意思是?扫描电镜。(E)将培养的gdT17细胞注入Tcrde/Emice。评估PASI评分。平均值?sd(n/4 E7)。结果具有代表性,来自两三个独立的实验。*P<0.001,*P<0.0001。DETC,树突状表皮T细胞;FCS-A;FCS-Area;ImQ,咪喹莫德;K,1000;ns,不显著;WT,野生型。
这些结果表明,Nf-kb1通过促进Vγ4+Vδ4+γδT17细胞的增殖,在咪喹莫特诱导的银屑病样皮炎的发病机制中起重要作用。
文献来源:Suzuki K, Suzuki K, Yabe Y, NF-κB1 contributes to imiquimod-induced psoriasis-like skin inflammation by inducing Vγ4Vδ4γδT17 cells.J Invest Dermatol 2021 Nov 11;