拒绝误诊!区分清楚这几种鼻部疾病的鉴别诊断!
时间:2022-12-20 21:01:49 热度:37.1℃ 作者:网络
一、副鼻窦囊肿(粘膜下囊肿及粘液囊肿)
女性,46岁,查体发现。
 (一)MRI扫描:
(一)MRI扫描:
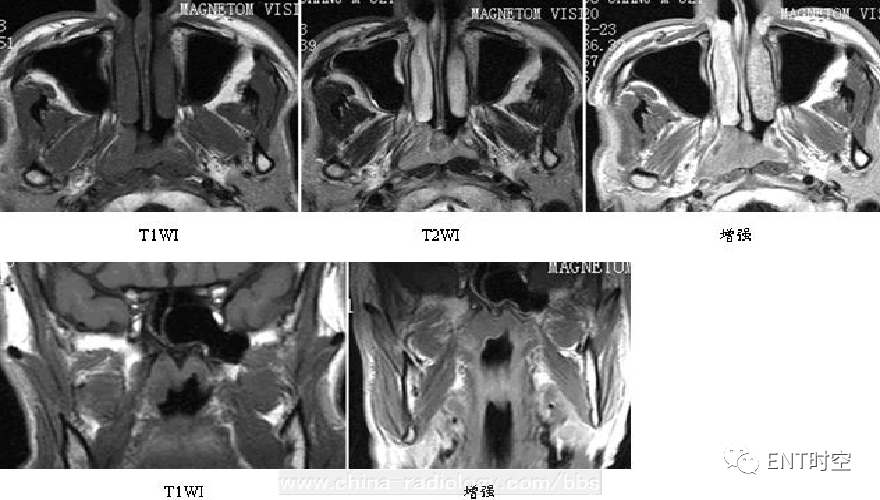
示右侧上颌窦顶部可见囊性信号影,病变边界清楚,形态规则,T1WI呈高信号,T2WI呈更高信号。
(二)诊断:
右侧上颌窦粘膜下囊肿。图像2为另外一例病人,诊断“粘液囊肿”。
(三)鉴别诊断:鼻窦粘液囊肿
(四)讨论:
副鼻窦囊肿临床常见,常见粘液囊肿和粘膜下囊肿。
粘液囊肿多源于鼻窦开口炎症或肿瘤阻塞,引起鼻窦腔无气,并有大量粘液储留,继而窦腔内压力增高。粘膜下囊肿一般是由于窦腔粘液腺分泌梗阻,继发囊肿形成,一般不影响全部窦腔,典型表现为圆形外突的囊肿外缘,以上颌窦内最常见。
(五)临床表现:
早期症状不明显,发展到一定程度才出现一系列相应症状,如头痛、鼻塞、鼻漏等。
(六)MRI诊断要点:
粘膜下囊肿呈球状,多位于窦壁底部,大者可占据大半个窦腔,但其余粘膜多无增厚改变,T1WI呈中等信号,T2WI呈高信号,粘蛋白含量高时。T1WI和T2WI均可显示高信号,其内容物十分粘稠时,均呈现为低信号。
粘液囊肿窦腔内完全充满分泌物,T1WI呈中等信号或低信号,T2WI呈明亮高信号。分泌物蛋白成分高或出现出血,T1WI和T2WI均可呈高信号。窦腔呈类圆形膨胀扩大,增强扫描粘液不强化,粘膜强化。
二、上颌窦癌
女性,65岁,左侧眼突,视物不清6月、加重伴红肿疼痛、左侧鼻塞1月余。
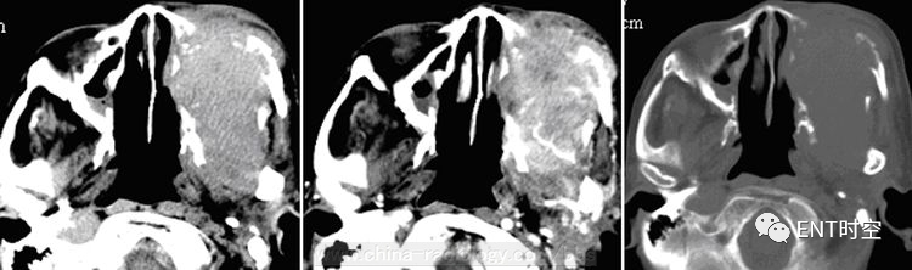 (一)影像所见:
(一)影像所见:
左侧上颌窦区可见异常软组织密度影,平扫呈稍高密度,增强扫描呈中度强化,病变突破骨质向后突入左侧翼腭窝,向前累及颜面部皮肤及皮下软组织,向内侵犯左侧鼻腔。骨窗示窦壁骨质可见碎骨性破坏。
(二)病理诊断:
(左上颌窦)高分化鳞状细胞癌浸润。
(三)鉴别诊断:
1.上颌窦内翻状乳头状瘤 2.上颌窦霉菌性感染
(四)讨论:
鼻窦癌的症状(鼻塞、鼻窦涨痛及鼻音重)无特异性,常与慢性鼻窦炎或鼻息肉相似,所以病变常在晚期被检出,而且在肿瘤的基础上发生的炎症和感染常掩盖病情,延误诊断,成人单侧鼻塞和鼻出血提示鼻窦癌的可能。
(五)上颌窦癌的临床表现与原发部位有关:
上颌窦前下内区肿瘤早期即出现牙痛、牙松动、脱落感、牙槽突、硬腭肿块;下外区肿瘤少见,早期无症状或上磨牙区放射性痛,易误诊为三叉神经痛;后上外区恶性肿瘤,早期无明显症状,压迫眶下神经后有患侧上颌区疼痛;后上内区恶性肿瘤,极易早期侵入患侧筛窦、鼻腔及眼眶等,出现鼻塞、血涕等临床表现。
(六)CT诊断要点:
1.上颌窦内软组织肿块,外形不规则,早期局限于窦腔内,增大后充满或突破窦壁。
2.肿瘤呈破坏性生长,并伴有骨破坏及骨硬化;
3.肿瘤常常侵犯邻近组织;
4.平扫略高密度,增强扫描可伴有均匀或不均匀的强化。
(七)与霉菌性感染的鉴别:
霉菌性感染其内可见斑片状钙化影,常常呈膨胀性生长,引起骨质的吸收、或窦腔的膨大,一般不引起骨质的破坏。
(八)与上颌窦内翻状乳头状瘤的鉴别:
上颌窦乳头状瘤多突入同侧鼻腔,肿瘤与窦壁相邻部分常有条状低密度影,肿瘤增强可引起轻度强化,上颌窦乳头状瘤引起骨质的破坏、坏死、出血及钙化与上颌窦癌有时很难鉴别。
三、鼻腔内翻状乳头状瘤
女性,25岁,反复鼻塞1年余。
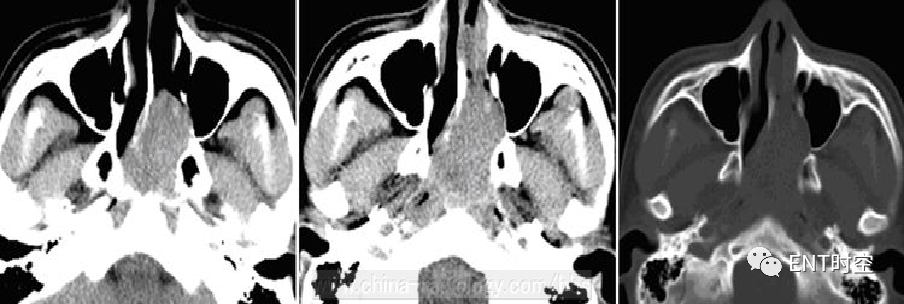 (一)CT所见:
(一)CT所见:
横断扫描示左侧上颌窦及左侧鼻腔内可见软组织密度影,病变占据整个左侧鼻腔及左侧上颌窦,平扫呈等密度,增强呈轻度强化,病变呈膨胀性生长,骨窗示骨质呈膨胀性破坏。
(二)病理诊断:
(左侧鼻腔)鳞状上皮内翻性乳头状瘤。
(三)鉴别诊断:1.鼻息肉 2.鼻腔癌
(四)讨论:
鼻腔鼻窦乳头状瘤可分为硬型和软型,硬型肿瘤较局限,多发生在鼻腔前部,主要为鳞状细胞,又称外生型;软型肿瘤较大,呈弥漫性生长,外形呈乳头状,主要为移型细胞和柱状细胞,又称内翻型。内翻型肿瘤具有向粘膜下浸润性生长、高复发率、容易恶变等特征。
本病多单侧发病,临床主要表现为进行性鼻塞、流脓涕或血涕,鼻腔前部或外侧壁息肉样肿块,表面不平,基底宽或有蒂。
(五)CT表现:
1.病变充满鼻窦及鼻腔;
2.病变为较高密度肿块;
3.伴有鼻甲骨及上颌窦内壁破坏,增强扫描有中等强度的强化。
(六)与鼻息肉的鉴别:
常为双侧发病,息肉为低密度,无骨质破坏,平扫呈低密度,增强扫描强化不明显。
(七)与鼻窦癌的鉴别:
乳头状瘤引起骨质破坏、病变出血、坏死及钙化与恶性肿瘤很难鉴别,常需病理活检鉴别。
四、鼻和副鼻窦息肉
男,23岁,双侧交替性鼻塞、流脓鼻涕伴头痛十年,加重1年。
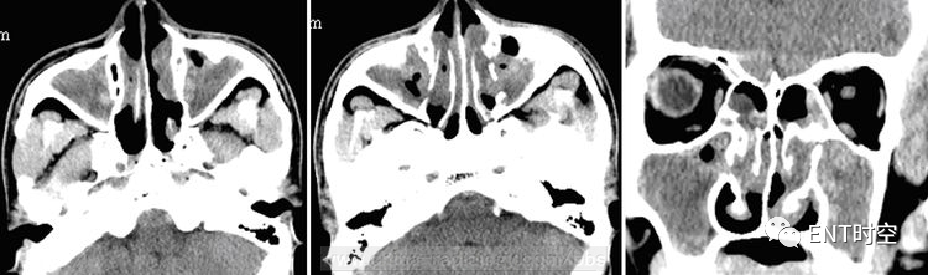 (一)影像所见:
(一)影像所见:
双侧鼻腔及双侧上颌窦内可见异常密度影,平扫呈低密度,内可见多发斑片状稍高密度影。病变边界清楚,形态不规则。
(二)病理诊断:(双侧中鼻道及副鼻窦)息肉
(三)鉴别诊断:1.纤维血管瘤。 2.上颌窦癌
(四)讨论:
息肉是鼻粘膜长期炎性水肿、增生的结果,好发于筛小房及中鼻道,高度水肿的鼻粘膜由中鼻道、窦口向鼻腔膨出形成息肉。鼻腔息肉发生的原因为慢性感染和变态反应。
(五)临床表现:
与息肉大小、部位有关,鼻息肉位于鼻腔而引起鼻塞;巨大鼻息肉完全堵塞鼻腔可导致完全不通气,这可能是头昏、头痛的原因;后鼻孔息肉或巨大鼻息肉阻塞后鼻孔甚至突入鼻咽部阻塞咽鼓管而致耳鸣和听力减退;局限于窦腔内的息肉则临床症状轻微。
(六)讨论:
CT薄层扫描:能够清晰显示解剖结构,判定病变大小,范围,从而为手术提供可靠的依据,对疑有后鼻孔息肉者,CT应寻找根蒂。CT表现为软组织密度影,病变范围较大时,可呈膨胀性生长,并伴有周围骨质的吸收。
(七)与上颌窦癌的鉴别:
上颌窦内软组织肿块,病程短,发展快,CT表现为上颌窦内软组织肿块、骨质破坏呈侵蚀性、窦腔扩大不明显。
(八)与纤维瘤血管鉴别:
血管纤维瘤常位于后鼻孔区,发生鼻腔内及鼻窦少见,增强扫描鼻息肉无明显强化或仅有轻度强化,而纤维血管瘤则呈明显均一的强化。
五、鼻淋巴瘤
女性患者,鼻塞1年余,左侧进行性鼻、面部肿胀2月,反复发热10日。
CT:动脉期/静脉期/延迟
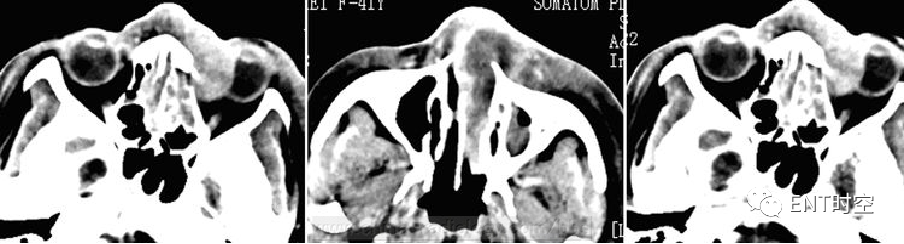 (一)影像所见:
(一)影像所见:
CT横断扫描示左侧鼻腔内可见软组织密度影,增强扫描呈中度强化,病变累及双侧鼻翼、左侧鼻腔及左侧眼眶。双侧鼻翼可见明显肿胀,左侧眼球可见明显受压变扁。骨质明显破坏不明显。
(二)病理诊断:
(右侧鼻腔)淋巴结外NK/T细胞性淋巴瘤,鼻型。
(三)鉴别诊断:
1.鼻腔内翻状乳头状瘤;2.鼻腔癌;3.鼻息肉
(四)讨论:
鼻腔鼻窦淋巴瘤在亚洲发病率高,占全部淋巴瘤的2.6%~6.7%,约占结外淋巴瘤的44%,鼻腔鼻窦淋巴瘤大多数为非霍奇金淋巴瘤,根据免疫组织化学分为B、T和T/NK细胞3种类型。B型淋巴瘤最少见,T/NK型最常见,多发生于鼻腔。T细胞型淋巴瘤也常发生于鼻腔,单独发生在鼻窦罕见,预后较T/NK细胞型好。
(五)临床表现:
包括鼻塞、面颊或鼻区肿胀,还可有流涕、涕血、发热、复视、视物模糊、头痛、眼球突出、颅神经麻痹等。鼻内镜检查显示鼻黏膜坏死、溃疡出血、表面常有恶臭的干痂或脓痂。晚期T/NK细胞型患者常发生鼻骨、鼻甲、鼻中隔或硬腭广泛骨质破坏。甚至面部严重变形。
(六)CT诊断要点:
1.病变多发生鼻腔前部;
2.病灶密度不均匀,内常有坏死低密度组织;
3.骨质常未见明显的破坏;
4.病变范围较大时常累及双侧鼻翼及肿瘤周围软组织;
5.增强扫描呈较均匀中度强化。
(七)与鼻息肉的鉴别:
常发生在中鼻道、下鼻甲后端,病灶密度常不均匀,增强扫描周边黏膜呈波浪状或锯齿状强化,而内容物不强化。
(八)与鼻腔癌的鉴别:
典型表现为不规则软组织肿块伴明显骨质破坏,密度不均匀,颈部淋巴结转移少见。
(九)与内翻状乳头状瘤的鉴别:
起源于中鼻甲附近的鼻腔外侧壁,易向上颌窦和筛窦蔓延,可侵犯临近的骨质,向鼻腔前部及鼻前庭生长少见,一般不浸润鼻翼及邻近的皮肤。
六、鼻咽癌
男性,53岁,发现右颈部肿物半年。
 (一)影像所见:
(一)影像所见:
MRI扫描示右侧咽顶壁、侧壁及咽后壁可见软组织影,病灶突入至咽腔、咽腔可见局限性狭窄,病灶T1WI呈等信号、T2WI呈稍高信号,增强扫描呈中度强化,右侧咽隐窝消失,并累及左侧咽隐窝。
(二)诊断:
(鼻咽部)低分化鳞状细胞癌。(病理确诊)
(三)鉴别诊断:1、淋巴瘤。 2、纤维血管瘤。
(四)讨论:
鼻咽癌为起源于鼻咽黏膜、具有粘膜下侵犯特点的恶性肿瘤。肿瘤侵犯粘膜下层可由咽周浅层组织向咽旁深层组织侵犯,引起局部肿胀、肿物形成,肿块尚可向含气鼻咽腔突出,造成正常解剖变形,因而鼻咽腔狭窄、移位,甚至消失。病理上以鳞癌多见。
鼻咽旁软组织肿胀、增厚是癌肿侵犯的主要征象,侵犯方式为粘膜下浸润,同时可向外蔓延至咽旁间隙。肿瘤很大时可直接向上侵犯颅底,引起骨质破坏,向下可侵及口咽部。
临床主要表现为头痛、鼻塞、涕血、耳鸣、听力下降、声嘶、突眼等耳鼻咽喉症状,其次是颈部包块,颅神经损害及远处转移症状体征。部分患者还会出现张口困难,海绵窦综合症(复视、动眼及外展神经麻痹)、颈静脉窝综合症等。
(五)CT及MRI主要表现:
1.一侧或双侧咽隐窝变浅或消失,鼻咽腔不对称。
2.咽侧壁增厚、软组织肿块形成。增强扫描不均匀性强化。3.咽旁脂肪间隙移位。
4.广泛浸润周围组织结构,如侵犯两侧翼内、外肌和翼腭窝、颞下窝;向前侵犯鼻腔;向上可侵犯蝶、筛窦。
5.破坏颅底骨质,侵入颅内。
6.咽旁、颈部淋巴结转移。
7.常合并同侧分泌性中耳炎及鼻窦炎症。
(六)与淋巴瘤的鉴别:
鼻咽淋巴瘤为结外淋巴瘤的好发部位,多属于非霍奇金淋巴瘤,可以类似增殖体肥大,或沿组织间隙弥漫浸润,颅底骨质很少侵犯。T1WI呈中等信号,T2WI为略高信号,有轻中度强化;肿瘤侵犯颅底时可引起局部脑膜增强,也可累及双侧眼眶、鼻窦及海绵窦。一般应活检明确诊断。
(七)与纤维血管瘤的鉴别:
鼻咽部软组织肿块,体积较大。肿块压迫上颌窦后壁弯曲变形,前移,肿块呈膨胀性生长,有向自然孔道与裂隙扩展的趋向,肿瘤可压迫侵蚀周围骨质使之变薄及骨质破坏;增强扫描肿块明显强化等特点。
七、鼻腔嗅神经母细胞瘤
男性,15岁,左眼凸出、溢泪,伴同侧鼻塞鼻出血月余。
 (一)影像所见:
(一)影像所见:
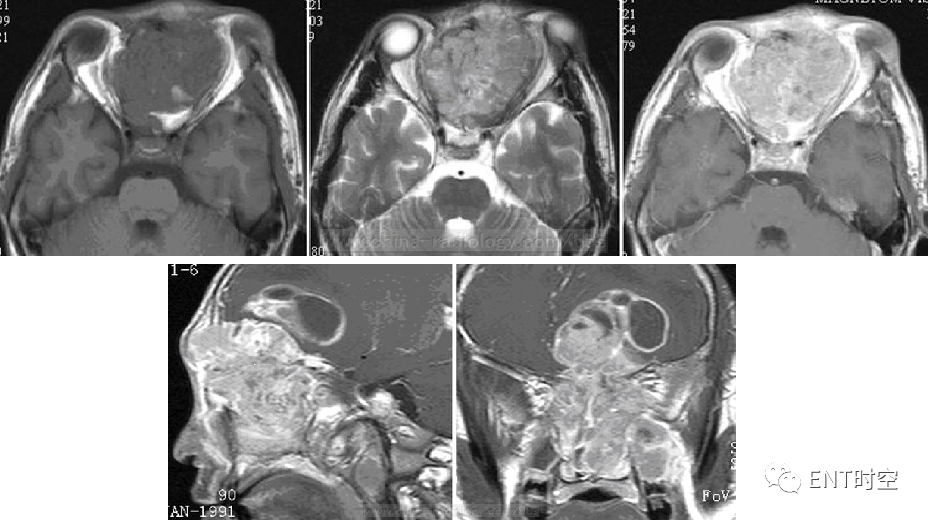
双侧鼻腔及筛窦可见软组织信号影,T1WI呈等信号,T2WI呈稍高信号,肿块突破颅底骨质而累及脑实质,瘤周脑组织水肿、并伴有囊性变。增强扫描肿瘤实质部分明显强化,瘤周囊性部分呈环状强化,水肿部分不强化。双侧眼眶内直肌可见明显受压。
(二)病理诊断:
(左侧)鼻腔嗅神经母细胞瘤并大片出血坏死 。
(三)鉴别诊断:
1.筛窦癌 2.鼻腔内翻性乳头状瘤 3.鼻咽纤维血管瘤
(四)讨论:
嗅神经母细胞瘤是起源于嗅神经上皮、连接鼻腔顶部及筛板的一种恶性肿瘤,该肿瘤占鼻腔内肿瘤的1~5%。任何年龄均可发病,该病有2个发病高峰,分别是11~20岁和51~60岁。
嗅神经母细胞瘤累及的部位不同,其临床症状亦不一致,大多数患者起病初时均表现为无痛性鼻腔堵塞甚至鼻衄。患者多以鼻炎或鼻窦炎而就诊,病变较大时,随着累及的部位不同而表现为不同的症状,病变累及筛板往往会伴有嗅觉的丧失;眼球受累往往会伴有眼眶区疼痛,眼球前突及过度流泪;病变堵塞咽鼓管往往会伴有耳痛及中耳炎;额部额窦受累则出现额前区疼痛;大多数患者就诊时往往是病变进入进展期,肿块一般很大,并且累及周围组织。
肿瘤的分期至今为止一直延用Kadish分期。Ⅰ期:肿瘤局限在鼻腔内未累及鼻旁窦;Ⅱ期:肿瘤突出鼻腔并累及周围的鼻旁窦;Ⅲ期:肿瘤侵犯鼻腔及鼻旁窦以外的部位。
(五)MRI主要特点:
1、肿瘤多位于鼻腔的中后部。
2、肿瘤T1WI 呈稍低信号或等低混合信号,T2WI 呈稍高信号,肿瘤多呈实性,部分肿瘤内可见囊变,囊内信号与脑脊液信号相似,T1WI 为低信号,T2WI 为高信号,较大肿瘤瘤内可见出血。
3、 肿瘤内血供多较丰富,注射Gd-DTPA 后实性病灶呈非均匀中度甚至明显强化。
4、由于嗅神经母细胞瘤系恶性肿瘤,肿瘤周围骨质往往呈破骨性改变,如上颌骨、额骨、蝶骨及眶内侧纸板而累及眼眶。
(六)与筛窦癌的鉴别:
前者发生鼻腔的顶部,常至晚期才侵犯眼眶,病人常以鼻塞、鼻出血及嗅觉减退来就诊;后者早期侵犯眼眶,病人常以突眼、视力下降来就诊,常无嗅觉减退。
(七)与内翻状乳头状瘤的鉴别:
后者多发生在中鼻道,常有钙化,侵袭性较低,且最先侵犯上颌窦,眼眶侵犯少见,强化轻至中等。
(八)与鼻咽纤维血管瘤的鉴别:
多发生在后鼻孔后区及鼻咽部,边界清楚,MRI增强显著,肿瘤有沿颅底孔缝生长的特点,骨质呈压迫性吸收破坏,侵袭性不如嗅神经母细胞瘤明显。
八、鼻咽纤维血管瘤
男性,9岁,左鼻反复出血、伴进行性鼻塞4月余。
 (一)影像所见:
(一)影像所见:
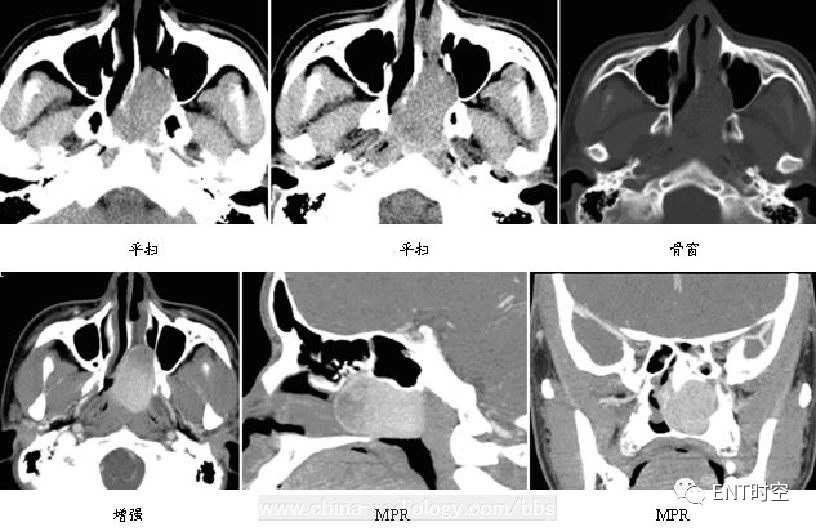
病变位于右侧鼻腔后方及鼻咽部、病变呈膨胀性生长,平扫呈等密度、增强扫描呈明显强化,骨窗示肿瘤周围部分骨质呈膨胀性变薄。
(二)病理诊断:(鼻咽部)纤维血管瘤。
(三)鉴别诊断:
1.鼻腔内翻状乳头状瘤。2.鼻咽癌。
(四)讨论:
鼻咽纤维血管瘤多数发生于10~25岁,平均为20岁的青年男性。该肿瘤属于良性肿瘤,瘤体常起源于枕骨底部、蝶骨体及翼突内侧的骨膜。本病初起时为很小的肿块、颜色鲜红,表面光滑,局限在鼻咽部者,症状多不明显,可有轻度鼻塞、鼻出血现象,易于漏诊。随着肿瘤的增大,常有反复出血,量多少不一,表现为鼻出血或口中吐血,由于大量或长期出血,病人多伴有继发性贫血。
(五)CT诊断要点:
1.鼻咽部软组织肿块,常发生在后鼻孔区,体积较大;
2.肿块压迫上颌窦后壁致变形,前移;
3.肿块呈膨胀性生长,有向着自然孔道与裂隙扩展的趋向,肿瘤可压迫侵蚀周围骨质使之变薄及骨质破坏;增强扫描肿块明显强化。
(六)与鼻咽癌的鉴别:
好发于40~50岁,好发部位为咽隐窝,早期即向深层浸润生长,颈淋巴结转移率高,强化不如鼻咽纤维血管瘤明显。
(七)与鼻息肉的鉴别:
纤维血管瘤纤维成分较多或伴有坏死时CT表现为低密度,易与鼻息肉混淆。但鼻咽纤维血管瘤在低密度的病灶外仍可见一圈增强极明显的高密度影,而且临床上均有明显的出血史,可与鼻息肉鉴别。
九、鼻腔鳞癌
女性,55岁,右侧反复鼻出血2年、加重伴鼻塞1月。
 (一)影像所见:
(一)影像所见:
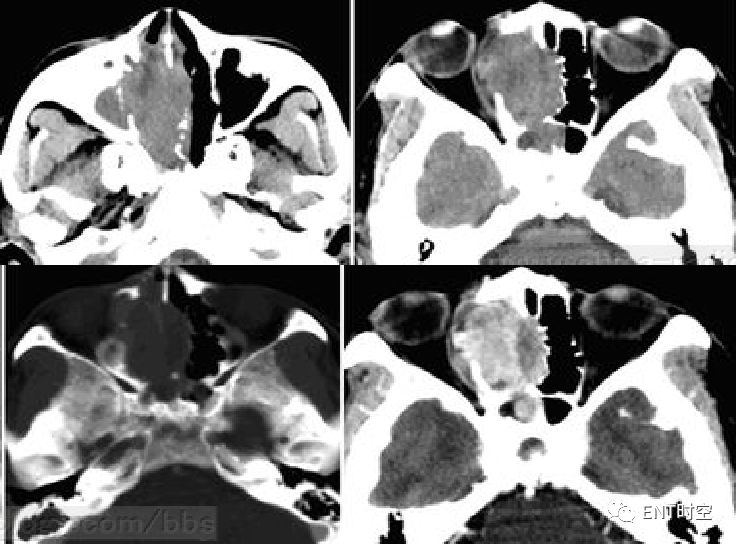
CT扫描示右侧鼻腔软组织密度影,病灶大部呈等密度、内可见片状稍低密度影,增强扫描病变呈明显强化。病变边界清楚,形态不规则,病变周围骨质可见明显破坏,累及同侧眶内侧壁、鼻中隔及蝶窦前壁,右侧眶内内直肌可见明显受压。
(二)病理诊断:(鼻腔)低分化鳞状细胞癌。
(三)鉴别诊断:
1.鼻腔内翻状乳头状瘤。 2.鼻腔内淋巴瘤。
(四)讨论:
鼻腔恶性肿瘤是头颈部少见的肿瘤,大部分为上皮起源的鼻腔癌,由多到少依次为腺癌、淋巴瘤、肉瘤、恶性黑色素瘤。
鼻腔鳞状细胞癌预后差,大多数患者属晚期,并且伴有眼眶和颅内浸润,症状与体征常与炎症、感染相混淆,误诊为慢性鼻窦炎者并不少见。对一侧鼻腔不通气、鼻出血的成年患者需行耳、鼻、喉全面检查和影像检查。
CT或MRI能够提供肿瘤的部位和范围,以帮助临床决定治疗的方法和术式的选择。CT虽然对显示骨质的侵蚀范围比较好,但MRI对显示软组织的受侵情况明显优越于CT,能够区分肿瘤和阻塞后改变。眶内和颅内侵犯需增强扫描。
本病影像缺乏特异性,常表现为侵袭性和破坏性肿块,T1WI呈低至等信号,T2WI呈高信号。CT平扫呈等密度,内可见片状低密度影,增强扫描后明显强化。
(五)与鼻腔内翻状乳头状瘤的鉴别:
起源于中鼻甲附近的鼻腔外侧壁,易向上颌窦和筛窦蔓延,可侵犯邻近的骨质,但骨质破坏程度不如鼻腔癌明显。
(六)与鼻腔淋巴瘤的鉴别:
病变一般发生在鼻腔前部,骨质破坏不明显,病变范围较大时易累及鼻翼及周围皮肤组织,常有坏死。增强扫描呈轻中度强化。放射治疗有效。

