脊髓有哪些关键神经?有哪些病?有哪些手术风险?
时间:2023-09-20 20:09:05 热度:37.1℃ 作者:网络
脊髓髓内肿瘤主要包括室管膜瘤、星形细胞瘤、海绵状血管瘤等,大多是低级别脑瘤,通常全切可以达到治愈性效果。但也有一些恶性肿瘤,需要手术+放化疗等综合治疗方案。

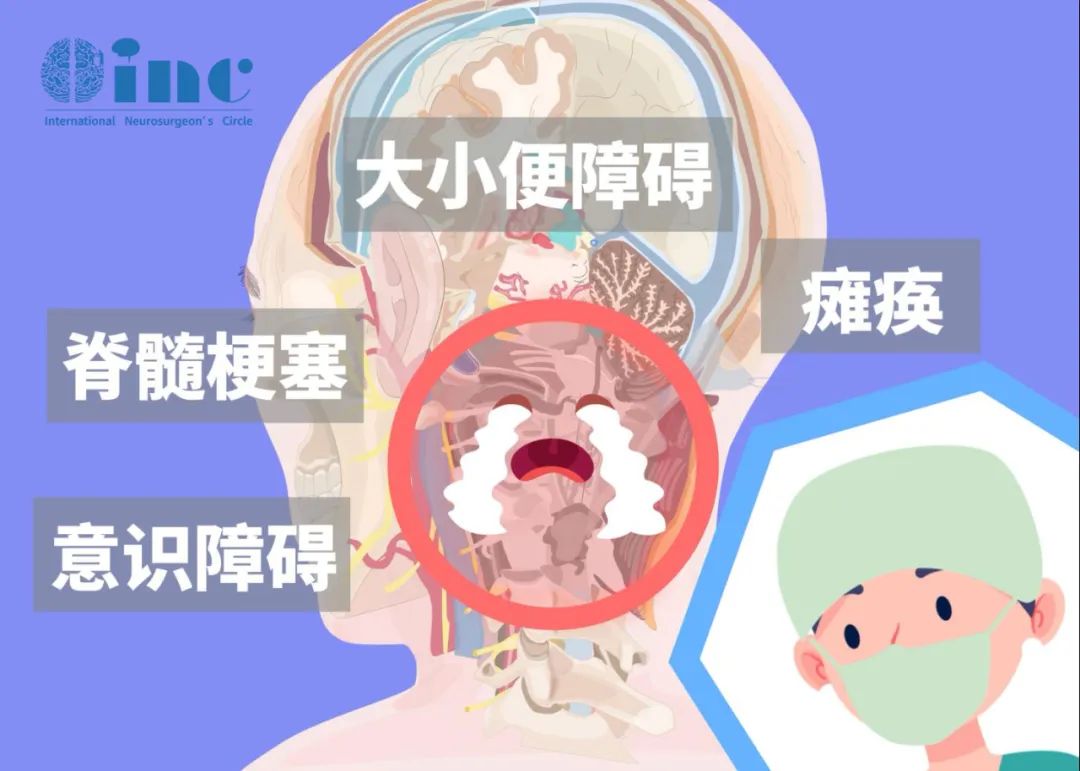
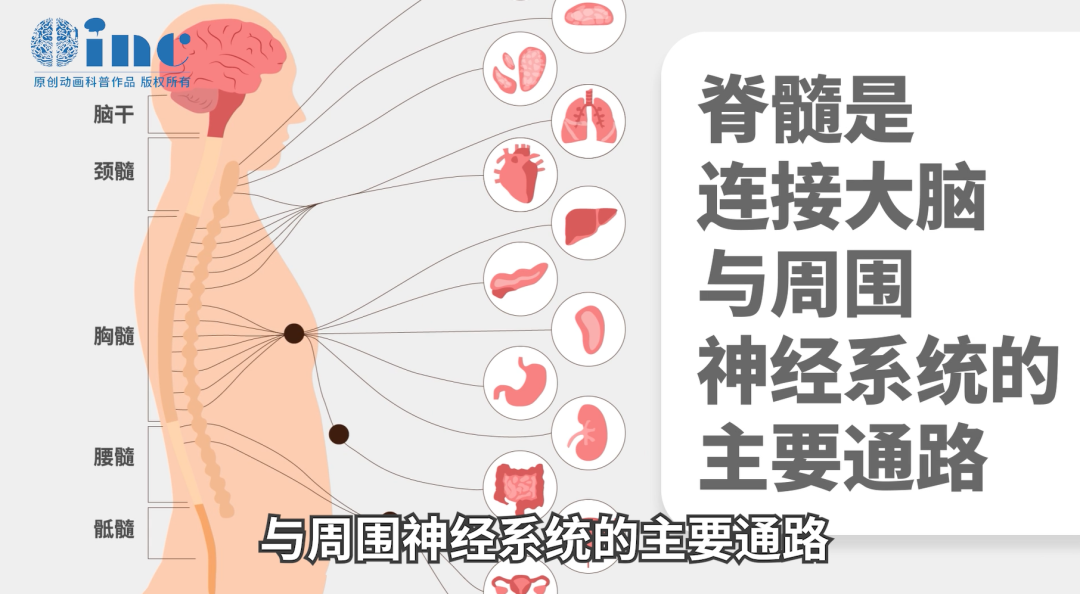
由于脊髓是连接大脑与周围神经系统的主要通路,密布31个脊髓神经节和来自脑干的四条运动神经束,术中稍有不当牵拉或双极电凝止血过度,就会引起脊髓梗塞,造成瘫痪、意识障碍、大小便障碍等严重并发症。如果肿瘤与脊髓黏连紧密,无法安全全切,就会导致残留肿瘤极易复发。
一、什么是脊髓?
脊髓,系中枢神经的一部分,约重 30g,仅为脑重的2%。脊髓位于脊柱的椎管内,占据椎管的上2/3,上端在平枕骨大孔处与延髓相连,下端在成人平第 1 腰椎的下缘(新生儿平第 3 腰椎),全长约 42~45cm(男性约 45cm,女性约 42cm)。
脊髓系中枢神经的一部分。脊髓两旁发出许多成对的神经(称为脊神经)分布到全身皮肤、肌肉和内脏器官。脊髓是周围神经与脑之间的通路。也是许多简单反射活动的低级中枢。脊柱外伤时,常全并脊髓损伤。严重折脊髓损伤可引起下肢瘫痪、大小便失禁等。
二、什么是脊髓肿瘤?
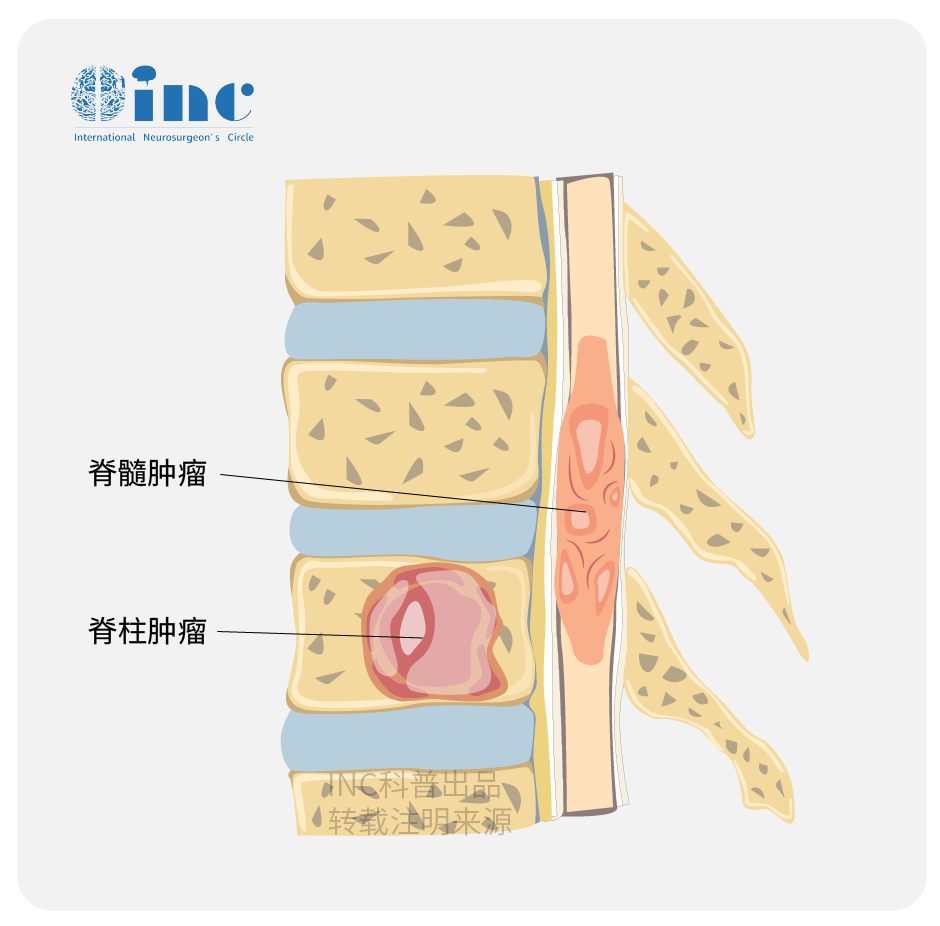
脊髓肿瘤(tumor of spinal cord)亦称椎管内肿瘤,是指生长于脊髓及与脊髓相近的组织,包括神经根、硬脊膜、血管、脊髓及脂肪组织等的原发、继发肿瘤。可分为脊髓内及脊髓外肿瘤。原发脊髓肿瘤每年新发病例2.5/10万,大约是脑肿瘤发病率的1/10。在组织发生学上,可分为起源于脊髓外胚层的室管膜和胶质,如神经胶质瘤、神经鞘瘤等,发生于脊髓中胚间叶质,如脊膜瘤等。还有椎管周围组织直接侵入椎管内。临床上常见的肿瘤有神经鞘瘤、脊膜瘤、神经胶质瘤、先天性肿瘤(表皮样囊肿、皮样囊肿、畸胎瘤)、海绵状血管瘤、血管网织细胞瘤、转移瘤、肉芽肿等。多见于20-40岁多见,男性多于女性,但是脊膜瘤多发于女性。
临床表现
1.刺激期(神经根痛期)在疾病早期可出现神经根性刺激症状,表现为电灼、针刺、刀割或牵拉样疼痛,咳嗽、喷嚏和腹压增大时刻诱发或加重疼痛,夜间痛及平卧痛是脊髓肿瘤特殊的症状。
2.脊髓部分受压期表现为受压平面以下同侧肢体运动障碍、对侧肢体感觉障碍。脊髓内肿瘤感觉平面是从上向下发展,髓外肿瘤则由下向上发展。
3.脊髓完全受压期表现为受压平面以下运动、感觉、括约肌功能完全丧失,并且不可恢复。
4.查体全身检查,注意心肺功能,胸式呼吸是否存在;躯体感觉障碍平面;有无肌肉萎缩及褥疮等。
二、脊髓的外形
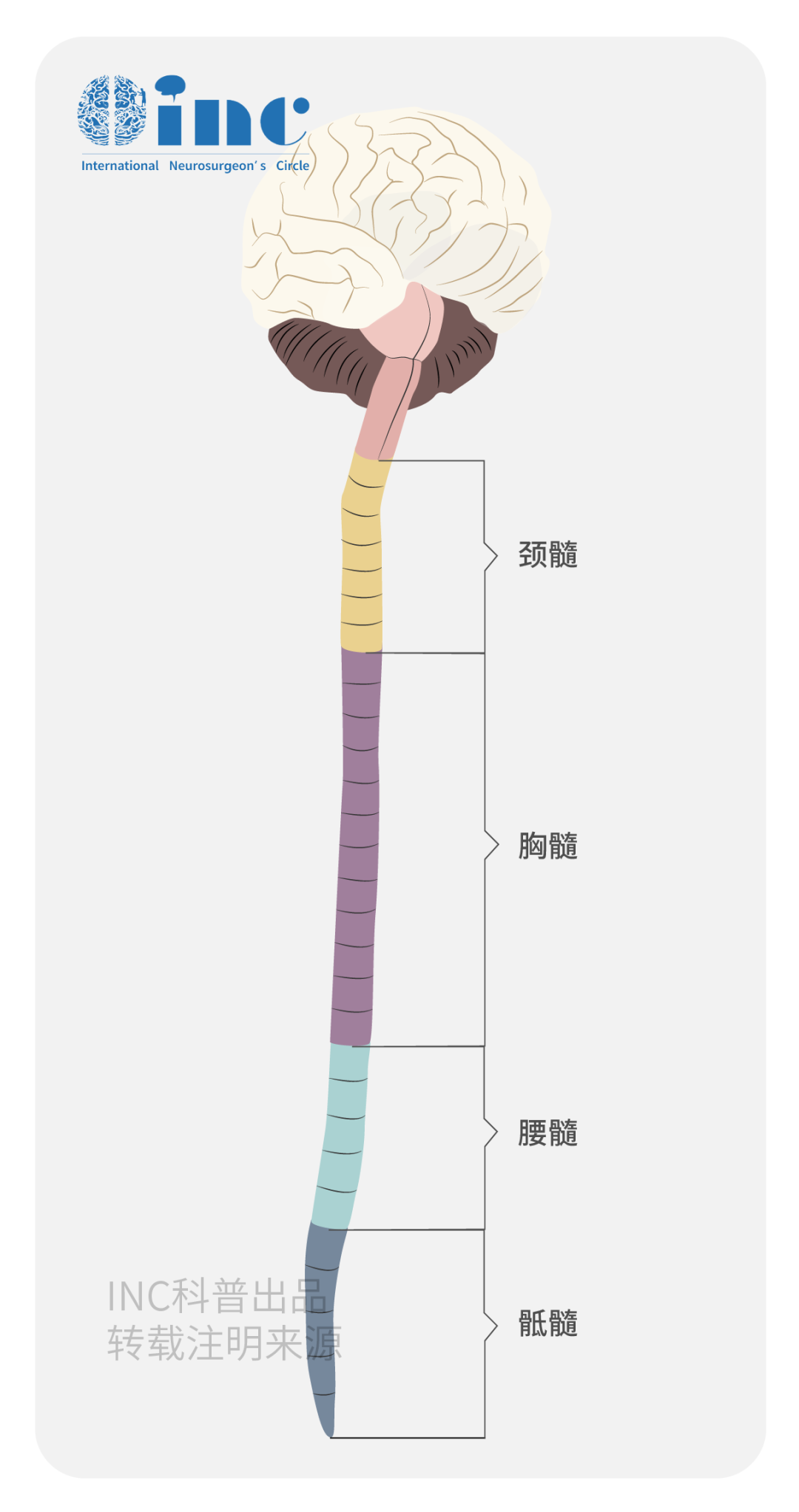
脊髓呈前后略扁的细长圆柱状,长约40~45cm。主要外形可归结为六纵沟、二膨大、一圆锥、一终丝。
1.六纵沟
前正中裂1、后正中沟1、前外侧沟2、后外侧沟2。
2.二膨大
颈膨大和腰骶膨大。
3.一圆锥
脊髓末端变细呈圆锥状,称为脊髓圆锥。
4.一终丝
脊髓圆锥下续为终丝,周围被马尾包绕。
三、脊髓节段
脊髓与 31 对脊神经相连,通常将与每对脊神经前、后根相连的一段脊髓称为一个脊髓节段,简称脊髓节。
节段分布
脊髓全长分为31个脊髓节段∶8个颈节、12个胸节、5个腰节、5个骶节和1个尾节。脊髓全长粗细不等,有两个膨大的部分∶颈膨大和腰骶膨大。
颈膨大 相当于颈 4 至胸 1 节段(C4~T1),是臂丛发出处,支配上肢;
腰骶膨大 相当于腰 2 至骶 3 节段(L2~ S3),是腰骶丛发出处,支配下肢。
脊髓膨大的出现与种系进化中四肢的出现相关,是相应节段神经元胞体和纤维数量增加所致。脊髓末端变细称脊髓圆锥。圆锥以下延续为无神经组织的终丝,在第 2 骶椎水平以下,硬脊膜包绕终丝止于尾骨背面。
脊髓表面有数条纵沟,前面正中有较深的前正中裂 (内有脊髓前动、静脉走行),后面正中有较浅的后正中沟,二纵沟将脊髓分为左、右对称的两半。外侧面有前外侧沟和后外侧沟,分别有脊神经的前、后根附着。在中胸髓(T4)以上,脊髓后索后正中沟和后外侧沟之间还有一较浅的后中间沟,分界了后索内的薄束和楔束。
四、脊髓的内部结构
1灰质
位于中央管周围,整体上呈柱状,断面似蝶形,分前角、后角、侧角等。
(1)前角:含有前角运动神经元,发出运动纤维,参与前根的组成。
(2)后角:含有联络神经元,接受后根的传入信息。
(3)侧角:含有内脏运动(即自主神经)交感神经元的胞体,此角只存在于T1~L3节段。在S2~4节段相当于侧角位置有副交感神经元的胞体。
2白质
位于灰质周围,由上行、下行的纤维束构成。被表面纵沟分为三部,即前索、外侧索、后索。
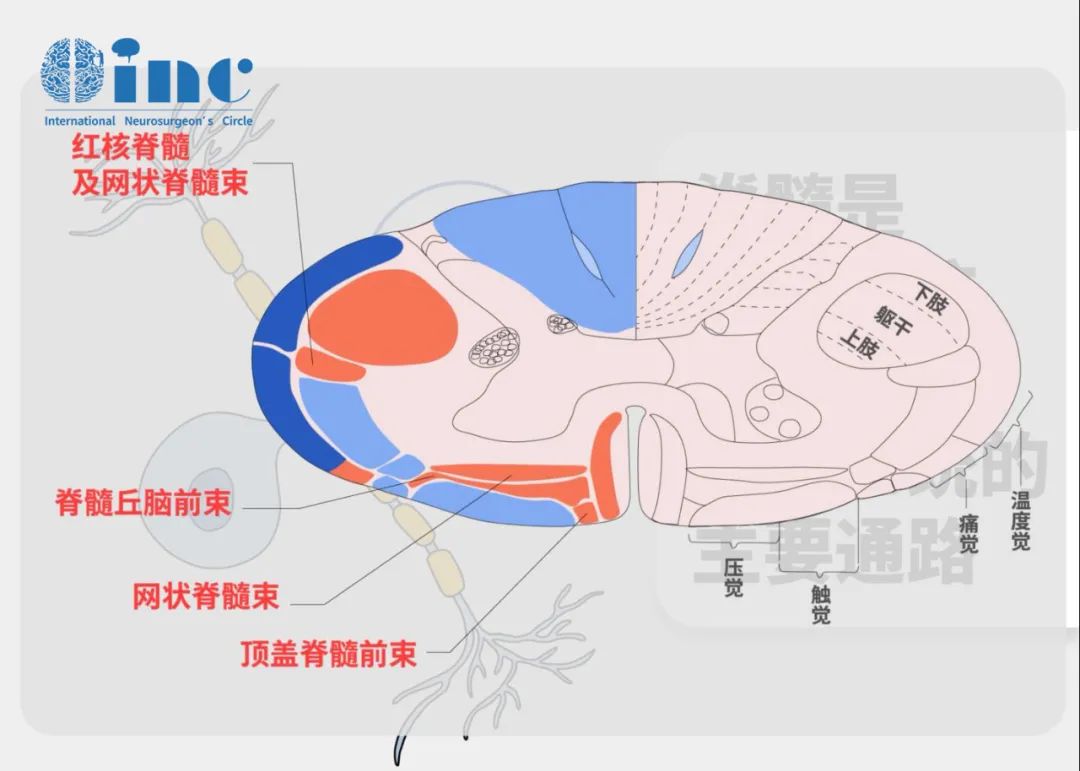
(1)前索位于前外侧沟的内侧,主要为下行纤维束,如皮质脊髓(锥体)前束、顶盖脊髓束(视听反射)、内侧纵束(联络眼肌诸神经核和项肌神经核以达成肌肉共济活动)和前庭脊髓束(参与身体平衡反射)。两侧前索以白质前连合相互结合。
(2)侧索位于脊髓的侧方前外侧沟和后侧沟之间,有上行和下行传导束。上行传导束有脊髓丘脑束(痛觉、温度觉和粗的触觉纤维所组成)和脊髓小脑束(本体感受性冲动和无意识性协调运动)。下行传导束有皮质脊髓侧束亦称锥体束(随意运动)和红核脊髓束(姿势调节)。
(3)后索位于后外侧沟的内侧,主要为上行传导束(本体感觉和一部分精细触觉)。颈部脊髓的后索分为内侧的薄束和外侧的楔束。
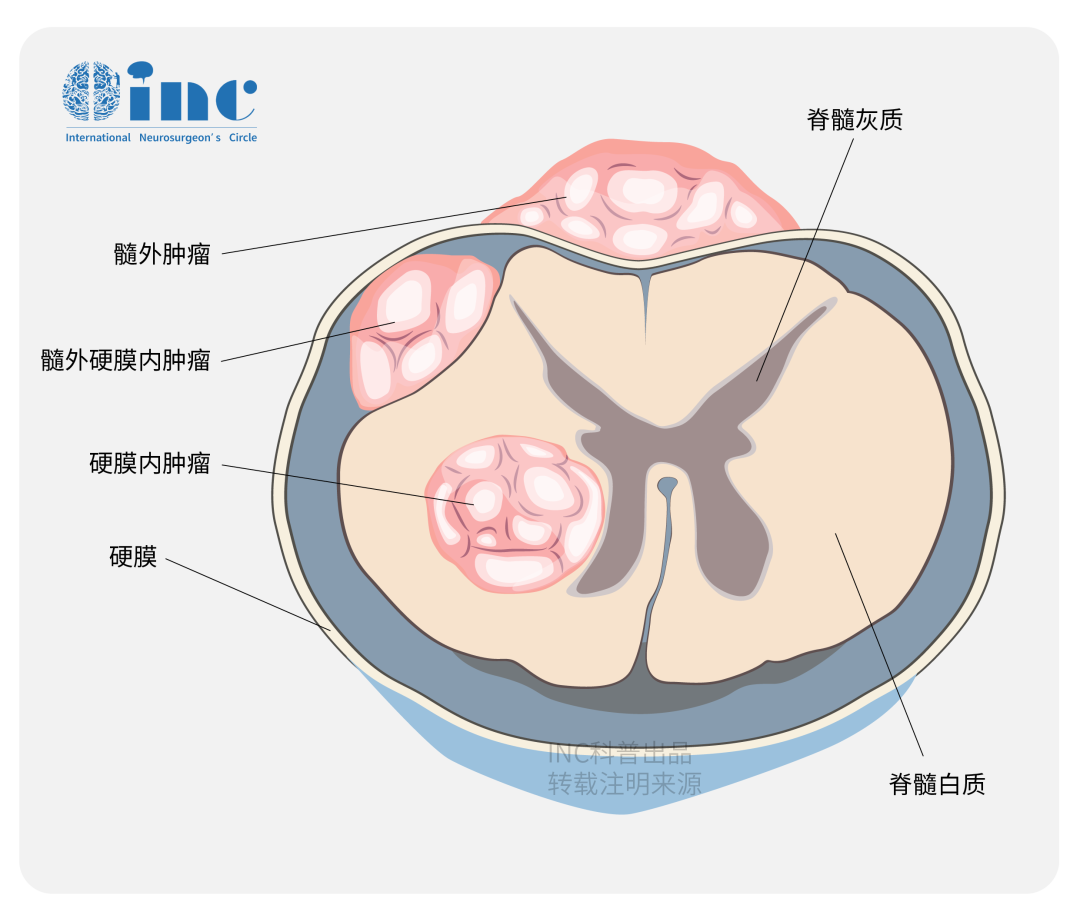
五、脊髓髓内和髓外肿瘤的区别
脊髓肿瘤,是指生长于脊髓及与脊髓相近组织的原发、继发肿瘤。脊髓肿瘤也可分为髓内、髓外肿瘤,他们在表现、预后等不同方面有很大区别。

生长部位:髓内肿瘤位于脊髓内部,而髓外肿瘤是位于椎管内脊髓外侧。
病理:髓内肿瘤主要包括室管膜瘤、星形细胞瘤等胶质瘤,髓外肿瘤主要有神经鞘瘤和脊膜瘤。
病程:髓内肿瘤一般病程比较短,而髓外肿瘤进展缓慢,病程较长。
症状:髓内肿瘤大多表现为感觉异常,呈节段性感觉分离感觉;而髓外肿瘤多有根性疼痛症状。
预后:有的髓内肿瘤预后比较差,治疗困难;髓外肿瘤通常预后良好,手术后有完全治愈的希望。
六、脊髓的功能
脊髓是中枢神经系统的低级中枢,主要具有传导和反射功能,正常的脊髓活动是在大脑的控制下完成的。
1传导功能
脊髓内的神经元是上、下行传导通路的中继站,沟通周围神经与脑的联系。脊髓内的上行传导束将躯体(头面部除外)的深、浅感觉和大部分内脏感觉的信息传至脑,在脑内分析和整合之后,在发出各种神经冲动,经过下行传导束传至脊髓,从而调节骨骼肌和内脏的活动。
2反射功能
脊髓的反射功能是指脊髓固有的反射,即在脊髓内就能完成的反射活动,是较为简单的反射。包括躯体反射和内脏反射,前者指骨骼肌的反射活动,如牵张反射、屈曲反射和,浅反射等。后者指一些躯体内脏反射、内脏内脏反射和内脏躯体反射,如竖毛反射、膀胱排尿反射和直肠排使反射等。
七、脊髓损害及定位
脊髓病变的临床特点,脊髓病变的三主征:运动障碍、感觉障碍和自主神经功能障碍。
1运动障碍:
脊髓侧索中皮质脊髓束损害产生上运动神经元瘫痪,脊髓前角及(或)前根病变产生下运动神经元瘫痪。
2感觉障碍:
后角损害表现为节段性分离性感觉障碍,既同侧节段性痛、温觉障碍,而深感觉及部分触觉仍保留,因深感觉和部分触觉纤维不经后角而直接进入后索,如病变累及两侧常有明显束带感;后根损害则深、浅感觉均有障碍;后索损害病变以下同侧深感觉和部分触觉障碍。产生感觉性共济失调;脊髓丘脑束损害引起传导束型感觉障碍,表现损害节段平两以下的对侧痛、温觉障碍,深感觉保留;白质前连合损害时,因损害两侧脊髓丘脑束的交叉纤维,表现为对称性节段性的痛温觉丧失,因有未交叉的纤维在后索及前索中上升,可没有明显的触觉障碍,称为感觉分离现象,见于脊髓空洞症和髓内肿瘤等。
3自主神经功能障碍:
脊髓灰质侧角损害或脊髓病变阻断侧角与大脑联系的路径,出现相应节段的自主神经功能障碍,表现为膀胱、直肠括约肌功能。血管运动、发汗反应及皮肤、指(趾)甲的营养等障碍,特别是膀胱,直肠功能障碍为脊髓疾病与其他疾病相鉴别的重要体征之一,自主神经功能障碍是否出现、出现的早晚与病损的部位、严重程度密切相关。
总之,上述运动障碍、感觉障碍和自主神经功能障碍构成的症状和体征是认识脊髓疾病的基础。
八、脊髓的定位及定性诊断
脊髓不同部位损害的临床表现
1脊髓半侧损害
表现为脊髓病变平面以下同侧肢体瘫痪和深感觉障碍,对侧痛、温度觉障碍,称为布朗一塞卡尔综合征(Brown-Sequard syndrome),又称为脊髓半切综合征。多见于脊髓肿瘤的早期:,病变节段平面以下同侧肢体还有血管舒缩运动功能障碍。皮肤初期潮红、发热,后期为发绀、发冷,这是由于侧索中下行的血管舒缩纤维被阻断的缘故,并非脊髓半侧损害均有这些症状。
2脊髓横贯性损害
出现损害平面以下各种运动、感觉和括约肌功能障碍。同时当脊髓的某些节段遭受损害时,会呈现这些节段的病变特点,如病变节段会发生肌肉弛缓性瘫痪和萎缩、反射消失、根性疼痛或根性分布的感觉减退、缺失。这些症状称为节段性症状,对病变的定位诊断具有重要的价值。感觉障碍平面的确定和反射改变对病变脊髓的节段定位也有极大的帮助。
3根据脊髓损害的节段不同,其临床特征亦不相同,分述如下:
(1)高颈段(Cl-4):受损时四肢呈上运动神经元性瘫痪,损害平面以下全部感觉缺失或减退,尿便障碍,四肢及躯干常无汗,可有枕、颈后部及肩部根性神经痛,咳嗽、打喷嚏、转头时疼痛加重。C3~5段损害时,造成两侧膈神经麻痹,可出现现呼吸困难,腹式呼吸运动减弱甚至消失,咳嗽无力;若该处受刺激,则发生呃逆。病变如损害一侧三叉神经脊束核下端则可出现同侧面部外侧痛、温度觉缺失;若累及副神经枝核则出现胸锁乳突肌和斜方肌瘫痪、萎缩由于该部位病变接近枕骨大孔,故可出现后颅凹病变的症状和体征:如眩晕、眼球震颤、共济失调、发音及吞咽困难等。若病变延及延髓下部的心血管运动和呼吸中枢,会引起呼吸、循环障碍而死亡。上颈段病变常伴发高热。
(2)颈膨大(C5-T2): 受损时表现为四肢瘫痪,双上肢呈下运动神经元性瘫痪,双下肢呈上运动神经元性瘫痪。损害平面以下各种感觉缺失,上肢可有节段性感觉减退或缺失。向肩及上肢放射的根性神经痛,尿便障碍。C8~T1节段侧角细胞受损时,可产生Horner综合征,表现瞳孔缩小、眼裂变小、眼球内陷、同侧面部出汗减少。上肢腱反射改变有助于受损节段的定位,如肱二头肌反射减弱或消失,而肱三头肌反射亢进,提示病损在C5~C6;肱二头肌反射正常,而肱三头肌应射减弱或消失,提示损在C7。
(3)胸段(丁3--T12):胸髓是脊髓中最长而血液供应较差、最易受损的部位。胸髓横贯性损害时,两上肢正常,两下肚呈现上运动神经元性瘫痪(截瘫),病变平而以下各神感觉缺失,尿便障碍,出汗异常,常伴受损节段相应胸腹部根性神经痛和(或)束带感。感觉障碍的平面是确定脊髓损害上界节段的重要依据,如乳头水平为T4节段,剑突水平为T6节段,肋缘水平为T8节段,平脐为T10节段,腹股沟为T12节段。上、中、下壁反射的反射中枢分别位予T 7~T8、T9~T10、T11~T12,故腹壁反射消失有助于定位。病变在T10~T11,下半部腹直肌无力,而上半部肌力正常,患者仰卧用力抬头时,可见脐孔被上半都腹直肌牵托而向上移动,即Beevor征。
(4)腰膨大(L1--S2):受损时表现两下肢下运动神经元性瘫痪,两下肢及会阴部感觉缺失,尿便障碍。损害平面在L2--4膝腱反射消失,在S1~2时跟腱反射消失,损害S1~3时舍出现阳痿。
(5)脊髓圆锥(S3~5和尾节):受损时无肢体瘫痪技锥体束征,表现为鞍区感觉缺失,即肛门周围及会阴部皮肤感觉缺失。髓内病变可有分离性感觉障碍。有肛门反射消失和性功能障碍。脊髓圆锥为括约肌功能的副交感中枢,故圆锥病变可出现真性尿失禁。
(6)马尾:其病变与脊髓圆锥病变的临床表现相似,但损害时症状及体征可为单侧或不对称,根性神经痛多见且严重,位于会阴部或小腿,下肢可有下运动神经元性瘫痪,尿便障碍常不明显或出现较晚。这些可与圆锥病变相鉴别。
九、脊髓肿瘤常见手术并发症有哪些?
由于椎管空间狭窄,脊髓神经相对集中,椎管内肿瘤的发生常导致神经功能损害,严重降低了患者的生命质量。对任何一个手术来讲,并发症的避免都是至关重要的,尤其是椎管内肿瘤手术。脊髓肿瘤常见手术并发症主要包括:
术后出血:术中大量出血往往会影响术者操作视野,不易辨认组织结构,导致脊髓神经损伤,影响肿瘤的切除。同时,术后血肿的形成常会对脊髓神经产生压迫,加重脊髓功能的恶化。因此,出血的防治管理显得尤为重要。
神经脊髓损伤:脊髓及神经根在术中被附加损伤可导致原有病理性损害程度加重。避免术中脊髓及神经根损伤,应以预防为主。手术操作要规范,手术野显露要清晰,任何操作都须在直视下进行。术毕麻醉清醒后立即进行症状体征检查,发现问题及时纠正,以减少后遗症。
除此之外,还可能会出现脑脊液漏、术后切口感染、术后脊柱失稳等等问题。


