警惕:玻尿酸与自身免疫/炎症综合征(ASIA)
时间:2023-10-31 14:35:36 热度:37.1℃ 作者:网络
Hey guys,佐剂诱导的自身免疫/炎症综合征(ASIA)最早由Shoenfeld等在2011年定义,解释了使用铝化合物作为佐剂接种疫苗后发生不良免疫反应的机制。佐剂的作用是保护抗原不被降解,延长暴露于呈递抗原的细胞的时间,从而提高免疫原性,进而提高疫苗接种的有效性。佐剂还可以包括感染因子、生物植入物(硅酮、丙烯酰胺、透明质酸(HA)和甲基丙烯酸酯化合物)。
在植入生物材料后,宿主蛋白层立即沉积在其表面,引起吞噬细胞(主要是促炎性M1巨噬细胞)的吸引。此外,如果植入后形成生物膜,该生物膜中的微生物也可作为佐剂。暴露于佐剂导致通过模仿损伤相关分子模式、病原体相关分子模式和报警蛋白激活先天和适应性免疫系统,这可以激活Toll样受体和炎症体系统(IL-1β过量产生),导致Th1炎症细胞因子的释放,并增加树突细胞、淋巴细胞和组织巨噬细胞的活性。随后是巨噬细胞凋亡,这导致含佐剂颗粒的释放,该颗粒可被其他巨噬细胞重吸收,进一步刺激炎症反应。此外,IL-17的产生和中性粒细胞的流入被刺激。它导致活性氧(ROS)的产生和髓过氧化物酶等酶的释放,从而加剧炎症。因此,先天和获得性免疫反应被激活,然后增强对局部淋巴结中存在的抗原的局部和全身反应,导致T和B淋巴细胞的失调、不能识别自身抗原、炎症、自身组织损伤,并最终导致自身免疫。T细胞效应和调节性Treg细胞之间的不平衡促进了自身组织的破坏,这又刺激了自身抗体的产生。
易患病的遗传因素在这种反应中起着重要作用。它由易患自身免疫性疾病的特异性HLA抗原介导,特别是HLA-DRB1和PTPN22基因的同时存在。
今天我们学习三个HA注射后ASIA综合征发展的案例,希望引起对一个很少被认识到的导致严重后果的问题的注意。
案例1
一名64岁的妇女在15年前接受了部分(左侧)乳房切除术,随后接受了化疗。她没有药物过敏史。
三年前,患者注射了HA制剂(Perfectha®)进入她的鼻唇沟、下巴和眉间区域。2019年4月,咽炎用阿莫西林和克拉维酸治疗后,在制剂应用部位(颧骨区、鼻唇沟、木偶纹、眉间、上唇)出现炎性肿块。触诊时病变是触痛的(图1)。求美者主诉全身不适和不安。她有肌肉酸痛和低烧。外科医生诊断出脓肿,切开鼻唇沟中的肿块,并进行手术引流。获得透明的晶体状分泌物,没有脓性分泌物。治疗后,局部和全身临床症状持续存在。
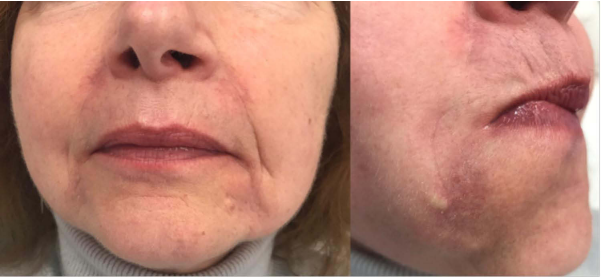
图1:经过三周的治疗,求美者的炎症已经消退。然而,病变仍然可见。
患者被收治到作者的诊所,在那里她被诊断为DIR(迟发性炎症反应)。实验室检查没有显示任何异常。超声波检查显示HA沉积物表现为在左侧颧骨区域的皮下组织中具有清晰轮廓的深色低回声区域(图2)。给予下列药物:氯唑西林3×1 g静脉注射+甲硝唑2×0.5 g静脉注射7天,然后口服克林霉素2×300 mg和泼尼松40 mg。病变内透明质酸酶1500 U注射给药3天。尽管患者的临床状况有所改善(炎症已经消退),但仍可触及固体肿块,并且它们往往会周期性肿胀。泼尼松的剂量逐渐降低至20 mg/d,持续10个月。当口服类固醇剂量大幅降低时,症状复发。
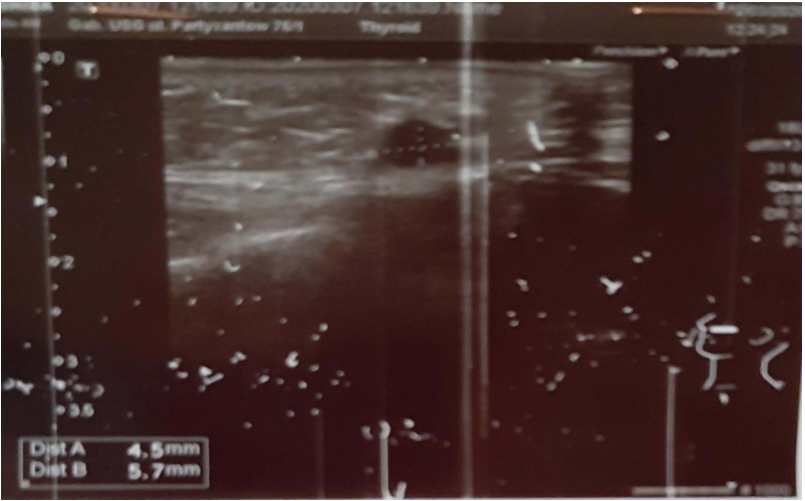
图2:HA沉积表现为左侧颧骨区域皮下组织中轮廓清晰的深色低回声区域
继续施用透明质酸酶:6个月内每2至4周3000 U,另外6个月内每4周1500 U。在以每4周2.5 mg的剂量应用强的松治疗一年后,决定终止治疗。遗憾的是,在第三天,炎症在先前施用制剂的部位复发。再次给予2.5毫克强的松后,病变消退(图3)。治疗在1.5年后结束。
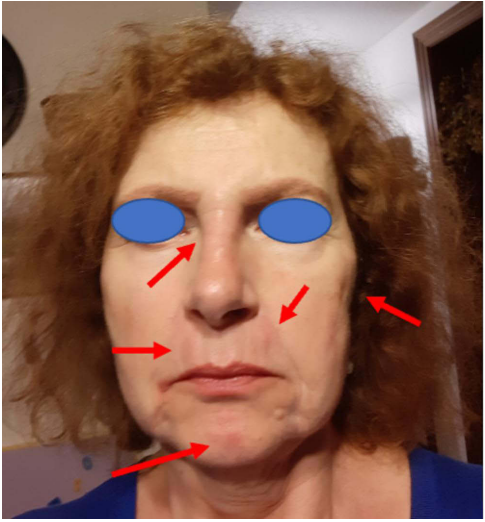
图3:该求美者在治疗一年后,第三天停用强的松2.5毫克
(红色箭头-水肿部位)
在此观察期内,患者出现了可诊断为亚洲综合征的症状:肌肉无力和疼痛、关节痛、伴有睡眠和记忆障碍的慢性疲劳感、阳性抗核抗体滴度1:160(免疫印迹试验阴性)、升高的抗甲状腺抗体(抗TPO、抗甲状腺球蛋白)。此外,诊断为自身免疫性甲状腺炎。
案例2
一名60岁女性,无明显既往病史,接受肉毒毒素和填充剂美容治疗14年。在最初的3年里,她一直使用胶原蛋白产品(evolution和evolution Breeze)(图4A、B)。在过去的11年里,她一直接受透明质酸治疗(Juvederm Ultra 3、Voluma、Volift和Volbella)。
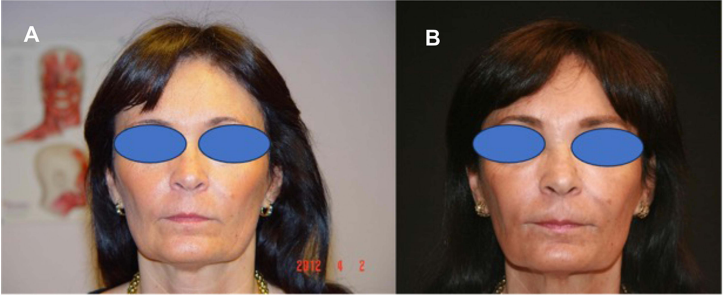
图4
(A)使用3年肉毒毒素/胶原蛋白填充剂后(B)经过10年的肉毒毒素和填充剂
最后一次在面中部、下颌角和木偶纹注射HA可追溯到2.5年前。这种治疗后不久,骶尾部出现顽固性瘙痒的模糊主诉。进行了广泛的调查,但除了最终诊断为感觉异常性腰痛外,没有找到具体的原因。那时在眶周区域发现一些不连续的肿胀。一年前,剩余的垂直眉间纹用微量的HA处理。
去年,她突然感到疲劳,关节和肌肉疼痛。需要住院治疗。可见下肢皮肤血管炎体征,皮肤活检显示中小动脉坏死性动脉炎,血管壁中有粒细胞和单核细胞。大量的实验室检查显示炎症参数升高,但没有肝炎;ANCA也是否定的。一侧输卵管的动脉炎需要单侧输卵管切除术。诊断为结节性多动脉炎和血管炎。不能排除与既往COVID疫苗接种的关系。注射HA填充剂的区域都变得非常水肿,但是没有红斑、没有浸润、没有结节。这种水肿或多或少表现为周期性的过程(图5)。
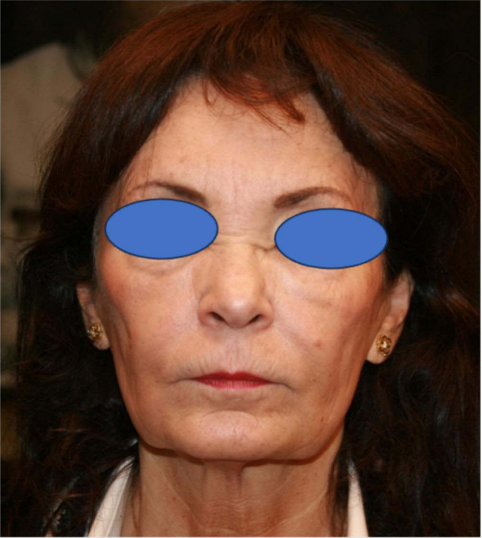
图5:所有注射部位都有周期性大面积肿胀的迹象
患者出院时口服高剂量类固醇(甲基强的松龙),逐渐减少至每天8 mg甲基强的松龙。这种治疗正在进行中。
这个求美者绝对符合亚洲综合症的标准。HA的溶解被搁置,因为现在,在最后一次植入后近2年,所有HA将逐渐被生物降解。
案例3
一名59岁的患者有近30年的银屑病病史,最初为寻常型银屑病,后来发展为关节病型银屑病(HLA B27阳性),他接受了紫外线、甲氨蝶呤、环孢菌素和连续不同生物制剂的治疗。她还患有慢性肾炎,有时需要抗生素治疗。
她从2014年开始接受美容治疗,使用透明质酸进行全脸治疗(总共5毫升HA)(图6A) 。她当时的主要药物是阿达木单抗。她平安无事地离开了办公室,但几天后抱怨出现了类似流感的情况(可能在治疗当天已经出现了),一周多一点后,她出现了大面积肿胀、眶周水肿和所有HA注射区域的硬浸润(图6B)。患者口服类固醇(甲基强的松龙,每日32mg)1周,然后在多次复发的情况下首先以快速模式逐渐减量,然后在2个月内逐渐减量,因为有复发,尽管用透明质酸酶溶解了产品。疲劳和不适也存在了几个月。
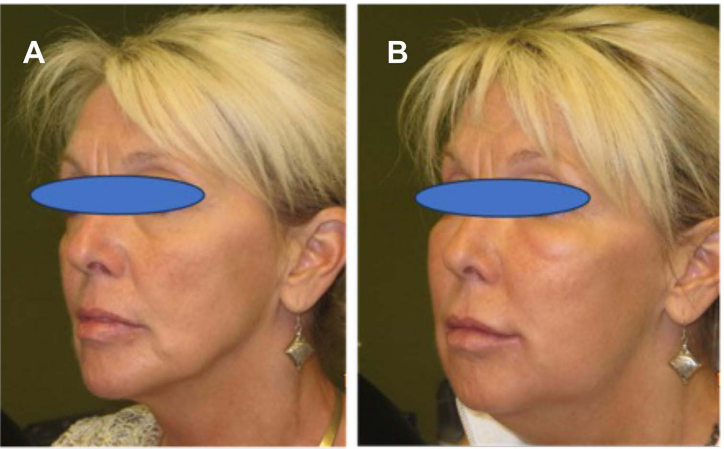
图6:(A)在用HA治疗之前。(B)注射后1周
由于她实际上对治疗后填充剂的结果非常满意,在不良事件出现之前,她要求6个月后进行测试,看看她是否可以在未来进行任何进一步的治疗。将用于面部护理的产品注射到前臂的腹侧:2周后,可以注意到严重的局部反应,表明对一种化合物确实过敏,而对所用的另一种产品的反应较轻(图7)。当时,患者还感觉到一些反应性症状:在以前注射过的部位出现肿胀和瘙痒。
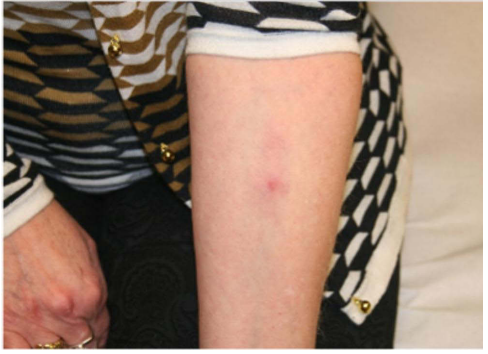
图7:阳性皮内试验
该病例进一步引发了关于I型或IV型超敏反应在HA(纯超敏反应,亚洲综合征)反应中的作用或不存在的讨论。到目前为止,没有任何类型的填充剂被注射了,她得到的唯一常规治疗是肉毒毒素注射,疗程完全正常。
患者的事件顺序也符合亚洲综合征的诊断:先存和诱发条件(银屑病关节炎和慢性肾炎)-流感样发作-作为佐剂的HA注射-皮肤面部反应-仅在溶解产品后消失-皮内试验阳性,面部反应(离散)再激活。
_
植入生物植入物后的亚洲综合征仍然很少被认识到。这很可能是由于缺乏知识或诊断困难,因为症状是非特异性的,并且没有该综合征的免疫标记物。此外,它可能在手术后几年发生,患者和医生都很难将这种关系联系起来。就目前的病例而言,由于持续的DIR,ASIA综合征的症状被及早发现,与作者的病例一样。巨噬细胞在这两个反应中都起着决定性的作用。与亚洲综合征一样,I型和IV型超敏反应可能都与透明质酸(HA)填充剂无关,尽管不同品牌HA的皮内皮肤试验可能导致阳性皮肤试验,进一步模糊了这些反应的确切机制潜在的相似的病理生理学反应机制可以解释DIR在亚洲发展中的起始作用。
_
包括HA在内的生物植入物引发ASIA综合征的可能性意味着每一位有不良反应史(如DIR)的患者都应接受数月的监测。
参考文献
1. Owczarczyk-Saczonek A, De Boulle K. Hyaluronic Acid Fillers and ASIA Syndrome:Case Studies. Clin Cosmet Investig Dermatol. 2023 Oct 5;16:2763-2771. doi:10.2147/CCID.S419716. PMID:37818199; PMCID:PMC10561616.


