病理干货 | 浅聊p16/Ki-67细胞双染在宫颈癌筛查中的应用
时间:2024-03-15 20:00:28 热度:37.1℃ 作者:网络
2023年7月我国发布《中国子宫颈癌筛查指南(一)》,提出在HPV核酸检测与细胞学检查外,在有条件的情况下建议引入:(1) p16/Ki-67细胞双染;(2) DNA倍体分析;(3) 甲基化检测等筛查方法。
其中p16/Ki-67双染从2011年开始,累计发表了400多篇研究,积累了充足的高质量的循证医学证据。今天,我们来简单的聊聊这项技术。
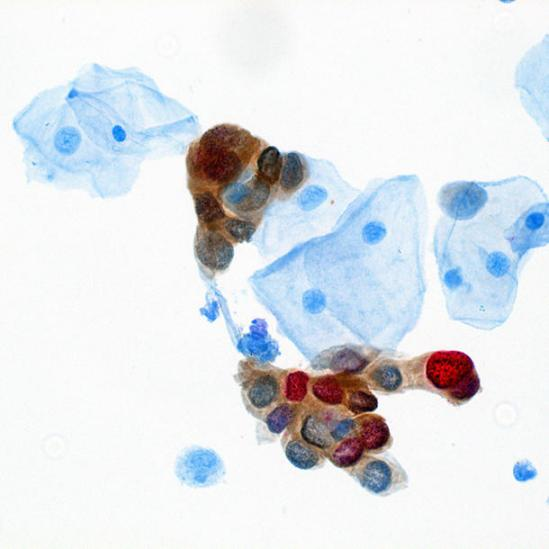
▲(Picture from NIH)
01 什么是p16/Ki-67细胞双染?
Ki-67和p16双染是一种在医学领域中常用的染色技术,用于评估细胞增殖和细胞周期调控异常的情况。这项技术结合了对Ki-67和p16两种蛋白质的染色,可以在组织切片中同时观察它们的表达情况。
● p16是一个抑制细胞周期进程的蛋白质,它主要通过抑制CDK4和CDK6的活性来阻止细胞进入S期。p16的过度表达与细胞周期调控失调有关,特别是与HPV(人乳头瘤病毒)感染相关的肿瘤中,p16通常会过度表达。
● Ki-67是一种核蛋白,广泛存在于细胞周期的G1、S、G2和M期,而在细胞凋亡时则不表达。因此,Ki-67的免疫组织化学染色通常被用来评估细胞增殖活性,即细胞处于哪个周期阶段。在癌症诊断和预后评估中,Ki-67的表达水平常常与肿瘤的恶性程度和生长速率相关。
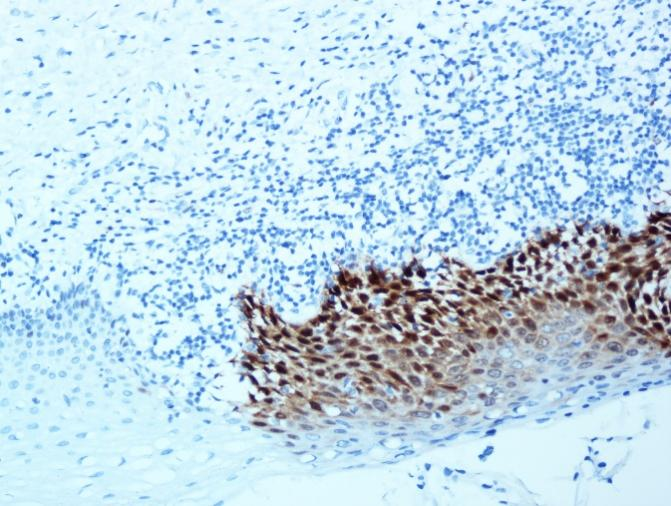
p16
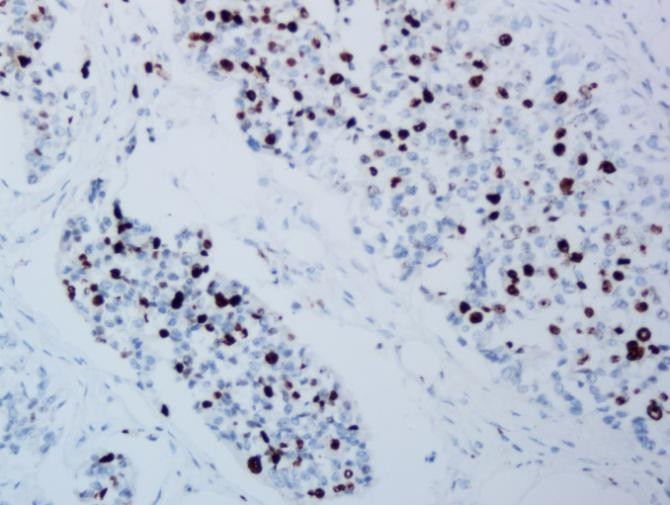
Ki-67
▲ (Pictures from AKM)
02 p16/Ki-67细胞双染有哪些意义?
1 助力初筛:
p16/Ki-67双染可以显著提高宫颈癌前病变检出率和敏感性,较以前普通宫颈细胞涂片准确性更高,降低漏诊率,减少过度诊断;p16/Ki-67双染检测可以实现在初筛的同时,完成二次分流,提高了工作效率。
2 阳性患者准确分流:
p16/Ki-67双染检测可以帮助临床医生客观地判断哪些人群需要做进一步的阴道镜检查,避免过度诊疗,能更早发现潜在高级别病变,具有更好的阳性预测值;对ASC-US、LSIL、HPV初筛后患者准确分流,提高病变检出率,对患者进行精准风险分层管理及早期干预。
3
阴道镜活检时给临床提示:
(1) 双染阳性:提示患者宫颈病变风险,如果活检阴性,需要临床医生密切追踪或者二次活检。
(2) 双染阴性:提示患者患病风险低,如果活检结果阴性,证明患者的确无进展风险,阴道镜无漏诊。
03 p16/Ki-67细胞双染如何判读?
● p16表达(棕色)提示细胞周期停止。
● Ki-67表达(红色)则提示着细胞增殖。
● 而p16 & Ki-67 同时表达一般不会在正常细胞中出现,同时表达则提示有高级别上皮内病变(包括CIN2、CIN3或原位癌)或鳞形细胞癌的风险。一般而言,对于细胞学诊断为ASC-US、LSIL和ASC-H的患者,若P16/Ki67免疫双染阳性,提示发生CIN2及以上病变的风险增高,需要转诊阴道镜;若细胞学双染阴性,提示发生CIN2及以上病变的风险较低,可继续随访。
04 p16/Ki-67细胞双染有哪些优势?
● 特异性高:弥补HPV特异性的不足。
● 灵敏性高:弥补细胞学灵敏度的不足。
● 通过染色结果即可进行判断。
● 可有效降低高级别宫颈病变的漏诊率。
● 为临床和患者诊疗提供充分的时间与依据,改善前期宫颈疾病检测和早期干预。
● 减少和避免不必要的阴道镜检查。
05 分子分型的检测方案
● HPV筛查中,除16/18以外的高危型阳性患者。
● 细胞学初筛中,细胞学诊断为ASC-US、LSIL和ASC-H的患者。
● 联合筛查中,细胞学阴性但存在高危型HPV感染的患者。
● 宫颈癌放疗后、LEEP或锥切术后随诊的患者。
● 部分特殊人群,包括绝经期女性、不满意(反复)阴道镜、孕妇等人群。
*本文(包括图片)仅供行业交流学习用,不作为医疗诊断依据。
参考文献
[1] Am J Ciin Pathol,2011,135(3):468-475.
[2] Oncotarget. 2016;7(16):21181-21189.
[3] 中国妇产科临床杂志,2023,24(4):437-442.
[4] 中国妇产科临床杂志,2017,18(1):3-6.
[5] 中华妇产杂志,2017,52(11):734-739.


