【Hemasphere】387例LBCL患者CAR-T治疗进展后的治疗及结局
时间:2024-06-06 18:00:39 热度:37.1℃ 作者:网络
LBCL CAR-T进展后
超过60%的复发/难治性(R/R)大B细胞淋巴瘤(LBCL)患者接受CAR-T细胞治疗后会出现疾病进展,从而需要后续治疗。但CAR-T进展后的患者目前还没有标准治疗方案,患者长期预后较差,相关报道较少且参差不齐。
西班牙和英国学者共同开展回顾性研究,分析了2018年7月到2022年3月期间CD19 CAR-T细胞治疗后进展的387例R/R LBCL患者,提供了后续一线治疗的缓解和生存的详细分析,也是关注R/R LBCL患者CD19 CAR-T治疗失败后结局的最大样本研究。近日发表于《Hemasphere》。

研究结果
患者特征
该研究纳入在三线或后线中接受axicabtagene ciloleucel (axi‐cel)、tisagenlecleucel (tisa‐cel)或lisocabtagene maraleucel (liso‐cel)治疗的R/R LBCL患者387例。患者在CAR-T输注后中位2.6个月进展。其中237例(61%)患者接受了后续治疗(T组),其余150例(39%)接受最佳支持性治疗或姑息性治疗,如单药类固醇或低剂量化疗(NT组)。表1总结了整个患者群体的基线变量。在CAR-T治疗时的患者和淋巴瘤特征方面,NT组相较于T组年龄较大(63岁vs 58岁;p<0.01)、体能状况较差(ECOG≥1,78% vs 60%;p<0.01),且富集高危IPI评分患者(62% vs 46%;P<0.01)和乳酸脱氢酶升高患者(82% vs 66%;p<0.01)。CAR-T细胞相关数据方面,NT组患者的≥3级CRS (13% vs. 4%;p<0.01)、任何级别ICANS (37% vs. 23%;p<0.01)和ICANS≥3级(19% vs. 7%;p<0.01)的发生率高于T组;NT组患者早期进展率也较高(<2个月,57% vs. 35%;p<0.01)。
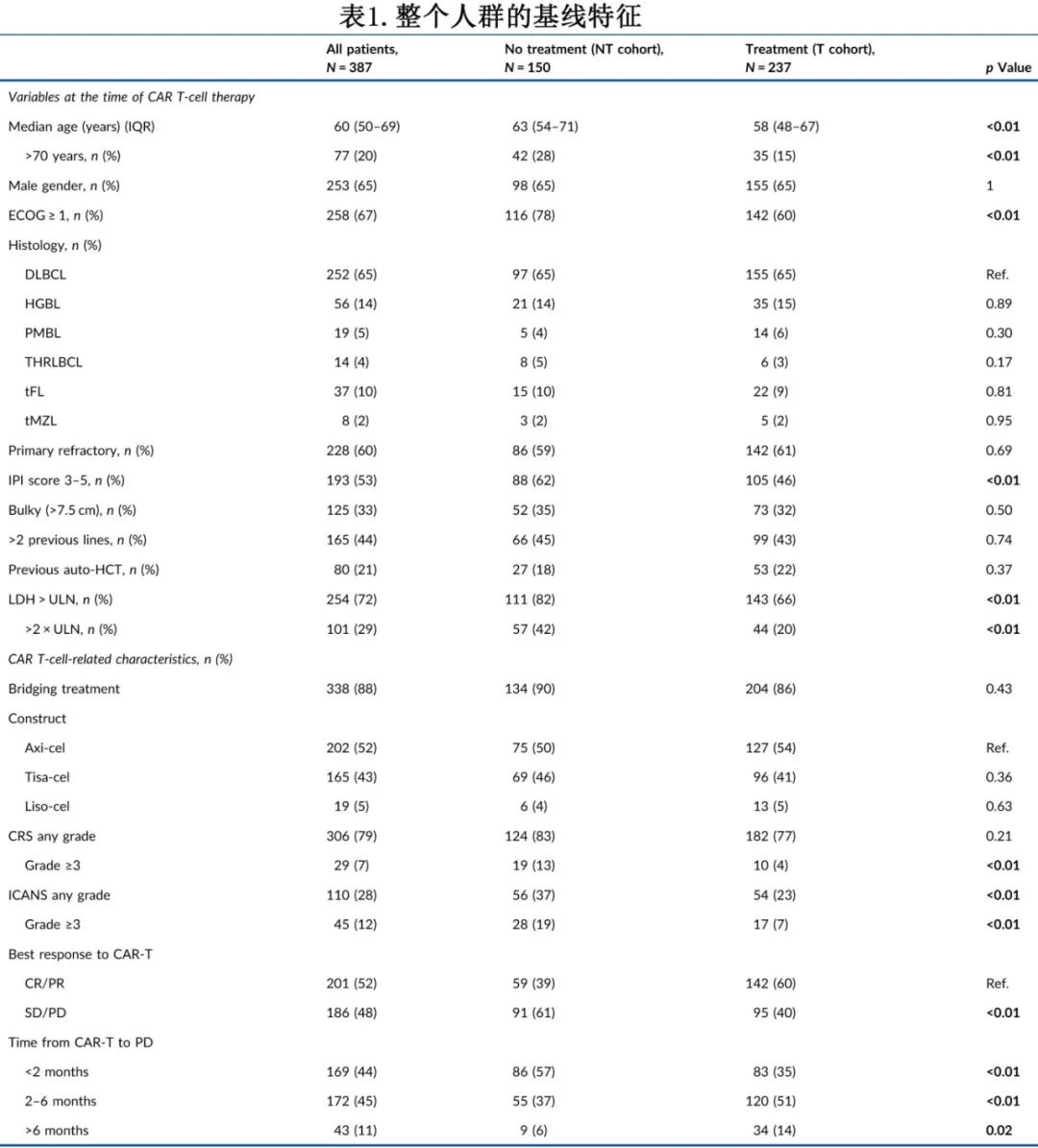
整个人群的结局
CAR-T细胞治疗进展后中位随访20.4个月,中位OS1为5.3个月(图1A), 12个月 OS1率为31%。与输注后2-6个月进展(N=175[45%],5.2个月)和输注后6个月以上进展(N=43[11%],中位数未达到)的患者相比,输注后2个月内进展的患者的中位OS1 (N=169[44%],1.9个月)显著缩短(图1B)。在CAR-T细胞输注后2个月内进展的患者队列中,与在较晚时间点进展的患者相比,富集tisa‐cel患者,且接受后续治疗的患者比例明显较低(49% vs. 72%,p<0.01)。
关注CAR-T失败后的治疗,NT组患者的中位OS1(1.4个月)显著短于T组患者(9.9个月;p<0.01),6个月 OS1率分别率为12%和66%,12个月 OS1率分别为9%和44% (图1C)。对于T组患者,不同CAR-T细胞产品的中位OS1相似(axi‐cel为10.97个月,tisa‐cel为8.71个月,liso‐ce为9.56个月,p=NS[无统计学意义])(图1D)。
CAR-治疗失败后的一线治疗
概况和缓解率
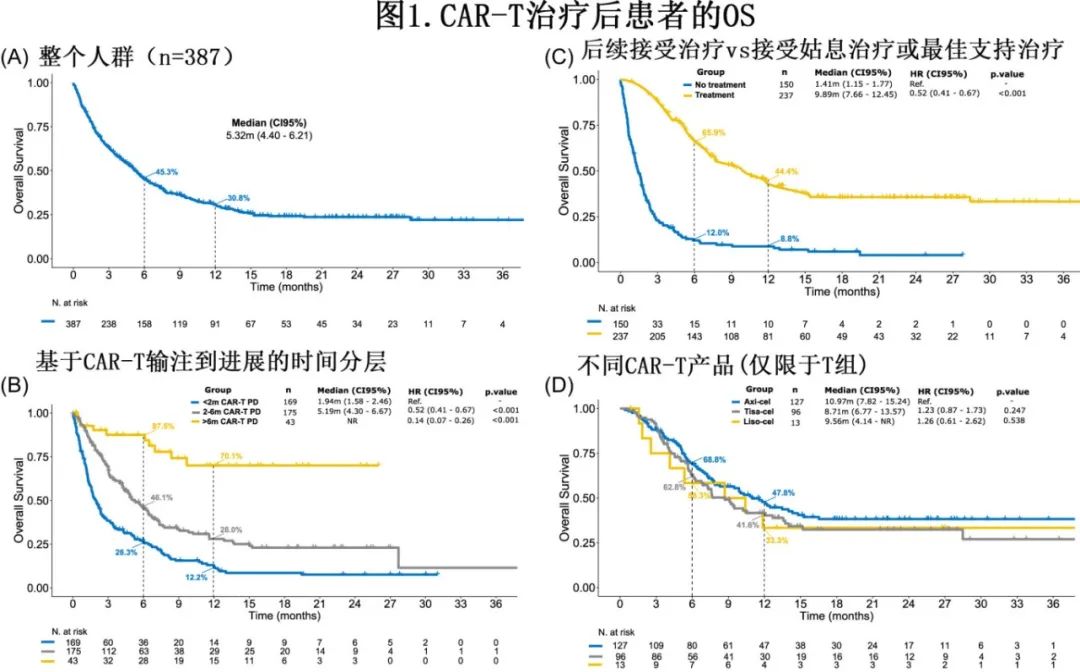
在T组的237例患者中,CAR-T进展后的中位线数为1线。一线方案包括:维泊妥珠单抗-利妥昔单抗-苯达莫司汀(POLA) 67例(28%)、双特异性抗体(BsAb) 34例(14%)、放疗(RT) 37例(16%)、免疫检查点抑制剂(ICI) 28例(12%)、含来那度胺(LENA)方案23例(10%)、常规化疗41例(17%)、其他治疗7例(3%)。211例(89%)患者可评估,其中POLA的ORR (CR)为67% (38%),BsAb为51% (36%),RT为45% (35%),ICI为33% (26%),LENA为25% (0%),化疗为25%(14%)(图2)。
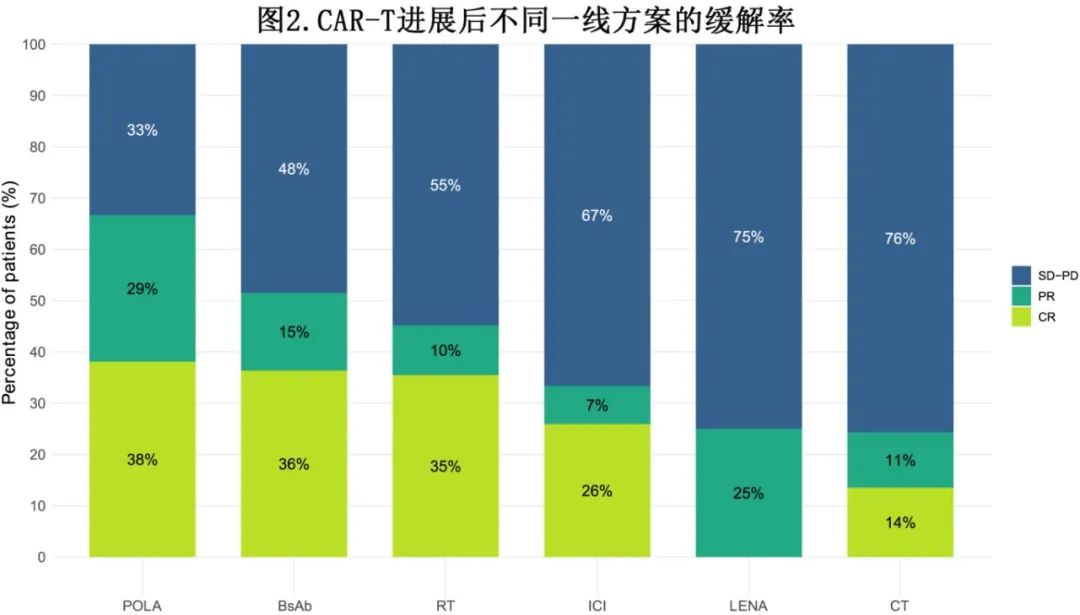
后续一线治疗的生存结局
在T组患者中,中位PFS (mPFS)为3.6个月,12个月PFS为26%(图3A);CAR-T细胞输注后2个月内进展的患者的mPFS(2.7个月)明显短于2-6个月进展(4.0个月,HR=0.58)和6个月后进展(未达到,HR=0.25)的患者。疾病组织学方面,高级别B细胞淋巴瘤患者与转化型LBCL患者相比,后续一线治疗的PFS显著缩短(HR=0.53,p=0.044)。具体到方案,POLA的mPFS(12个月PFS)为7.5个月(36.2%),BsAb为5.3个月(32.0%),RT为4.8个月(30.8%),ICI为3.1个月(29.9%),LENA为2.9个月(7.3%),化疗为1.6个月(6.1%)(图3B和表2)。对于CAR-T细胞输注后2个月内进展的患者亚组,不同后续治疗方案的PFS相似。
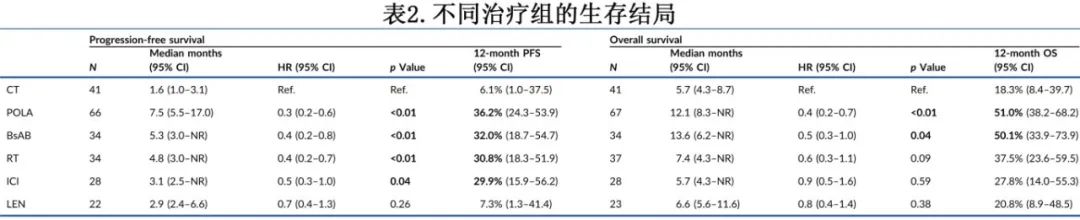
在T组所有患者的多因素分析中,较好的CAR-T前体能状态(ECOG 0)、CAR-T细胞输注至疾病进展间隔较长(>6个月)以及后续一线POLA治疗与较长的PFS相关(图4A)。
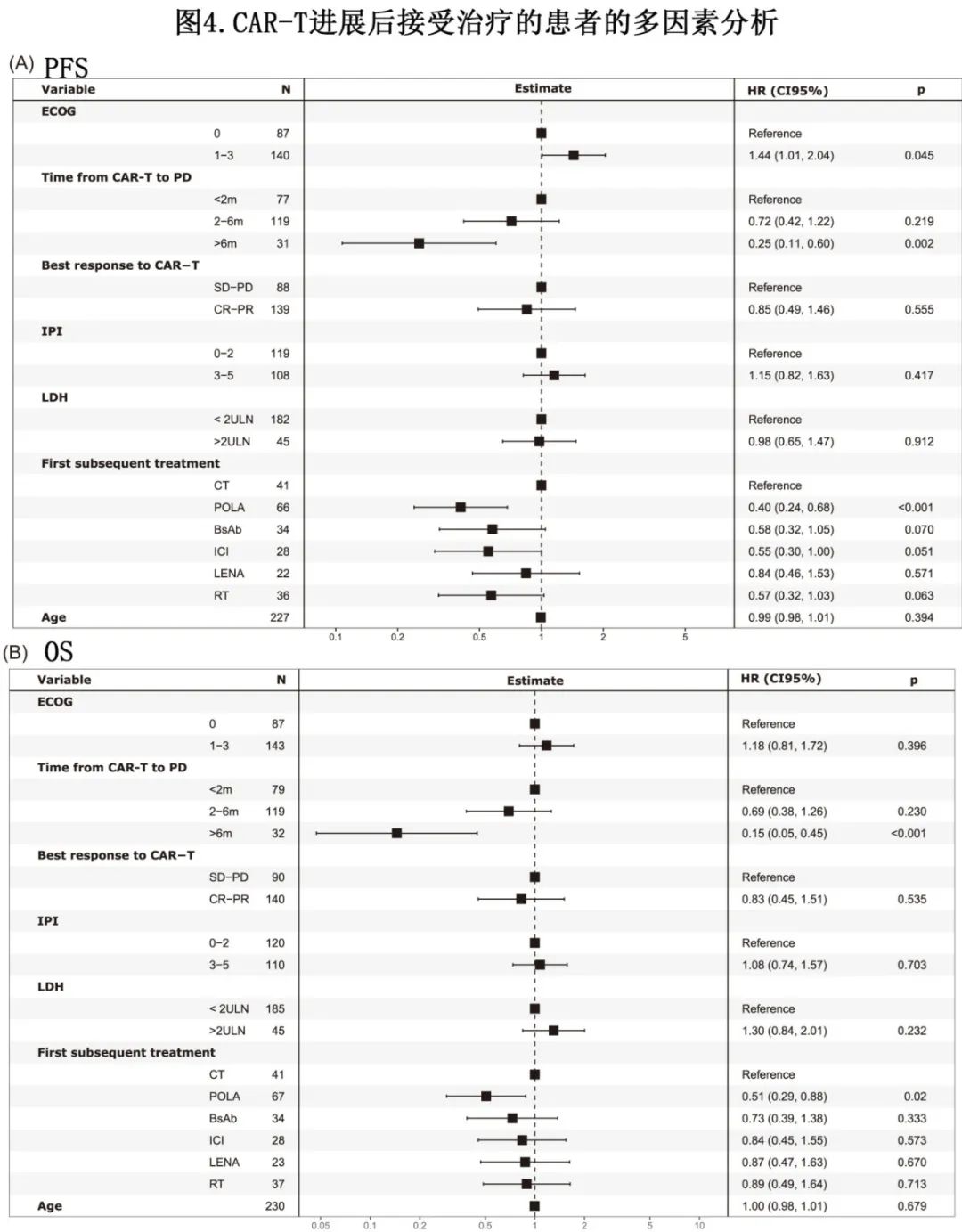
POLA的中位OS2(12个月OS率)为12.1个月(51.0%),BsAb为13.6个月(50.1%),RT为7.4个月(37.5%),ICI为5.7个月(27.8%),LENA为6.6个月(20.8%),CT为5.7个月(18.3%)(图3C和表2)。在多因素分析中,从CAR-T细胞输注到疾病进展(>6个月)的间隔较长以及后续POLA治疗对OS保持有利的预后影响(图4B)。
CAR-T进展后的二线治疗
51例患者(T组237例患者中的22%)在CAR-T治疗失败后接受了二线治疗。其中3例(6%)接受BsAb, 16例(31%)接受化疗, 15例(29%)接受含维泊妥珠单抗治疗,2例(4%) ICI, 3例(6%)来那度胺为基础方案,3例(6%)RT和9例(18%)其他治疗。大多数患者对二线治疗的反应率很低,生存期有限。只有14例患者接受三线或后续治疗。
异基因造血干细胞移植巩固的作用
在T组的237例患者中,32例(14%)在CAR-T治疗失败后接受了异基因干细胞移植(allo-HCT)巩固,allo-HCT队列患者明显较其他患者更年轻(中位48岁vs. 60岁;p<0.01)且体能状态较好(ECOG >1,38 vs. 64%;p<0.01)。
桥接治疗方案包括POLA (N=13,41%)、CT (N=9,28%)、ICI (N=4,12%)、BsAb (N=3,9%)和RT (N=3,9%)。大多数患者在allo-HCT时处于CR (N=21,66%)或PR (N=10,31%);1例(3%)患者在移植前为PD。HCT输注后中位随访15.1个月,中位OS未达到,12个月OS为84%。在数据截止时,7例(22%)患者死于PD (N= 4)、巨细胞病毒脑炎(N=1)、移植物抗宿主病(N=1)和其他原因(N=1)。
总结
该研究纳入CAR-T细胞治疗后进展的387例R/R LBCL患者。中位OS为5.3个月,且根据输注与进展之间的间隔(<2个月[1.9个月]、2-6个月[5.2个月]和>6个月[未达到])存在显著差异。进展后237例(61%)患者接受了治疗。在后续一线治疗中,维泊妥珠单抗-苯达莫司汀-利妥昔单抗的ORR(CR)为67%(38%),双特异性抗体为51%(36%),放疗为45%(35%),免疫检查点抑制剂为33%(26%),来那度胺为25%(0%),化疗为25%(14%);12个月PFS和OS分别为36.2%和51.0%、32.0%和50.1%、30.8%和37.5%、29.9%和27.8%、7.3%和20.8%、6.1%和18.3%。32例(14%)患者接受了异基因造血细胞移植,中位随访15.1个月后未达到中位生存期。
总的来说,该大型多中心队列研究表明,CAR-T细胞治疗后进展的LBCL患者的预后较差,尤其是2个月内早期进展的患者。新型靶向药物(如维泊妥珠单抗和双特异性抗体)可以在CAR-T细胞治疗失败后延长生存期。对于后续治疗缓解的患者,可以考虑异基因造血干细胞移植巩固。
参考文献
Iacoboni G,et al.Treatment outcomes in patients with large B‐cell lymphoma after progression to chimeric antigen receptor T‐cell therapy .Hemasphere . 2024 May 21;8(5):e62. doi: 10.1002/hem3.62.


