阿尔茨海默病:如何早期识别与管理?
时间:2024-08-05 10:01:23 热度:37.1℃ 作者:网络
论坛导读:阿尔茨海默病(AD)是一种常见的老年性神经退行性疾病,前驱期AD(pAD)的诊断与干预是目前临床与医学研究关注的焦点,此阶段包括β-淀粉样蛋白(Aβ)阳性的认知功能正常人群,也包括AD源轻度认知损害(MCI)患者,对其及时干预有可能减缓甚至终止向痴呆阶段的进程。但现有的检查由于其有创性(脑脊液检测)或费用昂贵(PET扫描)而难以普及。因此,研发简便有效、低成本、无创的pAD筛查方法意义重大。
阿尔茨海默病(AD)是一种起病隐袭、呈进行性发展的神经退行性疾病,临床特征主要为认知障碍、精神行为异常和社会生活功能减退。一般在65 岁以前发病为早发型,65 岁以后发病为晚发型,有家族发病倾向被称为家族性阿尔茨海默病,无家族发病倾向被称为散发性阿尔茨海默病。据世界卫生组织报告,目前全球约有5000 万人患有痴呆症,其中阿尔茨海默病是最常见的类型。
据统计,我国60岁以上人群中有983万阿尔茨海默病(AD)患者、3877万轻度认知损害(MCI)患者,且随着人口老龄化的发展,我国AD患者增速加快,疾病负担不容忽视。目前的国际趋势是将诊断与干预的窗口前移,即关注AD痴呆前阶段,前驱期AD(pAD)的诊断与干预是目前临床与医学研究关注的焦点。在pAD阶段,临床症状尚不严重,但神经病理改变已经开始形成,在此阶段及时干预有可能终止或减缓进展到痴呆阶段。
阿尔茨海默病可能的危险因素包括:增龄、女性、低教育水平、吸烟、中年高血压与肥胖、听力损害、脑外伤、缺乏锻炼、社交孤独、糖尿病及抑郁障碍等。
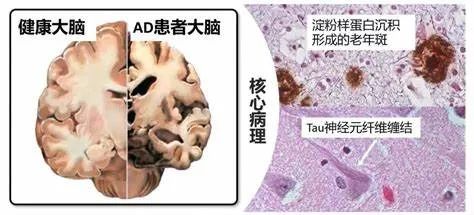
AD痴呆临床诊断的“核心标准”(NIA-AA,2011)以病史和检查证实的认知或行为症状为依据,除符合痴呆诊断外,应具备:(1)隐袭起病,缓慢进展。(2)报告或观察有明确的认知恶化病史。(3)在询问病史和检查中发现的早期、显著的认知损害属于遗忘症状或非遗忘症状。(4)符合排除标准。AD痴呆临床诊断“核心标准”不以遗忘症状为必备条件,也不要求生物标志物支持,具有广泛适用性,目前仍常规用于临床诊断AD。
早期阿尔茨海默病痴呆的典型表现为进展性、情景性记忆力减退(前驱期)。MRI示早期脑萎缩(大脑皮质变薄)在两个典型区域可见:1)后扣带回皮层和楔前叶(图A,箭头;图B,箭头),早发型散发性阿尔茨海默病患者(<65岁)皮质区域受累最常见;2)海马体,早发型阿尔茨海默病痴呆患者海马体受累较少见。目前有助于识别pAD的认知量表主要包括:
(一)传统神经心理测验
传统神经心理测验是临床诊断的核心依据,如:辅助识别痴呆可用简明精神状态检查量表(MMSE),识别MCI可用蒙特利尔认知评估量表或基础量表(MoCA或MoCA-B)、Addenbrooke认知功能检查量表第3版(ACE-Ⅲ)。区分不同认知领域损害的评估,如听觉词语学习测验(AVLT)、Boston命名测验(BNT)、词语流畅性测验(VFT)、符号数字模式测验(SDMT)、连线测验(TMT),分别反映记忆、语言、注意和执行功能损害。近年来用于反映脑Aβ沉积程度的评估,如视觉短时记忆捆绑测验(VSTMBT)与Loewenstein-Acevedo语义干扰学习测验(LASSI-L)。
(二)元认知评估
1. 自评差异
患者回顾或预测性地评估他们在不同神经心理学测试中的表现并与实际得分进行比较,用得分差来表示元认知的水平。常见的元记忆评估使用语义或情景记忆任务相结合的方法,如知道感觉判断(FOK)、学习判断(JOLs)和自信度评价(DOC)。
2. 自评他评差异
患者和照顾者独立评估患者在某项功能上的水平,并以患者和照顾者之间评分的差异作为衡量患者元认知的标准,如日常认知功能问卷(ECog)、病感缺失测量工具和记忆自我觉察量表(MARS)等。
(三)电子版认知评估
电子版评估可同时精确地记录回答准确性和响应速度、不受评估师的语气与肢体语言干扰、节约人力成本、数据储存方便以及远程管理。
1. 数字画钟测验(dCDT)。
2. 脑健康评估量表:该量表耗时10 min,含4个亚项评估。
3. 认知状态简易筛查量表:该量表由4个认知任务组成,测量心理运动功能、注意力、学习和工作记忆,耗时约10 min。可用于健康老人和pAD认知功能的评估,也可用于药物治疗患者认知功能的评估。
注:脑健康评估量表与认知状态简易筛查量表这两种“亲Aβ认知测试”还没有在中国应用。
由于智能手机及微信等社交软件在我国中老年人中的普及性增加,通过移动互联网可显著扩大可触达的人群和筛查范围,并节约大量的人力资源,如3 min游戏化认知评估等。
(四)数字化行为评估
数字化行为评估是一类通过数字化手段采集的、可量化并具有临床意义的生理学和行为学信息。随着数字化的进程和医疗人工智能的发展,除了传统的临床主诉、症状、体征等,pAD患者可出现动作或行为的重复、迟疑、刻板、缓慢、停顿。这些异常可以被红外、摄像、语音、可穿戴设备等手段记录、量化和分析,为pAD的辅助诊断和风险评估提供依据。
1. 步态:步态改变包括速度降低、步幅时间延长、步幅变异性增加、平衡力下降等。结合人工智能的可穿戴装备或手机/平板内置的陀螺仪等可以检测和分析基于增强现实(AR)的寻找任务中产生的运动和时间参数,如步幅、速度、握力、空间、无目的的触摸、寻找时间等,作为识别认知损害的指标,与Aβ-PET结果有良好的相关性,也是预测认知损害进程的有效方法。
2. 驾驶:通过车载GPS数据记录仪获得的电子化标志物,如突然的制动或加速、夜间行驶、目的地单一、频繁超速、驾车次数等。
3. 自然语言和语音识别:词汇语义指标和声学指标可以较好地区分MCI与正常认知组,其中语义指标识别Aβ+的MCI患者明显优于声学指标,识别尚未出现明显认知损害的Aβ+人群也有一定的敏感性。如基于语音指标开发的上海认知筛查量表(SCS)等。
(一)AD的预防
1. 血管相关危险因素
对高血压、糖尿病、血脂异常人群应进行生活方式和药物干预,有利于AD的早期预防(Ⅰ级证据,A级推荐)。
2. 生活行为方式
(1)对老年人的营养建议中国健康平衡膳食预防AD(Ⅰ级证据,B级推荐)。
(2)戒烟、限酒、体育锻炼、良好睡眠、社交活动对预防AD进展起到一定的积极作用(Ⅰ级证据,B级推荐)。
(二)AD的非药物治疗
1. 认知训练
认知训练可以改善AD患者的整体认知功能(Ⅰ级证据,A级推荐)。
2. 体育锻炼
体育锻炼可以改善AD患者的认知功能,可根据自身耐受程度进行个体化的有氧运动(Ⅱ级证据,B级推荐)。
3. 物理治疗
高频重复经颅磁刺激(rTMS)可以改善AD患者记忆功能,阳极经颅直流电刺激(tDCS)可以改善AD患者的语言流畅性(Ⅱ级证据,B级推荐)。
4.针灸及其他治疗
(1)中医综合疗法和中西医结合疗法尤其是中药+电针以及电针+胆碱酯酶抑制剂(ChEIs)的联合方案,可在临床中配合使用(Ⅱ级证据,B级推荐)。
(2)音乐疗法可以改善AD患者语言流利度和认知功能(Ⅲ级证据,B级推荐)。
(3)在临床中可根据实际情况酌情给予芳香疗法(专家共识)。
(三)AD的药物治疗
1. 改善认知症状的药物
(1)ChEIs可改善AD患者的认知功能和日常生活能力(Ⅰ级证据,A级推荐)。
(2)美金刚可用于治疗中-重度AD患者(Ⅰ级证据,A级推荐)。
(3)甘露特钠胶囊(GV-971)可改善轻-中度AD患者的认知功能(Ⅱ级证据,B级推荐)。
2. 治疗行为损害与痴呆精神行为症状群(BPSD)的药物
对于BPSD的治疗,应在抗痴呆药物治疗的基础上,首选非药物治疗方法,对于非药物干预效果不佳的患者,应遵循小剂量起始,缓慢逐渐增量的原则选择抗精神病药物对症治疗(Ⅱ级证据,B级推荐)。
3. 疾病修饰治疗药物
aducanumab和lecanemab等疾病修饰治疗,有助于早期AD患者延缓认知功能进展(Ⅱ级证据,B级推荐)。
(四)中药制剂
(1)对于AD患者符合髓海渐空证者,可选用补肾益智方治疗(Ⅱ级证据,B级推荐);符合瘀阻脑络证者,可选用通窍活血汤治疗(Ⅲ级证据,C级推荐);符合痰浊蒙窍证者,可选用半夏白术天麻汤联合盐酸多奈哌齐治疗(Ⅲ级证据,C级推荐);符合心肝火旺证者,可选用天麻钩藤饮治疗(Ⅲ级证据,C级推荐)。
(2)清热解毒法治疗AD安全有效,推荐常用方剂为黄连解毒汤(Ⅱ级证据,B级推荐)。
(3)根据患者症状酌情使用复方苁蓉益智胶囊、天智颗粒、银杏叶制剂等中成药进行治疗(Ⅱ级证据,B级推荐)。
参考文献
阿尔茨海默病中西医结合诊疗中国专家共识 [J] . 中华行为医学与脑科学杂志, 2024, 33(2) : 97-108.
阿尔茨海默病的诊疗规范(2020年版).全科医学临床与教育.2021.19(1):4-6.
A 74-year-old woman with progressive memory loss.ajnr.JANUARY 12, 2015
前驱期阿尔茨海默病的简易筛查中国专家共识(2023年版)[J].中华神经医学杂志,2023,22(5):433-444.


