基础病例 | 脉络丛乳头状瘤一例
时间:2024-08-29 18:05:16 热度:37.1℃ 作者:网络
病史介绍
患者,男性,45岁,渐进性左侧听力下降伴耳鸣10余年,左侧头疼加重10天入院,期间伴有左侧面部麻木感,偶有头晕,但无晕厥,言语不清,肢体麻木等症状。既往有“高血压”病史5余年,血压最高达190/120mmHg,遵医嘱规律服用“苯磺酸氨氯地平片,厄贝沙坦”,血压控制尚可,患者既往有肺部手术史(非肿瘤)及肾结石手术史。
1 辅助检查:
CT示:左侧桥小脑角区见混杂密度影,大小约2.8cm,呈类椭圆形,形态规则,边界清楚,脑桥受压,第四脑室未见明显扩张。MRI示:左侧桥小脑角池区域见椭圆形混杂信号,T1W1呈现周边高中央低信号,T2W1呈现中央低周边高信号,增强扫描呈现不均匀强化,影像学考虑听神经瘤可能。
2 大体所见:
小脑桥肿物:灰白灰红色碎组织一堆,大小1.5cmx1.0cmx0.8cm,部分组织呈颗粒状,易碎。
3 镜下形态:
肿瘤呈乳头状结构,局部可见复杂的分枝乳头,无实性区域。乳头切面可见纤维血管轴心,表面被覆单层均匀一致的立方上皮细胞或柱状上皮细胞,局部可见假复层结构。细胞形态温和,细胞核为圆形或椭圆形,核仁不明显,无肿瘤性坏死及核分裂象。
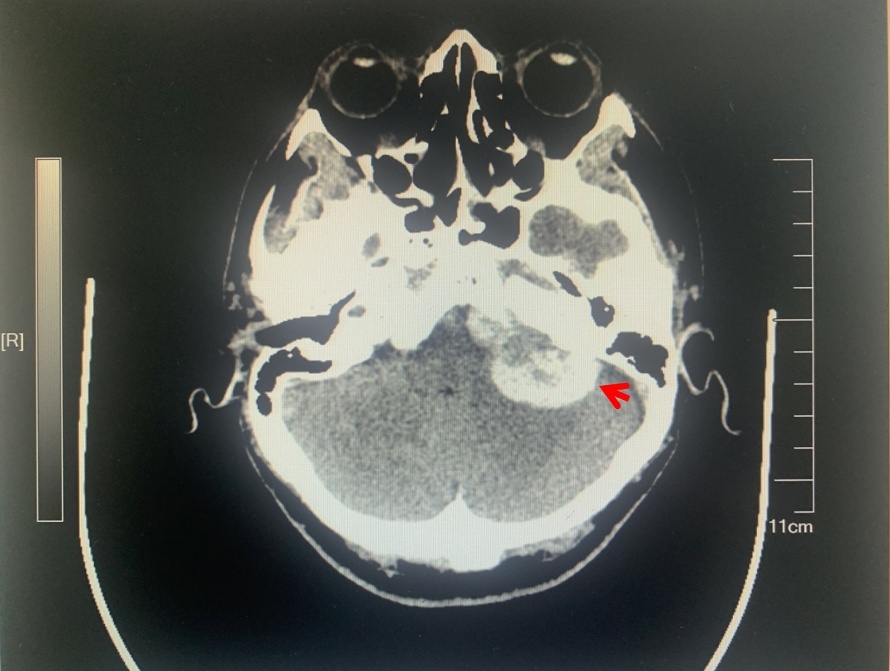
CT示:左侧桥小脑角区见类椭圆形混杂密度影,大小约2.8cm,边界清楚。HE低倍镜下肿瘤细胞排列呈乳头状。
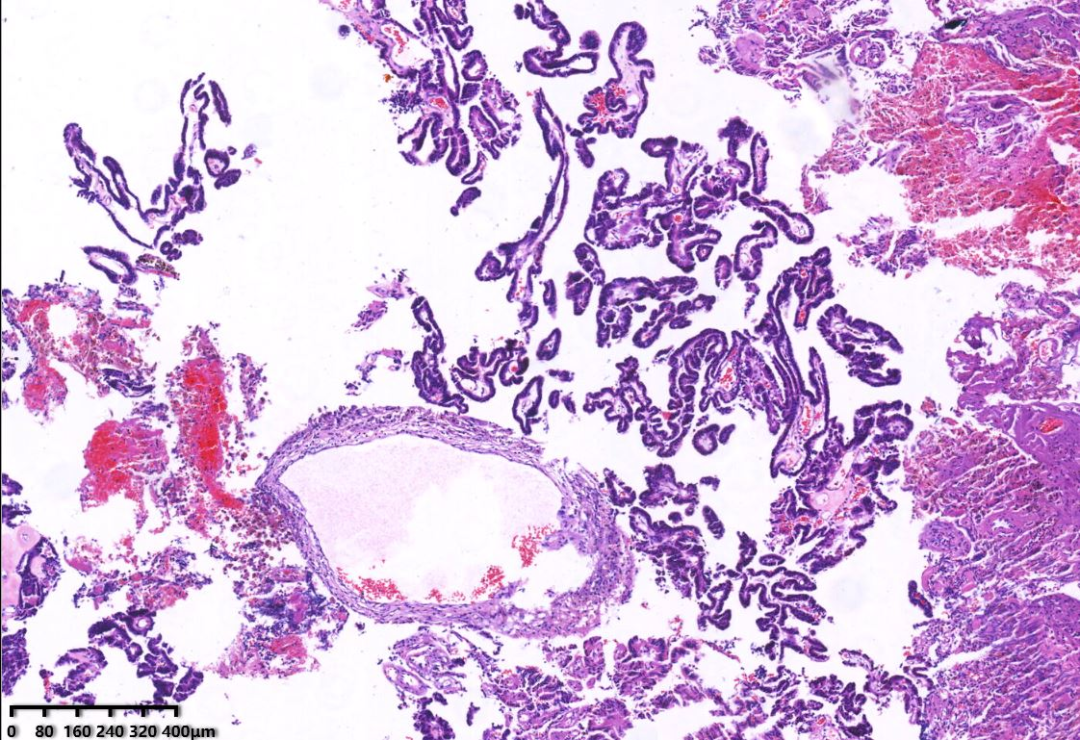
HE低倍镜下肿瘤细胞排列呈乳头状。
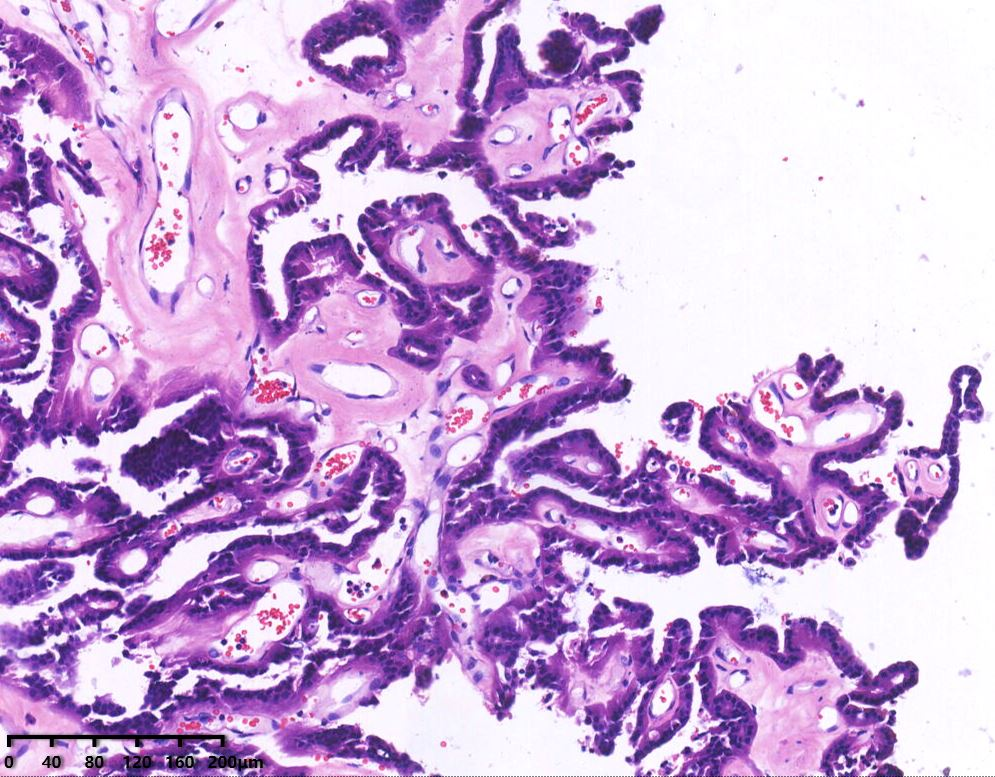
HE中倍镜局部可见复杂的分枝状乳头,乳头切面可见纤维血管轴心。
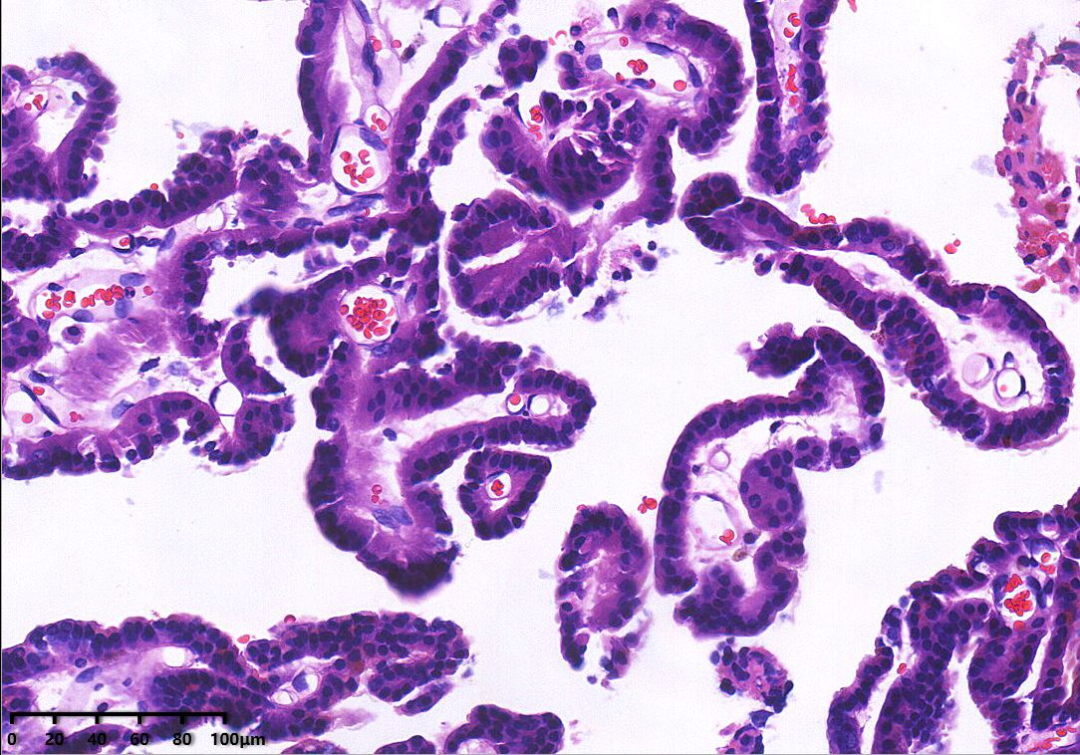
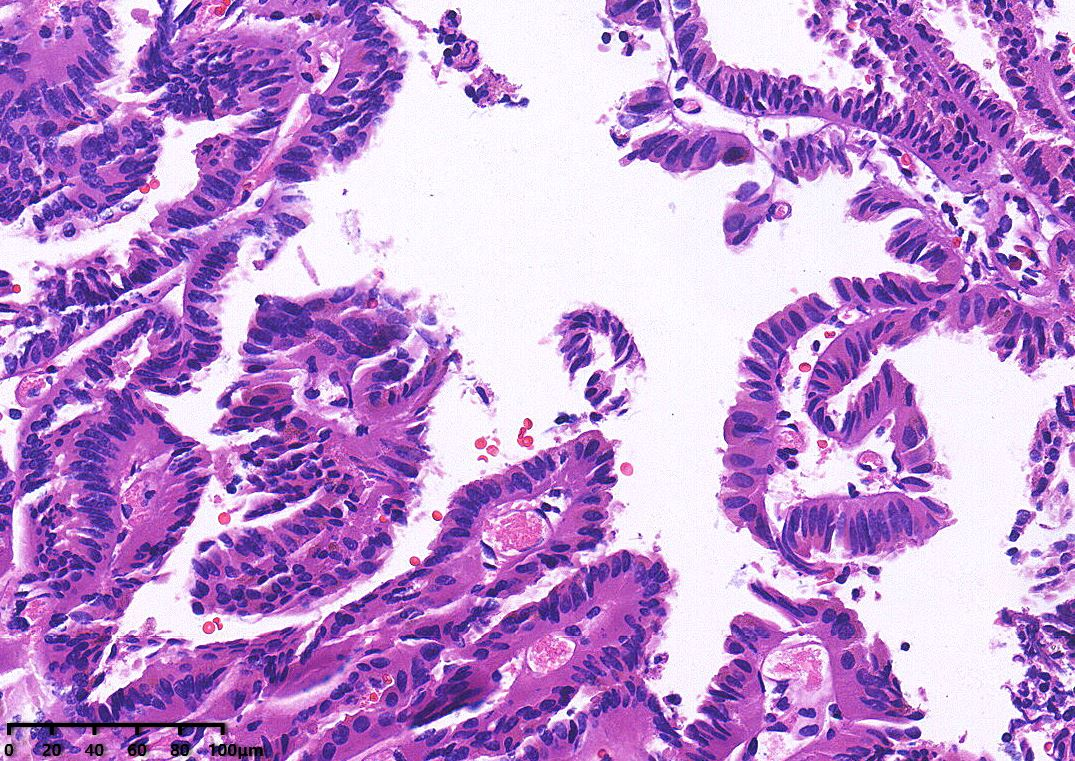
HE高倍镜:乳头表面被覆单层立方上皮细胞或单层柱状上皮细胞,细胞较温和,形态及大小较一致,核圆形或卵圆形,核仁不明显,无明显异型性,病理性核分裂罕见。
4 免疫组化结果:
免疫组化:CKpan(+),S100(+),EMA个别细胞(+),CK7少部分(+),p53野生型表达,GFAP(-),CK20(-)、Syn(-)、TTF1(-),Ki67阳性指数约1%。
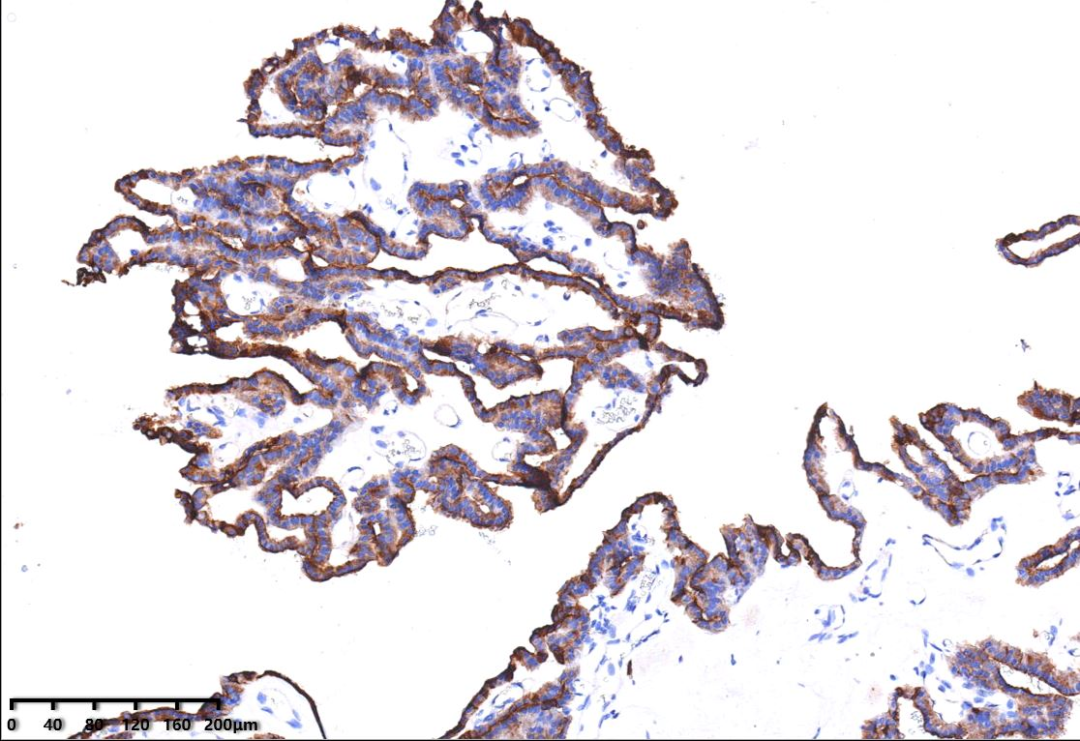
肿瘤细胞CKpan(+)
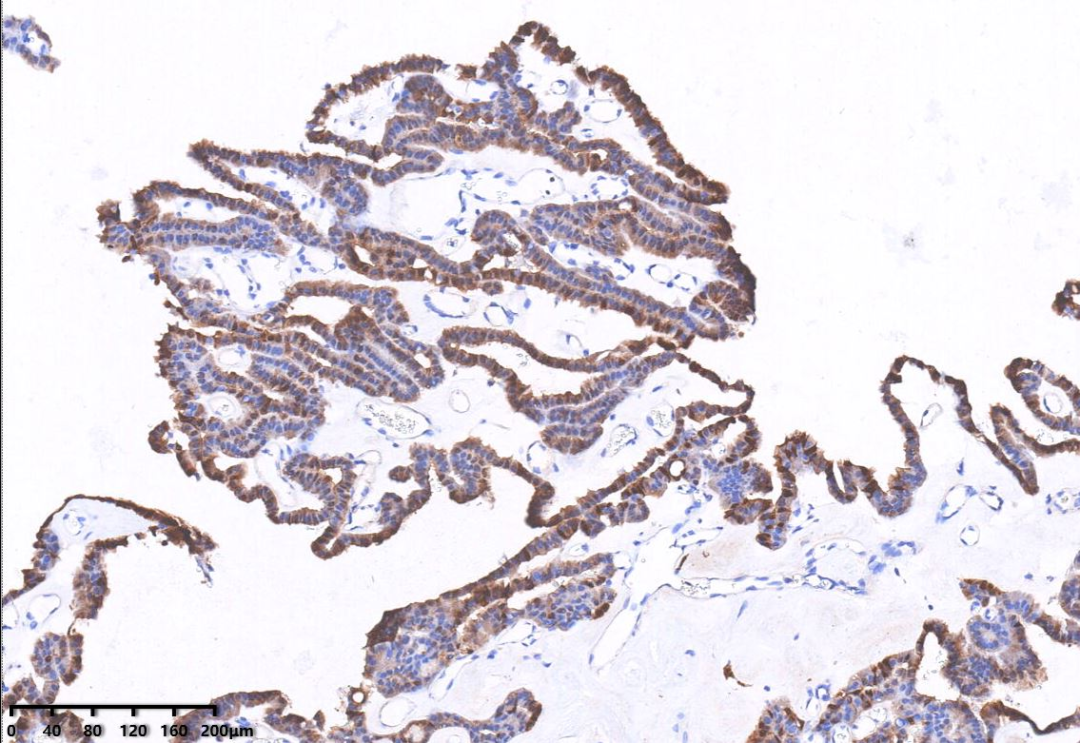
肿瘤细胞S100(+)
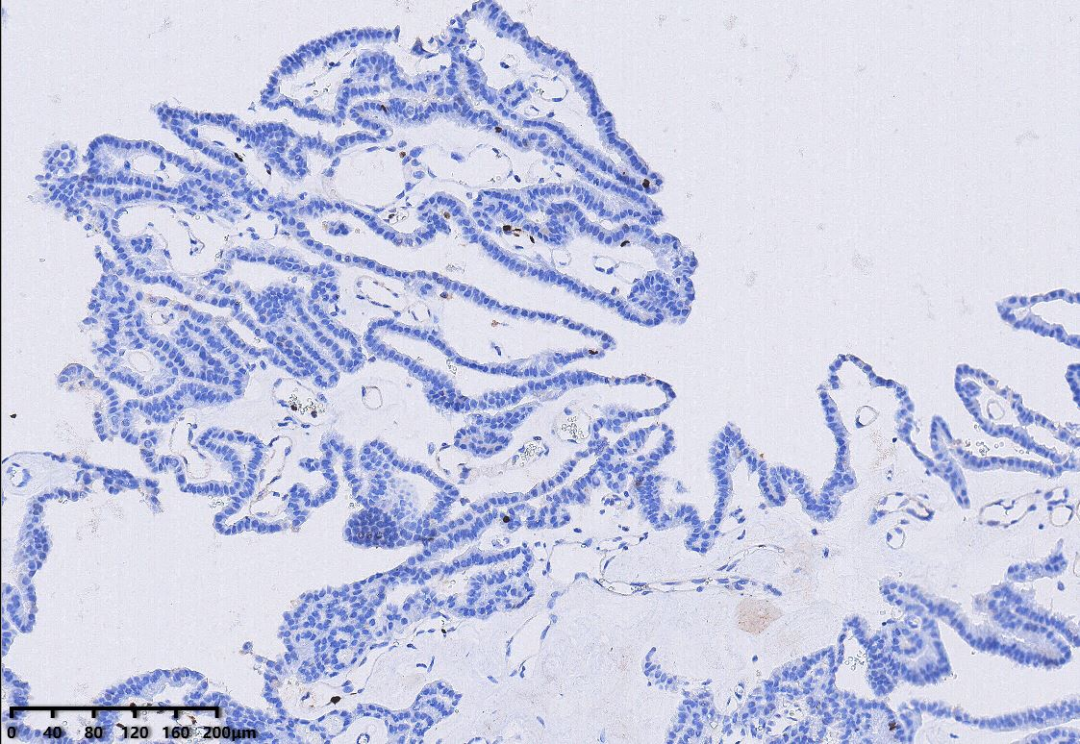
Ki67阳性指数约1%
5 病理诊断:
脉络丛乳头状瘤,CNS WHO:1级。
讨 论
定义:
脉络丛乳头状瘤是一种起源于脉络膜丛上皮的脑室内的乳头状肿瘤,有丝分裂活性非常低或不存在,CNS WHO分级:1级。
ICD-O编码:9390/0
临床特征:
脉络丛乳头状瘤较少见,仅占原发性颅内肿瘤1%以下,肿瘤好发于20岁以前的儿童及青少年,占15岁以下儿童脑肿瘤的2~4%,占10岁以下儿童脑肿瘤的10~20%,无明显性别差异。好发于侧脑室(50% 左右),其中三角区最常见,第四脑室内约占 40%~50%,少数见于第三脑室及桥小脑角区。临床表现包括儿童头围轻度增大、额部隆起、颅缝增宽及导静脉增粗、恶心、呕吐、行走不稳、共济失调、头痛、斜视等,累及桥小脑角区时可见相应的脑神经脑神经症状。影像学CT常呈中等或稍高的密度影,边缘清楚而不规则,肿瘤内坏死、囊变及钙化少见,肿瘤较大时可发生大小不等的囊性变,钙化呈点状或团块状,邻近脑实质不受侵犯,增强除囊性变及坏死区域外,多数肿瘤显著增强,少数肿瘤轻度增强或不增强。该肿瘤呈良性生物学行为,预后良好,手术完全切除可治愈。
病理学特征:
1.大体特点
肿瘤呈菜花状,表面呈乳头状、绒毛颗粒状,组织易碎,灰白灰红色,边缘清楚,一般局限于脑室内,瘤内可见囊性变与出血、钙化。
2.镜下表现
肿瘤细胞与正常的脉络丛相似,具有纤维血管轴心的乳头状结构,部分可有复杂乳头,但肿瘤无实性排列。乳头表面被覆一层均匀一至的立方上皮细胞或柱状上皮细胞,少数出现不同程度的假复层。细胞核为圆形或椭圆形,形态温和,核分裂不存在或非常低。少数情况可出现嗜酸细胞变、粘液变性、腺泡状结构和结缔组织变性等。
3.免疫表型
脉络丛乳头状瘤表达CKpan(CK7阳性,而CK20通常为阴性)和vimentin,部分表达S-100、EMA、GFAP。Ki-67增殖指数极低,通常<1%,当>5%时诊断需谨慎。
分子遗传学
经典的细胞遗传学和基于全基因组的方法均证实脉络丛乳头状瘤存在超二倍体,
少数病例存在TP53突变。
预后:
脉络丛乳头状瘤是一种局限性的良性肿瘤,不会发生转移,可单独手术治愈,5
年生存率高达100%。
鉴别诊断:
1.正常的脉络丛:大体不形成菜花样肿物,镜下显示简单的乳头状结构,无假复层及细胞非典型性,无肿瘤性坏死及核分裂象。
2.非典型脉络丛乳头状瘤:CNS WHO 2级,组织学与脉络丛乳头状瘤相似,肿瘤的有丝分裂活性增加,但达不到脉络丛癌的诊断标准。必要的诊断标准,核分裂≥2个/10HPF,介于脉络丛乳头状瘤及脉络丛乳头状癌的诊断标准之间,Ki-67增殖指数一般在5%-9%之间。此外还可存在细胞增多,核异型性,乳头结构模糊及肿瘤性坏死等特点,然而这些条件为非必需的诊断条件。
3.脉络丛乳头状癌:CNS WHO 3级,组织学显示脉络丛分化,除乳头状结构外,还出现实性区域,且组织学具有显著异型性,包括:肿瘤细胞密度增加;核多形性;实性区域占比明显增加,乳头状结构减少;出现肿瘤性坏死;大量病理性核分裂象,>5个/10HPF,Ki-67增殖指数>10%,大部分病例基因检测存在TP53突变。
4.乳头状室管膜瘤:乳头状结构,肿瘤细胞大小形态一致,圆形或卵圆形,核深染,核仁不清,可见血管周围假菊形团形成。免疫组化GFAP弥漫阳性,S100阳性,EMA核旁点状或局灶阳性。
5.转移性甲状腺乳头状癌:临床具有甲状腺恶性肿瘤病史,乳头状结构表面细胞可见核沟及核内加包涵体,部分可见砂砾体结构,免疫组化表达TG,PAX8,TTF1。
*本文(包括图片)均为作者投稿, 仅供行业交流学习用,不作为医疗诊断依据。
参考文献
[1] WHO classification of tumours.Central Nervous System Tumours[M].5th ed.
[2] Sethi D,Arora R,Garg K,Tanwar P.Choroid plexus papilloma.Asian J Neurosurg 2017;12:139-41.


