【衡道丨病例】一例青少年小圆细胞恶性肿瘤病理诊断的历程
时间:2025-02-27 12:13:18 热度:37.1℃ 作者:网络
临床病史
病史:
14岁男性,发现右侧腹股沟淋巴结肿大半年余,予以头孢治疗后,腹股沟肿大淋巴结可消退。1月前感冒发热后,腹股沟淋巴结进行性增大,伴胀痛,无放射痛,无头痛、头晕、发热、盗汗等伴随症状。
既往史:
平素身体健康。
家族史:
否认家族成员相似病史,无遗传病史。
影像学检查
B超示:
“右侧盆腔血管走行区、右侧腹股沟区见多发肿大淋巴结,较大者短径约35mm,周围脂肪间隙混浊”。
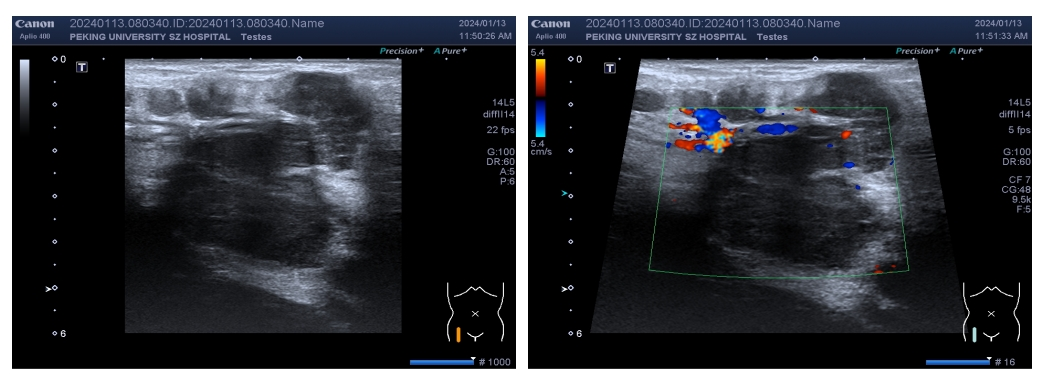
患者行B超下穿刺活检。
病理诊断历程
镜下所见:
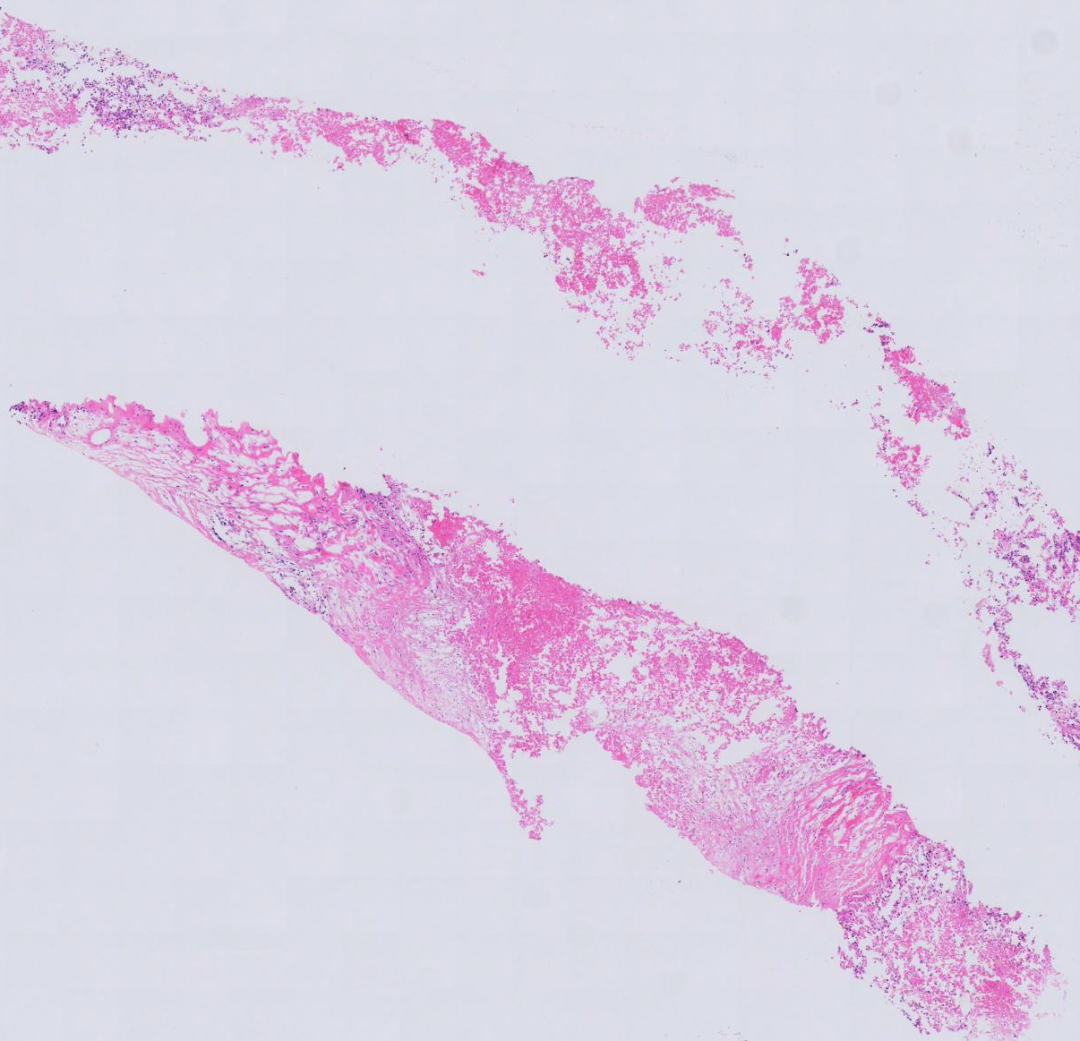
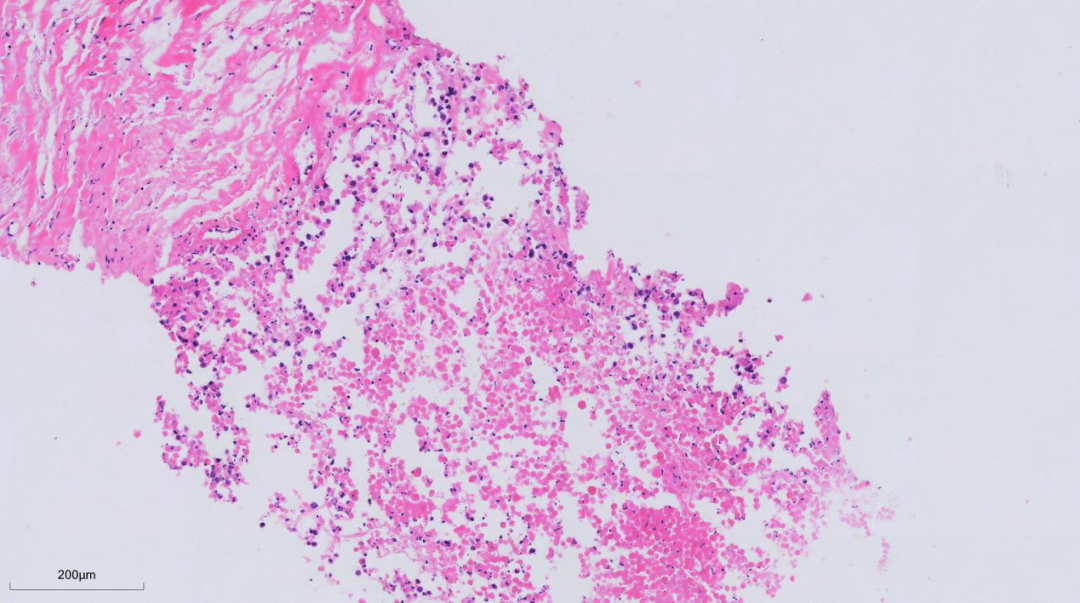
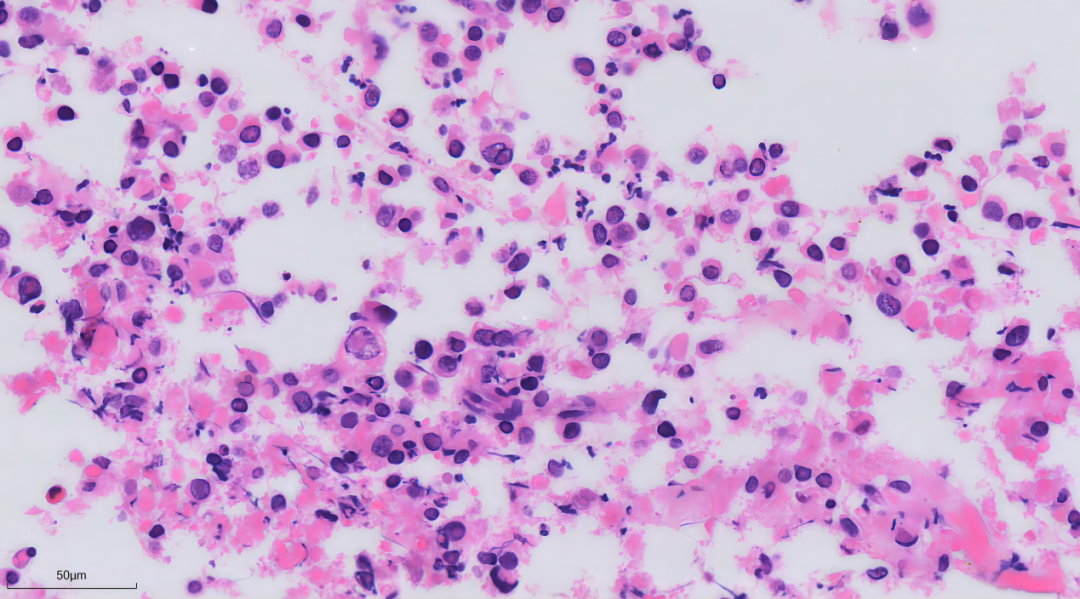
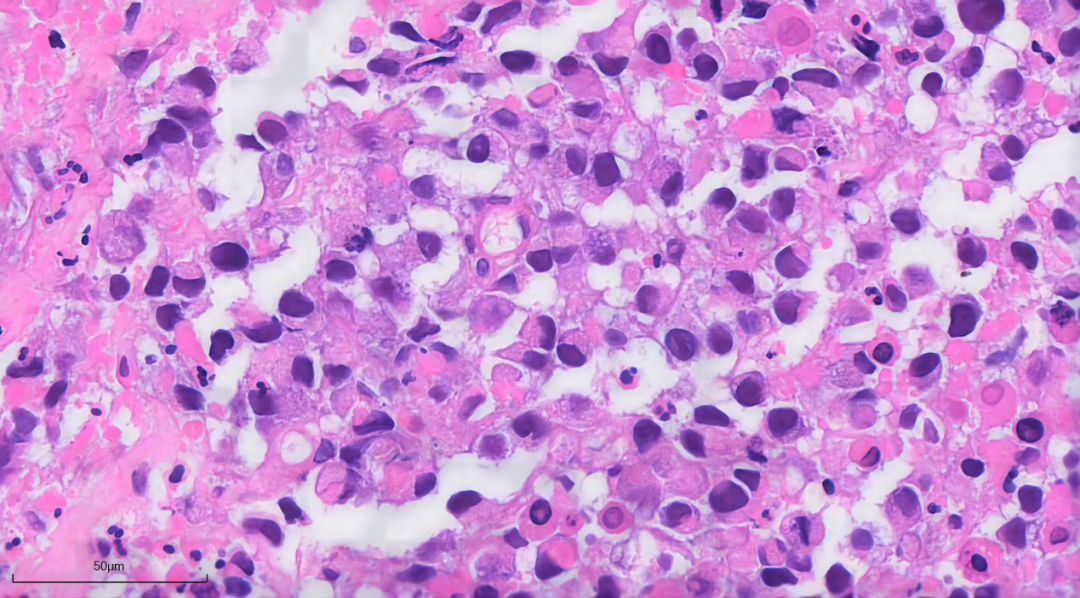
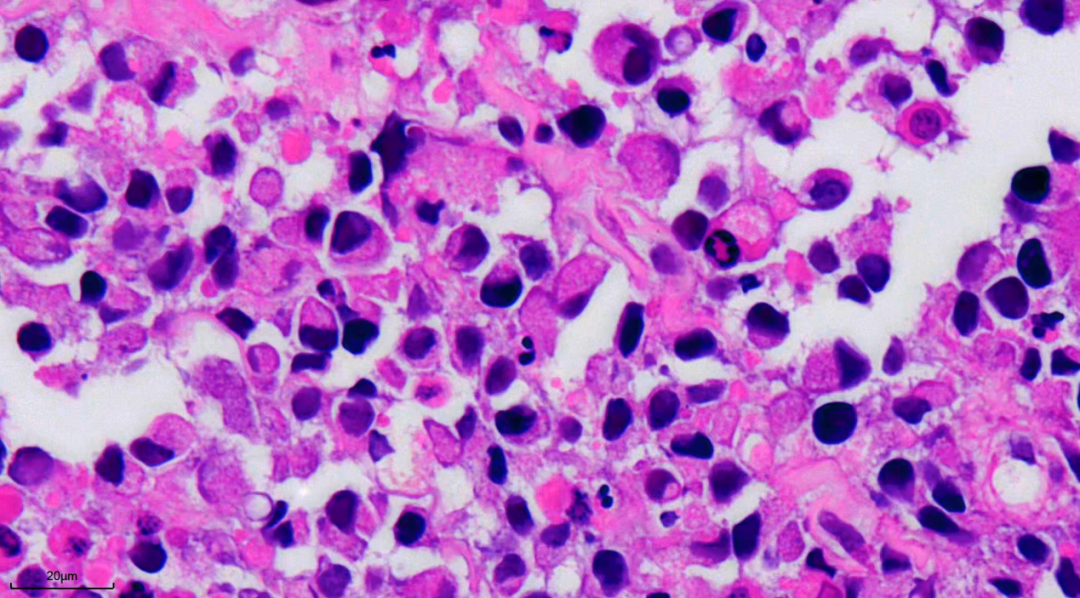
形态小结:
纤维胶原组织中见大片坏死,其中可见少量残存肿瘤细胞,细胞胞浆颗粒状或泡沫样,细胞核偏位,核膜不规则,可见核分裂像。
考虑诊断?
对于类似的小圆细胞恶性肿瘤,我们第一步先考虑分类,癌?淋巴瘤?恶黑?
第一批免疫组化:
我们的第一批免疫组化做了CD3、CD20、CK和S100,结果全是阴性。
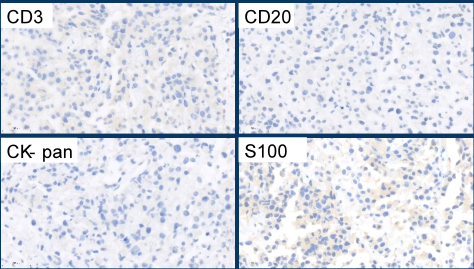
这时如何考虑?
先看一下临床线索:年轻人,临床及影像显示肿物位于腹股沟淋巴结;
初步免疫组化结果不支持转移癌、恶性黑色素瘤,淋巴瘤;
但是仍不能排除CD3、CD20阴性表达的淋巴瘤,如髓系白血病、浆细胞瘤、间变性大细胞淋巴瘤、淋巴母细胞淋巴瘤等;
此外,生殖细胞肿瘤仍不能排除。
开始做第二批免疫组化:
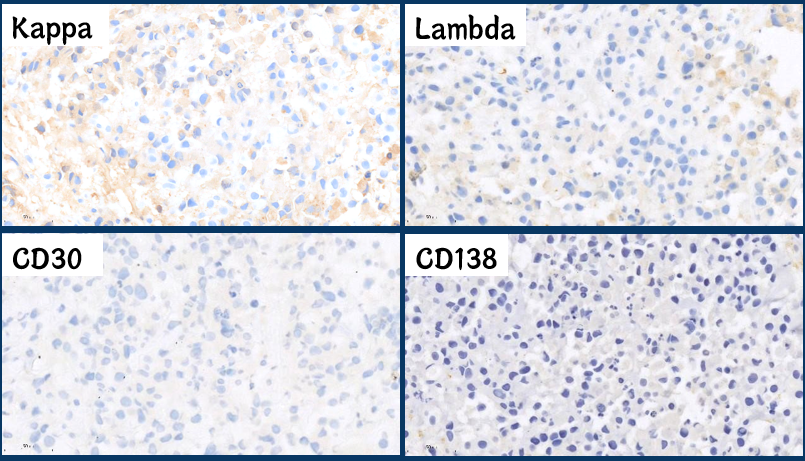
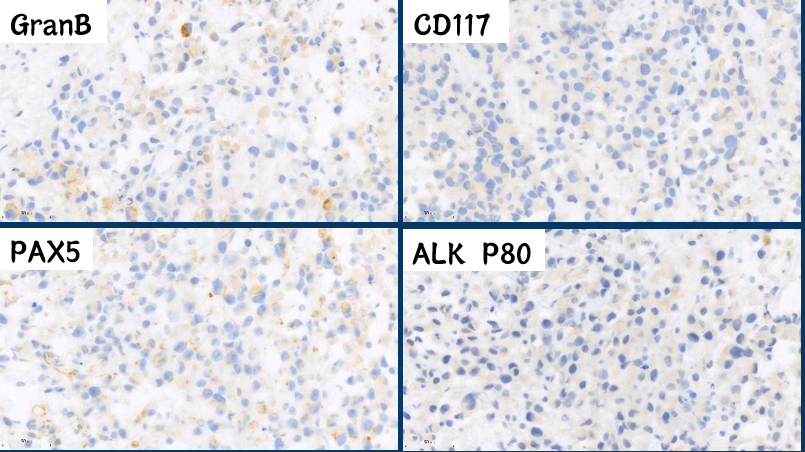
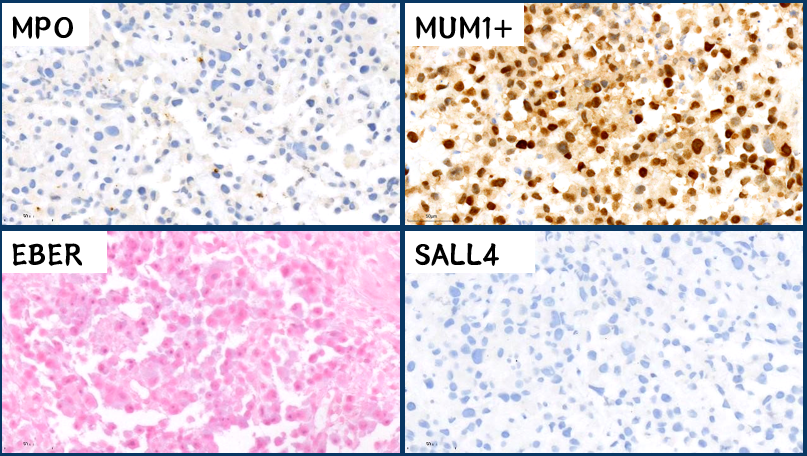
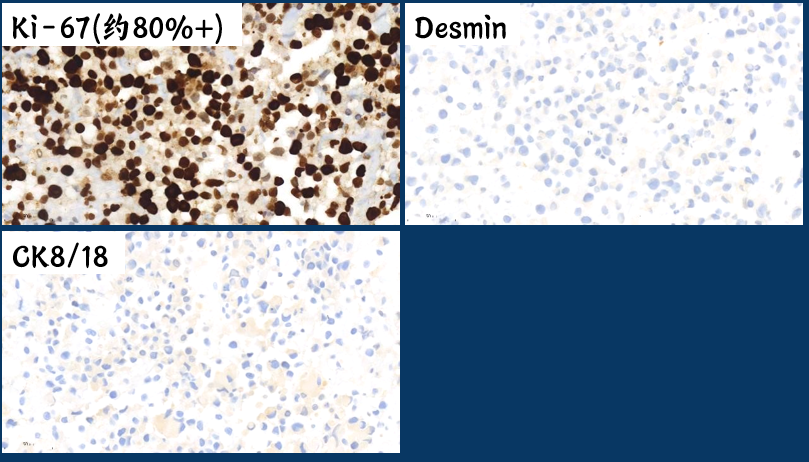
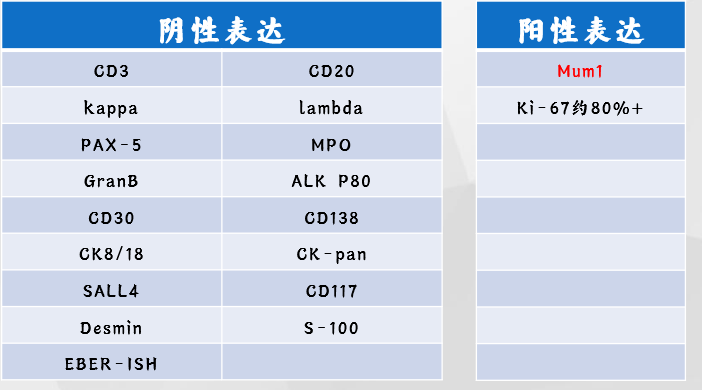
总结一下第二批免疫组化:
除了Mum1阳性,高增殖的ki67以外,其他都是阴性,感觉很有挫败感,此时临床不断催报告,患者家属也十分着急,每天想方设法来问报告,甚至包括广州的同道来问,我们倍感焦虑,这时候怎么办?如何发报告?
做病理医生的智慧千万条,第一条就是不会的时候及时求助,于是这个病例拿给我们主任看,主任找出了这么一段话发给我,让我加做恶黑的指标。
注:MUM1
阳性部位:细胞核
MUM1是一种淋巴细胞特异性转录因子,是干扰素调节因子(IRF)家族成员之一,在针对干扰素和一些细胞因子的基因调节方面起作用。在生发中心亮区MUM1通过与滤泡树突细胞接触后启动对B细胞分化过程中的后中心细胞进行免疫球蛋白基因调节。在这个阶段BCL-6表达被调低。MUM1主要在以下细胞和肿瘤中表达:部分生发中心细胞、浆细胞、活化T细胞、浆细胞瘤、部分弥漫大B细胞淋巴瘤以及多种其他B细胞淋巴瘤、间变性大细胞淋巴瘤以及多种外周T细胞淋巴瘤、霍奇金淋巴瘤、恶性黑色素瘤。不表达MUM1的疾病包括:Burkitt淋巴瘤(除少数病例外)、肥大细胞肿瘤、组织细胞肿瘤、结节性淋巴细胞为主霍奇金淋巴瘤的“爆米花细胞”。
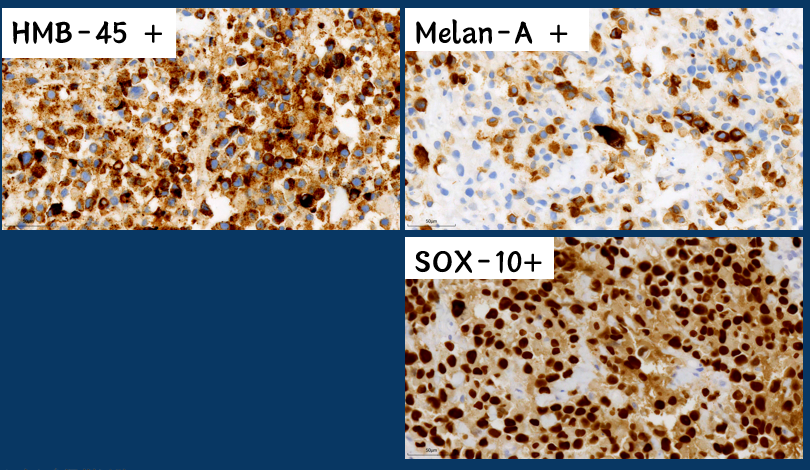
这个免疫组化,终于阳性了,证据指向恶性黑色素瘤,然而这个时候,我又有疑问了:经过反复问病史,病人并无全身的痣切除病史,而且病人十分年轻,14岁的恶性黑色素瘤转移至淋巴结你敢诊断不?
主任说,问千遍不如查一遍,于是病人被叫到了病理科,患者平素身体十分健康,是个专业的运动员学生,主任仔细查体,连患者的头皮都扒开仔细看,没有任何痣的迹象,而且发现肿瘤其实并不是位于腹股沟淋巴结,而是在软组织内。
那么对于一个年轻人,和恶性黑色素瘤相同表型的,还有什么要排除的呢?相信这时候大家都想到了,透明细胞肉瘤,其免疫表型上瘤细胞具有色素细胞分化,曾被称为软组织恶性黑色素瘤;分子改变是EWSR1基因融合。
继续做分子检测:
不出意外的检测到了EWSR1基因断裂。
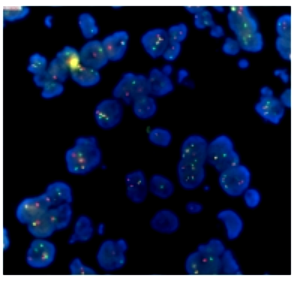
透明细胞肉瘤:
一般发生于20-40岁青年患者,女性稍多;最好发于足和踝,其次是膝,大腿,手,前臂;位置多较深,常与腱鞘或腱膜紧密相连,可累及至皮下,但表皮多完好;临床表现为生长缓慢、有时伴疼痛的肿物。该肿瘤恶性程度高,致死率37%-59%;多数病例发生复发转移,常见淋巴结转移,其次肺/骨;完整切除,必要时区域淋巴结清扫;常抵抗化疗,一些病例对TKI抑制药有反应,少数病例对PD1和放疗有反应。预测生物学行为较差的临床特征有:肿瘤大体有坏死,肿瘤超过5cm。
本例患者后去中山大学肿瘤医院会诊,会诊意见和我们意见一致,后来患者去上级医院进一步治疗。
诊断体会
对于这一例病例的诊断经历了大起大落的过程,我自己在其中也学到了很多,我们也进行了复盘,S100的阴性表达使我们误入歧途,而Mum-1阳性又让我们柳暗花明,进一步指明方向,自此得出结论:单一的免疫组化可能会误导你,必须要一组免疫组化来佐证。
以下是我们对该病例的小结:
1、S100阴性也不能排除恶性黑色素瘤或透明细胞肉瘤,需要与SOX10联合使用。
2、Mum-1阳性表达有提示恶性黑色素瘤和透明细胞肉瘤的作用,有文献使用免疫组织化学分析了透明细胞肉瘤(n=11)、原发性恶性黑色素瘤(n=14)和转移性恶性黑色素瘤(n=11)中MUM-1的表达。结果发现92.3%的原发性黑色素瘤和81.3%的转移性黑色素瘤MUM-1阳性,在72.7%的透明细胞肉瘤中观察到MUM-1表达。建议将MUM-1添加到通常的黑色素细胞标志物组中可能是一项有用的辅助研究。

3、病理医生需谨慎对待临床病史,必要时亲自查体,获得一手临床资料。
4、被催报告时,千万不要着急,认真分析每一个线索。
最后,感谢尹为华主任医师和陶丽丽主任医师对本病例的指导。


