主动脉内球囊反搏泵(IABP)是怎么工作的?
时间:2025-02-28 12:09:33 热度:37.1℃ 作者:网络
作为一名心血管重症领域工作多年的临床医师,笔者曾亲眼见证无数危重病人在主动脉内球囊反搏泵(IABP)的辅助下转危为安。这些年来,IABP作为最古老且仍被广泛使用的机械循环支持设备,在危重症心血管患者的救治中发挥着不可替代的作用。本文主要参考教科书,结合笔者经验简单介绍IABP的工作原理、适应症、操作要点及常见问题。
一、IABP的工作原理
主动脉内球囊反搏泵(Intra-Aortic Balloon Pump, IABP)是一种机械循环辅助装置,最早于20世纪60年代应用于临床,是第一种机械循环支持(MCS)设备,至今仍被广泛使用。尽管现在有更先进的设备如Impella、TandemHeart和ECMO(体外膜肺氧合)可提供更强大的血流支持,IABP因其相对简单的操作和明确的效果仍是临床常用工具。
基本构成
IABP系统主要由三部分组成:
-
控制台:位于体外,提供气体(通常是氦气或二氧化碳)来充盈和排空球囊
-
球囊导管:经由股动脉插入,定位于主动脉内
-
监测系统:记录患者动脉压、心电图和设备参数
血流动力学效应
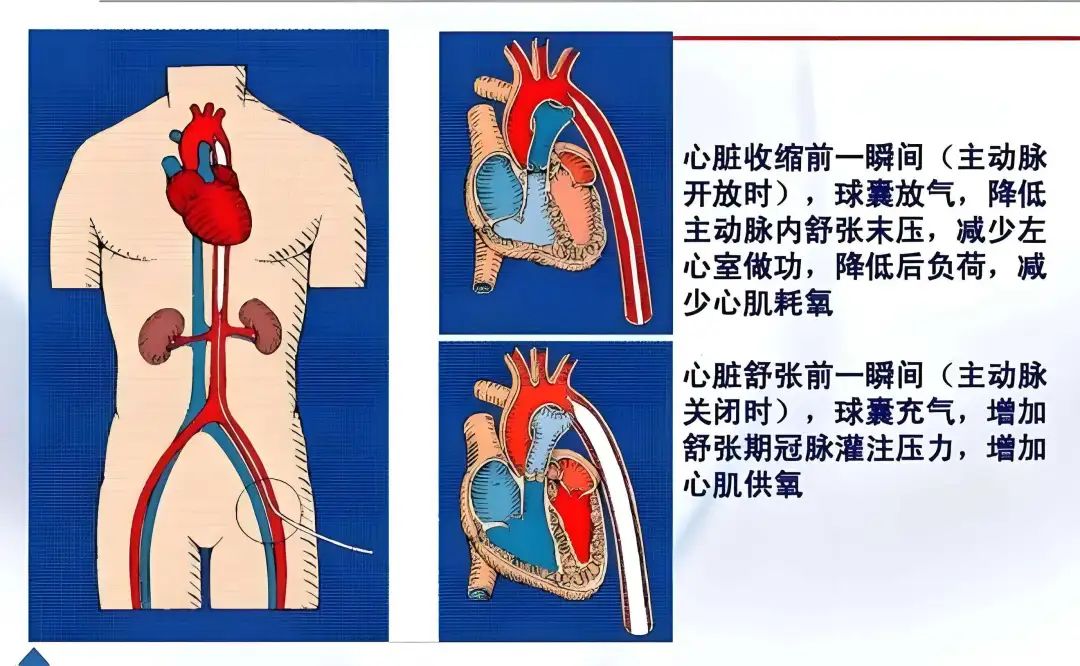
IABP通过在心脏周期的不同阶段同步充盈和排空球囊来辅助循环,其工作原理基于两个主要效应:
-
**舒张期充盈(Diastolic Inflation)**:
-
心脏舒张期开始时,球囊迅速充盈
-
增加主动脉根部和冠状动脉的舒张压(DBP)
-
提高冠状动脉灌注压,改善心肌供氧
-
这一效应被称为"舒张期增强"
-
**收缩期排空(Systolic Deflation)**:
-
心脏收缩期开始前,球囊迅速排空
-
降低主动脉内压力,减少左心室排血阻力
-
减轻心脏后负荷,降低心肌耗氧量
-
改善心排血量,这一效应被称为"收缩期卸载"
通过这种机制,IABP实现了:
- 降低心脏工作负荷
-
减少心肌氧耗
-
增加冠状动脉灌注
-
提高心排血量和全身组织灌注
二、IABP的临床适应症
IABP主要应用于需要短期循环支持的情况,典型适应症包括:
1. 心源性休克
-
急性心肌梗死后的心源性休克是最常见适应症
-
作为挽救生命的桥梁治疗,为后续介入或手术赢得时间
2. 高危冠状动脉介入治疗
-
左主干或多支复杂病变的患者
-
严重左心功能不全(EF<30%)患者进行PCI前预防性使用
3. 心脏手术相关
-
心脏手术前高危患者的预防性支持
-
体外循环困难撤离的患者
-
心脏手术后低心排综合征
4. 急性心力衰竭
-
药物治疗难以控制的急性失代偿心力衰竭
-
作为心脏移植或长期辅助装置的桥梁治疗
5. 严重心律失常
-
药物治疗无效的顽固性室性心律失常
-
伴血流动力学不稳定的心律失常
三、IABP的植入与定位
笔者体会:建议始终准备多种规格的导管,提前评估患者血管条件,并确保有经验丰富的护理团队协助。在紧急情况下,这些准备可以节省宝贵的时间,也能大幅降低并发症发生率。
植入方式
IABP的植入通常由心脏专科医师(心脏病专家或心脏外科医生)完成,主要有两种植入方式:
-
经皮穿刺法:
-
最常用的方法,适用于大多数患者
-
通常选择股动脉作为入路
-
Seldinger技术导管置入
-
优点:操作简单,可在床旁完成
-
缺点:需要患者严格卧床,增加血栓和感染风险
-
外科切开法:
-
适用于股动脉条件不佳或有禁忌证的患者
-
可选择腋动脉或锁骨下动脉作为替代入路
-
需要血管外科手术
-
优点:可允许患者适度活动,减少肢体缺血风险
-
缺点:操作复杂,并发症可能性增加
球囊定位
理想的IABP球囊位置为:
-
近端:位于左锁骨下动脉开口远端约2cm处
-
远端:位于肾动脉开口近端上方
正确定位的意义:
-
避免阻塞重要分支血管(如锁骨下动脉、肠系膜动脉、肾动脉)
-
确保最佳的血流动力学效应
-
减少并发症风险
确认方法:
-
术中透视引导
-
术后胸片确认(球囊近端标记应位于主动脉弓下方)
四、IABP设备监测与报警设置
设备监测与报警系统
IABP设备配备了先进的监测系统,用于实时观察患者状态和设备功能:
-
控制台监测功能:
-
显示动脉压力波形与趋势
-
心电图监测与同步
-
球囊充盈与排空时间记录
-
治疗参数实时显示(如辅助频率、触发模式)
-
报警系统: 设备会在检测到问题时发出警报,以便医护人员及时干预。常见报警包括:
-
心律失常或心率异常报警
-
同步失败报警
-
球囊漏气或破裂报警
-
气体供应不足报警
-
电源或电池问题报警
-
应对措施:
-
发生报警时,医护人员应立即评估患者状态
-
检查设备连接和设置
-
根据报警类型采取相应处理措施
-
必要时手动模式操作或更换设备
-
临床监测指标: 使用IABP期间需密切监测以下患者指标:
-
穿刺部位出血或血肿
-
肢体温度、颜色、脉搏
-
感染征象
-
血小板计数
-
尿量
-
乳酸水平
-
混合静脉血氧饱和度
-
意识状态
-
心率和心律
-
ST-T改变
-
新发传导阻滞
-
动脉血压(收缩压、舒张压、平均动脉压)
-
中心静脉压
-
心排血量/心指数
-
肺毛细血管楔压(如有肺动脉导管)
-
血流动力学参数:
-
心电图监测:
-
组织灌注指标:
-
并发症监测:
模式设置
IABP可设置不同的辅助模式:
-
1:1模式:每个心动周期辅助一次,提供最大支持
-
1:2模式:每两个心动周期辅助一次,中等支持
-
1:3模式:每三个心动周期辅助一次,最小支持
笔者建议:在调整IABP模式时,许多年轻医生往往过于急于减弱支持强度。我的经验是,即使患者血流动力学参数改善,也应在1:1模式下再维持至少12小时以巩固疗效,然后才逐步过渡到1:2模式。过早减弱支持强度可能导致患者状态反复,延长总体治疗时间。此外,在模式调整后的前30分钟是最关键的观察期。
模式选择原则:
-
初始通常选择1:1模式提供最大支持
-
随着患者状态改善,可逐步过渡到1:2、1:3模式
-
撤机前的训练阶段常用1:3模式
触发方式
IABP的工作需要与心脏周期同步,可采用以下触发方式:
-
心电图触发:最常用,通过R波识别心动周期
-
动脉压触发:当心电图不理想时的替代选择
-
内部触发:在无法获得可靠外部信号时的应急方式
五、IABP的并发症及处理
常见并发症
-
血管相关:
-
肢体缺血(发生率2-30%):表现为肢体苍白、疼痛、感觉异常、脉搏消失
-
血管损伤:动脉夹层、假性动脉瘤、动脉穿孔
-
出血:穿刺点出血、后腹膜血肿
-
栓塞相关:
-
动脉栓塞:脑栓塞、肠系膜栓塞、肾栓塞、肢体栓塞
-
气体栓塞:球囊破裂导致氦气或二氧化碳栓塞
-
感染相关:
-
局部感染:穿刺点感染、蜂窝织炎
-
系统性感染:导管相关血流感染、败血症
-
血液学相关:
-
血小板减少:由于血小板粘附在球囊表面
-
溶血:长期使用可能导致机械性溶血
-
设备相关:
-
球囊破裂
-
定位移位
-
设备故障
并发症预防与处理
-
肢体缺血预防与处理:
-
使用小尺寸球囊(如30-40ml)
-
定期评估肢体血运
-
出现缺血症状时考虑更换入路或外科干预
-
出血预防与处理:
-
穿刺操作精细,避免多次穿刺
-
严格控制抗凝强度(ACT维持在180-220秒)
-
局部加压和输血支持
-
感染预防与处理:
-
严格无菌操作
-
规范化导管护理
-
怀疑感染时及时抗生素治疗和导管替换
-
设备相关问题处理:
-
熟悉报警系统和应急处理流程
-
设备故障时的替代支持方案
-
定期检查和维护设备
六、IABP的使用时长与撤除
使用时长
IABP是一种临时性辅助装置,不能永久留置。使用时长考虑因素:
-
典型使用时长:
-
大多数情况下使用数小时至数天
-
心源性休克通常需要48-72小时支持
-
特殊情况下可延长至1-2周
-
影响因素:
-
原发疾病严重程度
-
心功能恢复情况
-
是否作为桥接治疗
-
并发症的发生与否
-
活动限制:
-
经股动脉置入需卧床保持腿部伸直
-
经腋动脉或锁骨下动脉置入可允许有限活动
撤机准备
撤机前需评估以下指标:
-
血流动力学稳定:
-
平均动脉压≥65mmHg
-
心指数≥2.2L/min/m²
-
尿量≥0.5ml/kg/h
-
药物支持情况:
-
血管活性药物用量明显减少
-
强心药物需求减低
-
原发病控制:
-
心肌梗死后恢复期
-
心力衰竭得到控制
-
手术后恢复良好
撤机步骤
-
逐步减少支持:
-
从1:1模式逐步过渡到1:2、1:3模式
-
每个阶段观察患者耐受情况
-
抗凝调整:
-
停止肝素输注,等待ACT降至正常
-
或使用鱼精蛋白中和肝素
-
拔除技术:
-
完全放气球囊
-
缓慢拔出导管
-
穿刺点加压30分钟以上
-
或使用血管闭合装置(如Angio-Seal)
-
拔管后监护:
-
继续心电监护24小时
-
密切观察穿刺部位出血
-
规律评估肢体血运
-
限制活动6-8小时
七、临床案例分享
案例一:急性心肌梗死并发心源性休克
病例描述: 65岁男性,急性前壁ST段抬高型心肌梗死,伴持续胸痛、血压下降(80/50mmHg)、端坐呼吸、四肢湿冷,诊断为心源性休克。
治疗过程:
-
紧急放置IABP(1:1模式)
-
IABP支持下完成冠状动脉造影和前降支支架植入
-
ICU继续IABP支持72小时
-
心功能逐渐恢复,按1:2→1:3→撤机流程成功撤除
效果评价: IABP及时支持稳定了血流动力学,为确定性治疗(PCI)争取了时间,最终患者康复出院。
案例二:难治性心力衰竭
病例描述: 58岁女性,扩张型心肌病病史5年,近期反复心衰加重,药物治疗效果不佳,入院时EF 15%,伴肺水肿、低血压。
治疗过程:
-
放置IABP辅助循环
-
优化强心、利尿、血管扩张药物治疗
-
IABP支持7天,作为心脏移植的桥梁治疗
-
成功进行心脏移植手术
效果评价: IABP作为桥梁治疗,有效控制了心衰症状,维持了器官灌注,使患者安全等待到合适的供体心脏。
八、常见问题与解答
Q1: IABP与其他机械循环支持装置相比有何优缺点?
回答: IABP的主要优点包括操作简便、成本较低、并发症相对较少;缺点是血流动力学支持强度有限(仅增加心排血量约0.5L/min)。相比之下:
-
Impella提供更直接的左心室减负和更强的血流支持(可增加2.5-5L/min)
-
ECMO提供完全的心肺支持,但并发症风险更高
-
不同设备应根据患者具体情况和支持需求选择
Q2: IABP在心源性休克的治疗中地位如何?
回答: 虽然2012年IABP-SHOCK II研究质疑了IABP在心源性休克中的死亡率获益,但在临床实践中,IABP仍被广泛用于:
-
药物治疗不能稳定的血流动力学休克
-
机械并发症(乳头肌断裂、室间隔穿孔)导致的心源性休克
-
高危PCI的辅助支持
-
作为更强大MCS装置的桥梁治疗
Q3: IABP禁忌症有哪些?
回答: IABP的绝对禁忌症包括:
-
重度主动脉瓣关闭不全
-
主动脉夹层
-
主动脉瘤
相对禁忌症包括:
-
外周血管疾病
-
主动脉瓣机械瓣膜
-
凝血功能障碍
-
无法纠正的低体温
Q4: IABP相关的FDA召回通知有哪些?
回答: 近年来,部分IABP设备因各种原因被召回,包括设备故障、漏气或过热风险。被召回的型号包括:
-
Arrow FiberOptix和Arrow UltraFlex球囊泵
-
Datascope/Maquet/Getinge的CardioSave Hybrid和CardioSave Rescue球囊泵
使用设备前应确认是否在召回范围内,并遵循厂家的最新指导。
总结
IABP技术虽然古老,但其临床价值不容忽视。掌握这一技术,对于从事心血管急危重症救治的医生至关重要。希望本文能为医学生和年轻医生提供有价值的参考。


