酮症酸中毒会导致甲减吗?
时间:2023-02-22 06:16:32 热度:37.1℃ 作者:网络
前 言
糖尿病在内分泌科属于常见病种,其急性并发症临床上常以酮症酸中毒多见,在糖代谢的过程中甲状腺激素也有参与其中,当酸症酸中毒跟甲减同时存在的时候,之间是否存在联系?今分享两例糖尿病酮症酸中毒引发的甲减案例。
案例经过
病患为6岁小男孩,临床表现:多饮,多尿一周,腹痛,咳嗽,精神差1天,气促半天,伴有深大呼吸伴呼出烂苹果气味。既往体健。查体:咽稍红,扁桃体Ⅰ°肿大,双肺呼吸音粗,可闻及少许痰鸣音,余正常。
辅助检查:入院前一天11月22号在其他医院检查显示血糖23.5mmol/L,↑血气分析PH:6.86,↓HCO3-:5.3mmol/L,↓血常规,白细胞37.12×10^9/L,↑血红蛋白146g/L,血小板:259×10^9/L,腹平片:未见异常。
11月22号晚上入院儿科重症病房(PICU)治疗,入院后监测随机血糖增高,血气分析提示代谢性酸中毒,血钾:3.2mmol/L,↓血常规:白细胞29.44×10^9/L,全血CRP<10.0mg/L,酮体(只测β-羟丁酸):4699umol/L,甘油三酯:2.57mmol/L,↑糖化血红蛋白:13.5%,↑肝肾功能,心肌酶,凝血功能大致正常。
治疗方面:1动态调整胰岛素降糖,以及补液纠酸;2糖尿病饮食,注意监测血糖;3予以头孢唑肟抗感染;4;口服氯化钾溶液;5监测患儿神志,血糖等变化。
经过治疗后,血糖,酮体较前有下降,GAD抗体检查:37.4IU/ml,↑胰岛素:11.9pom/L,↓C肽:0.06nom/L,↓均下降,甲状腺功能三项FT3:1.66pom/L,↓FT4:8.51pom/L,↓TSH:0.342uIU/L,↓均下降,诊断为:1一型糖尿病并发酮症酸中毒,2急性胃黏膜病变,3急性支气管炎,对症治疗,请内分泌科会诊指导皮下胰岛素及相关饮食,动态复查相应指标,会诊意见建议:积极补液,扩容,纠正酮症酸中毒,维持电解质平衡等处理,血糖维持在7-10mmol/L之间,待病情稳定,酸中毒基本纠正,酮体接近正常可转至内分泌科使用胰岛素泵进一步强化治疗。
11月26号:病患酸中毒已基本纠正,酮体已转阴,肝肾功能正常,电解质稍差,血糖13.42mmol/L,血糖波动较大,经家属同意,转入内分泌继续进一步治疗,经过内分泌专科强化治疗,达到出院条件后予以出院。
案例分析
笔者所在岗位为发光免疫室,检测项目多为激素和肿瘤类项目,甲状腺功能(FT3,FT4,TSH)为常规检测项目,一日笔者照常在审核甲功类报告时,发现一例甲功异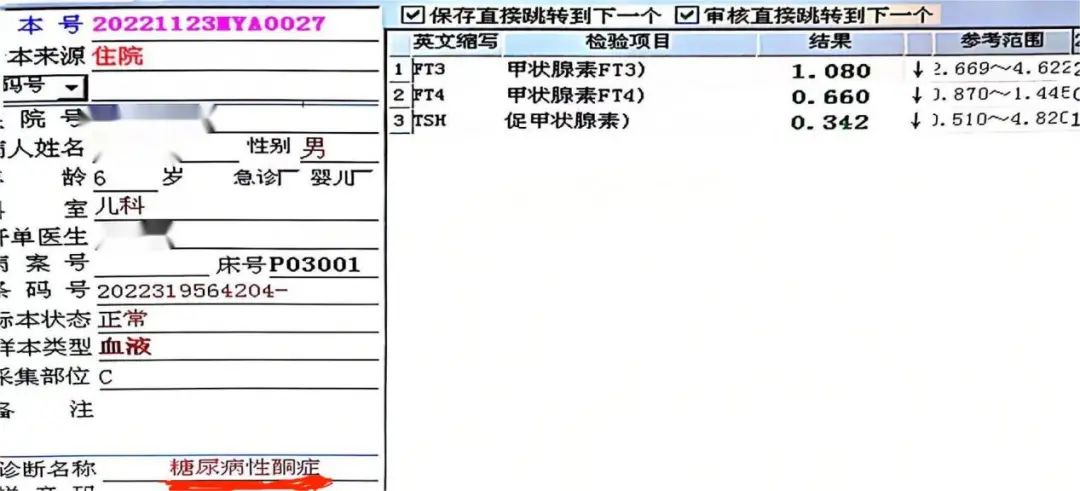
笔者刚看到报告时候,心存疑惑,从笔者的个人检验角度分析甲减原因:FT3,FT4下降,提示为甲减,TSH不升反降,跟平时的甲减不太一样,首先排除检测误差,查看室内质控均在控,复查结果也一致,排除实验室误差。
由于FT3,FT4受下丘脑-垂体-甲状腺(hypotha lam us-pi tuitaryt hyroid,HPT)轴调控,以负反馈调节方式运行,原发于甲状腺部位的甲减FT3,FT4下降,TSH会负反馈升高,继发于垂体和下丘脑则TSH多为正常或者下降,故此分析甲减的病变部位不在甲状腺,而在下丘脑或者垂体,为中枢性甲减。
至于到底病变部位为下丘脑还是垂体则需要通过TRH兴奋实验来鉴别,一般中枢性的甲减以垂体病变多见,由于垂体功能不足导致的TSH分泌减低进而导致甲减,同时多伴有其他垂体激素(FSH,LH,PRL,GH等)的下降,但是患者为6岁小孩,内分泌调节轴尚未发育成熟,故测定垂体激素以及TRH兴奋实验结果可能不太理想,还是得从其他方面寻找线索。
小孩中枢性甲减病因常为先天性的下丘脑-垂体发育缺陷,脑外伤影响下丘脑-垂体功能,以及相关垂体肿瘤引起等,但是笔者觉得甲减证据好像又不是很充分,查看患儿的其他检查结果,血红蛋白正常,这跟甲减患者常呈现轻,中度贫血是不相符合的,血脂稍高,符合甲减特点,并未做甲状腺,垂体相关的影像学检查,查看病历信息,临床症状一栏并未提及有甲减的临床表现,病史也无相关线索,也并未有相关的甲减诊断,因此甲减的证据不足。
再次仔细查看病历信息跟检查结果,患者入院诊断为糖尿病酮症酸中毒,那酮症酸中毒跟跟甲减之间存在联系吗?笔者突然想起低T3综合征,也叫非甲状腺病态综合征(严重的急性或慢性全身性疾病、手术、禁食引起的甲状腺激素异常,但甲状腺机能往往正常的状态),患者诊断为酮症酸中毒,病情严重,直接转ICU治疗,说明当时人体处于严重的应激状态中,导致甲状腺功能出现异常,是符合非甲状腺病态综合征的特点的。
但是怎么区分中枢性甲减还是非甲状腺病态综合征?实验室的鉴别手段较少,反三碘甲状腺原氨酸(rT3)可以作为鉴别试验之一,中枢性甲减正常,而非甲状腺病态综合征多增高,笔者实验室未开展此项目,只能继续从其他方面分析,非甲状腺病态综合征多伴有严重的急性或慢性全身性疾病,且甲功会跟随病情而变化,中枢性甲减的甲功多无变化,于是动态监测患者相关指标和甲功检测结果:

从上图可以看出甲功指标(FT3,FT4,TSH)随着血糖,酮症的纠正,以及炎症指标的下降而逐渐的上升,FT4,TSH都恢复到正常水平,FT3略低一点,估计恢复到正常还需要点时间。
患者甲功基本恢复也验证笔者的猜想,开始的甲减是因为患者正处于严重的应激状态所导致的,随着应激状态的解除,甲功随即好转,而应激的出现则是因为酮症酸中毒所导致的,而并非是中枢性的甲减。
在监测患者指标时,发现患者的尿酸结果变化过大,而肾功能其他其他指标(肌酐,尿素氮)却并未出现太大波动,查看23号上午治疗措施中有使用甘露醇治疗,考虑为甘露醇引起的肾小管对尿酸的重吸收减少,排泄增加所导致的,这种情况笔者在生化室值班审核神经外科患者的尿酸结果时经常出现类似上文的情况,而甘露醇为神经外科常见治疗药物之一。血脂稍高考虑为胰岛素缺乏导致血糖利用障碍,脂肪组织动员增加,导致血脂增高。
无独有偶,隔天笔者审核另外一个甲功异常的结果时也出现相似的情况,结果见下图:
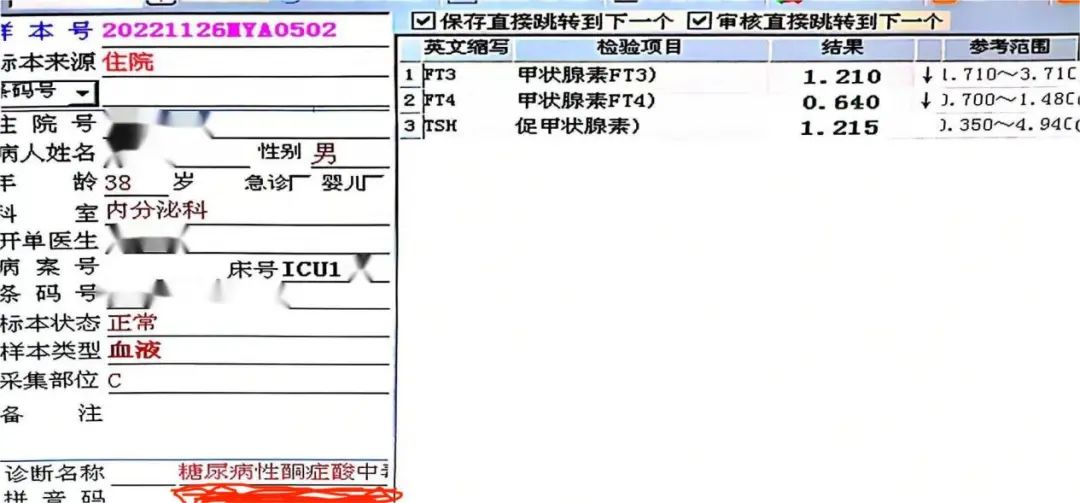
患者情况跟上文患者基本一致,都是重度酮症酸中毒,直接转入ICU治疗,不同的是此患者TSH为正常的,如果单从结果分析,又会得出中枢性甲减的结论,结合病情以及动态监测患者指标及甲功数据,结果如下:

甲功变化趋势跟上文基本一致,不过此患者甲功较上文恢复较快。患者中间有一次血糖严重偏低则是因为胰岛素使用过量导致的。
两个病例从最开始的甲减到基本恢复到正常,可排除中枢性方面原因,严重的酮症酸中毒使患者处于严重的应激状态,使甲状腺功能出现一过性的异常,且以甲减表现出来,酮症酸中毒跟甲减并无直接关系,严重的应激状态才是原因,而酮症酸中毒只是诱因之一。
处于严重应激状态下,会导致甲状腺功能调节,甲状腺激素的转化会出现一过性的异常,轻度的表现为只有FT3下降,严重的FT3,FT4,下降,甚至三项都下降的情况,这一类情况统称为非甲状腺病态综合征。
根据笔者的工作经验,并不是所有的酮症酸中毒都会导致甲功异常,而在重型的酮症酸中毒中多见,同时笔者也发现在严重疾病下也会出现类似情况,如消化内科大出血的患者,重症胰腺炎,尿毒症透析患者,ICU病区以及最近新冠病毒感染导致的重症肺炎中都出现了类似于甲减的非甲状腺病态综合征情况。
同时也发现有药物导致一过性的甲功异常的情况,也是以甲减表现出来,消化内科常用的生长抑素类药物,如奥曲肽,呼吸内科,ICU常使用的糖皮质激素药物,甲功检测也出现类似上文的结果,等病情好转后,甲功又逐渐恢复正常。至于非甲状腺病态综合征需不需要治疗(治疗措施也是以补充甲状腺激素为主)有所争议,但是积极的治疗原发疾病肯定是无疑的。
知识拓展
研究表明[1]:在没有原发性甲状腺疾病的情况下,甲状腺激素水平可因应激,手术,疾病等原因下降,这叫做正常甲状腺病态功能综合征(SES),跟上文的非甲状腺病态综合征是一回事,只是称谓不同。
SES多是可逆的,随着应激原的消失,甲状腺激素水平可恢复正常 ,SES实验室检查多为 :T3水平降低,rT3水平升高,T4无明显变化,TSH正常或减低。
近年来大量研究发现多种原因可引起机体应激反应导致SES,常见病因有感染、脓毒血症、心力衰竭、呼吸衰竭、代谢性疾病、糖尿病、饥饿、营养不良、慢性退行性疾病、异体骨髓移植、创伤、烧伤、外科手术、体外循环等。
一般认为SES的发病机制有:
(1)甲状腺激素代谢异常:应激状态下,T4向T3转化减少。
(2)甲状腺腺体功能不全:在应激状态下,外周血管收缩,血流重新分布,甲状腺供血减少;机体发生炎症反应,炎性细胞激活,炎症因子产生增加,都可以影响甲状腺功能。
(3)HPT轴功能改变 :人体组织对TRH,TSH的反应性降低,TSH脉冲式分泌减少,TSH的生物活性受到抑制,甲状腺组织受到TSH的刺激减少,对TSH的反应性减低。
SES分为两种类型,SES-1:又称低T3综合征,是临床上最常见的类型,其特征是血清T3下降,rT3升高,T4及TSH水平多正,SES-1型是较为常见类型,病变程度较轻,预后较好。SES-2:随着病情加重,不仅T3降低,T4也可能下降,即为SES-2,又叫低T4综合征。常见于较长时间处于应激状态或者应激强度过大的情况,SES-2患者病死率更高,提示病情重,预后不良。
文中提到,临床工作中正确鉴别SES和存在原发性甲状腺疾病的患者十分重要,应激状态下皮质醇分泌增加,可以通过测定血清皮质醇加以鉴别,必要时可以通过TRH激发试验鉴别。文中研究结论也显示:后期随病情康复逐渐恢复,FT3平降低最明显,TSH水平最先恢复.
另一篇ICU患者甲状腺激素水平与临床意义[2]研究中,其结论表明:(1)ICU患者容易发生甲状腺激素异常,主要表现为FT3、FT4下降,且待病情好转后FT3及FT4可较入院时好转。在一项1型糖尿病酮症酸中毒并发非甲状腺疾病病态综合征者3型脱碘酶mRNA水平研究[3]中结论显示:DKA(酮症酸中毒)患者T3、FT3及FT4水平明显低于照组,随着DKA的纠正,其水平逐渐回升,直至DKA后14d,FT3及FT4恢复至对照组水平,而T3仍未恢复至对照组水平。
SES是否需要治疗,历来争议比较大,早期研究认为,血清三碘甲状腺原氨酸(T3)主要参与机体的分解代谢,所以它的降低对机体减少能量和蛋白质的消耗有着非常重要的作用,是机体的一种保护性机制,但是在确定病因的情况下,一般都是积极的治疗原发疾病,但也有报道在合并非甲状腺病态综合征的危重症患者给予小剂量优甲乐补充治疗,可以改善血清甲状腺激素水平,同时可以改善患者症状[4-5]。
总结
当检验人员在审核报告的过程中,对结果进行分析时候,一定要结合病情,以及病情变化的特点来分析检验结果,使检验结果回归病情解释当中,单独对检验结果进行纸面上的分析,往往可能会得出错误结论,不可取。
当甲功表现出现不合理的甲减情况时候,尤其是在患者病情严重时,需要考虑非甲状腺病态综合征,当与中枢性甲减不好鉴别时,可以通过动态监测甲功的变化来协助判断,此病在病情严重的情况下多见,尤其是在ICU的患者中比例更高,需要对此病加深认识,避免误诊,误治。
专家点评
南华大学附属第二医院副主任技师 伍海英
许多一线检验工作人员对非甲状腺病态综合征不是很了解,在甲状腺激素水平测定中对出现的异常情况一般会进行复查然后发出结果,建议动态复查,但是很少对本次结果作出正确分析和探索,但是笔者在长期的检验工作中具有敏锐的直觉和经验,能对结果进行深入研究和追踪,了解来龙去脉和归纳总结,在此案例中查阅病例了解到患者应激状态甲状腺激素低下,并非实际甲状腺低下,且有优秀的临床医生了解疾病也并未针对甲状腺进行治疗,而是追踪甲状腺激素水平作出合理得临床诊治,有这样优秀的临床和检验医生的队伍对患者作出正确分析和判断,是我们每一个医务人员有的态度和知识储备,在工作中认真仔细,发现问题分析问题并解决问题,归纳总结,才会形成良性反馈。

