权威发布|慢加急性肝衰竭中西医结合诊疗指南
时间:2023-07-20 17:15:15 热度:37.1℃ 作者:网络
1、范围
本指南适用于慢加急性肝衰竭(ACLF)的诊断、辨证、治疗、预防与调护等,供各级医疗机构的肝病科、传染科、消化科、急诊科、中医消化科、中医感染病科等相关科室医护人员的使用。
2、证据综合报告
2.1 证据等级标准
采用GRADE分级系统对纳入证据的有效性和安全性进行汇总和质量评价。根据GRADE方法,将证据质量分为高、中、低3个等级(表1)。在证据分级过程中,考虑5个降级因素——偏倚风险、不精确性、不一致性、不直接性以及发表偏倚,以及三个升级因素——效应量大、剂量反应关系、可能的混杂因素。

2.2 推荐强度
参照GRADE分级系统将推荐意见分为“强(1)” “弱(2)”两级。强推荐定义为“充分考虑到了证据的质量、患者可能的预后情况及治疗成本而最终得出的推荐意见”,弱推荐定义为“证据价值参差不齐,推荐意见存在不确定性,或推荐的治疗意见可能会有较高的成本疗效比等,更倾向于较低等级的推荐”,通过问卷方式进行专家投票,汇总得出推荐强度。
3、术语和定义
ACLF:是指在慢性肝病基础上,由各种诱因引起以急性黄疸加深、凝血功能障碍为肝衰竭表现的临床症候群,可合并包括肝性脑病、腹水、电解质紊乱、感染、肝肾综合征、肝肺综合征等并发症,以及肝外器官功能衰竭。患者黄疸迅速加深,血清总胆红素(TBil)≥10倍正常值上限或每日上升≥17.1μmol/L,有出血表现,凝血酶原活动度(PTA)≤40%或国际标准化比值(INR)≥1.5。
急黄:是指在胁痛、积聚、鼓胀等基础上,由于疫毒复发、饮酒、重感外邪、劳累等诱因,导致湿热毒邪互结,熏蒸肝胆,疏泄失司,胆液不循常道而外溢肌肤,临床表现以面目、皮肤、小便骤然发黄为主症,并伴有极度乏力、恶心、呕吐等全身及消化道症状,部分患者可伴身热、烦渴,甚则神昏、谵语或昏愦不语等,本病亦属于“肝瘟”“瘟黄”等诊治范畴。
4、诊断
4.1 西医诊断
临床问题1:ACLF的西医诊断标准是什么?
临床问题2:如何判定ACLF的严重程度,其分期及分级的标准有哪些,各有何特点?
推荐意见1:ACLF指在慢性肝病基础上,由各种诱因引起短期内(通常指4周内)出现黄疸迅速加深(血清TBil≥10倍正常值上限或每日上升≥17.1 μmol/L),凝血功能障碍(PTA≤40%或INR≥1.5),临床出现肝性脑病、腹水、消化道出血、严重感染、肝肾综合征等并发症,或出现肝外器官功能衰竭(A1)。
推荐意见2:ACLF可分为3型,A型:在慢性非肝硬化肝病基础上发生的ACLF;B型:在代偿期肝硬化基础上发生的ACLF,通常在4周内发生;C型:在失代偿期肝硬化基础上发生的ACLF(A1)。
推荐意见3:根据临床表现的严重程度,ACLF分为前期、早期、中期和晚期(A1)。
4.2 中医诊断
临床问题3:ACLF的中医病名如何定义?
临床问题4:ACLF中医证型如何分布?不同证型有哪些证候特征?
4.2.1 病名诊断
急黄是在“胁痛”“积聚” “鼓胀”等基础上,由于疫毒复发、重感外邪、饮酒、劳累等诱因导致急骤起病,出现黄疸迅速加深、极度乏力、恶心呕吐、厌食、脘腹胀满、小便不利等症状,或伴发热烦躁,神昏谵语,或见吐血、衄血、便血、或肌肤出现瘀斑,可见舌质红绛,苔黄而腻,脉弦数或弦细数。
4.2.2 证候诊断
慢加急性肝衰竭证候均为本虚标实,实证中以热、毒、湿、瘀为主,虚证以气虚、阳虚、阴虚最为常见。由于患者的基础病变、发病诱因、病情不同,随着病程演变而发生不同程度的虚实变化,并贯穿疾病的全过程。
推荐意见4:ACLF证候多为本虚标实、虚实夹杂,HBV- ACLF的主要证型包括:毒热蕴结证、湿热蕴结证、气虚瘀黄证、脾肾阳虚证和肝肾阴虚证。证候特征如下,凡具备主症3项(其中主症①必备),或主症2项(其中主症①必备)加次症2项,即可诊断(B1)。
(1) 毒热蕴结证
主症:①发病急骤,身黄、目黄,颜色鲜明甚至其色如金;②困倦乏力;③呕恶厌食或脘腹胀满;④或见壮热、神昏谵语,或有出血表现(吐血、衄血、便血、肌肤瘀斑)。
次症:①口干口苦,或口渴但饮水不多;②大便秘结;③尿黄赤而短少;④皮肤瘙痒,或抓后有出血点,或皮肤灼热;⑤苔黄干燥或灰黑,脉数有力(洪数、滑数、弦数等);或舌少苔、苔薄白或薄黄,脉弦或弦涩;或舌质红,或红绛,或紫暗,或有瘀斑、瘀点。
(2) 湿热蕴结证
主症:①身目黄染,小便短黄;②肢体困重,乏力明显;③口苦泛恶,脘腹胀满;④高热或身热不扬;
次症:①大便黏滞秽臭或先干后溏;②口干欲饮或饮而不多;③舌质红,舌苔黄腻,脉弦滑或弦数。
(3)气虚瘀黄证
主症:①身目发黄,小便色黄,面色晦暗;②困倦乏力;③纳差,腹胀。
次症:①口淡无味或口干不欲饮;②便溏或便秘③朱砂掌,蜘蛛痣,或胁下痞块;④舌质暗或淡胖有齿痕;苔白或白腻或白滑,脉弦或弦滑或沉迟。
(4) 脾肾阳虚证
主症:①身目黄染、色黄晦暗;②畏寒肢冷,或少腹腰膝冷痛;③神疲,纳差;④食少便溏或饮冷则泻;
次症:①腹胀,恶心呕吐;②头身困重;③口干不欲饮;④下肢浮肿,或朱砂掌、蜘蛛痣,或有胁下痞块;⑤舌质淡胖,或舌边有齿痕,舌苔腻或滑、舌苔白或稍黄,脉沉迟或弱。
(5)肝肾阴虚证
主症:①身目晦暗发黄或黄黑如烟熏;②头晕目涩,腰膝酸软;③口干,口渴;④全身燥热或五心烦热。
次症:①形体消瘦;②少寐多梦;③胁肋隐痛,遇劳加重;④腹壁青筋,朱砂掌及蜘蛛痣;⑤腹胀大如鼓,水肿;⑥舌红少津,脉细数。
5、治疗
5.1 西医治疗原则
临床问题5:ACLF的西医治疗原则是什么?
ACLF应早期诊断、早期治疗,加强监护并动态评估病情,并采取积极有效的治疗措施以改善患者的预后。目前,肝衰竭尚缺乏特效的治疗药物,内科治疗主要包括相应的病因治疗和综合支持治疗,并积极预防和治疗各种并发症。病情较重者可行人工肝血液净化技术支持治疗,对于经内科综合治疗及人工肝治疗病情无好转或恢复的患者,应行肝移植。
5.2 中医治疗原则
临床问题6:ACLF中医治疗原则有哪些?
基于“湿、热、毒、瘀、虚”的核心病机,ACLF基本治法主要包括解毒凉血、清热利湿、益气活血、健脾温阳、滋补肝肾等。
推荐意见5:湿热疫毒是我国ACLF患者的主要病因,血分瘀热是重要病机,“解毒凉血利湿法”是治疗ACLF的重要法则(B1)。
推荐意见6:ACLF病情凶险,传变极快,截断逆挽法是抢救肝衰竭成功的关键手段(B1)。
推荐意见7:顾护脾胃是促进ACLF恢复、提高临床疗效的有效方法(B1)。
5.3 西医治疗
临床问题7:ACLF常规治疗手段有哪些?
临床问题8:人工肝血液净化技术和肝移植治疗是否能提高ACLF生存率?其治疗时机如何掌握?
5.3.1 支持治疗
急性期强调患者卧床休息,病情稳定后可适当活动;重视营养支持治疗,推荐低脂、高碳水化合物、适量蛋白饮食,夜间加餐补充能量,必要时给予静脉补充,纠正水、电解质及酸碱平衡紊乱。静脉补充白蛋白或新鲜血浆以纠正低蛋白血症、改善凝血功能。注意消毒隔离,预防医院内感染。
5.3.2 病因治疗
病因治疗对肝衰竭的转归、预后具有重要意义,首先应去除诱因(如重叠感染、饮酒、药物影响等),其次应积极针对病因进行治疗。(1)病毒性肝炎所致ACLF:对HBV DNA阳性的ACLF患者,应尽早给予抗病毒治疗;对HBV DNA阴性、HBsAg阳性的ACLF患者,如未有其他明确诱因,亦建议尽早给予抗病毒治疗,优先考虑使用低耐药风险的核苷(酸)类似物,如恩替卡韦、替诺福韦等一线药物。对于其他病毒感染者,可依据病原学参考该病的抗病毒治疗。(2)药物性肝损伤:因药物所致急性肝衰竭,应立即停用可疑的药物。(3)其他类型肝衰竭:应尽可能在明确病因的基础上给予相应的病因治疗,如确诊为自身免疫性肝炎所致的肝衰竭,应在恰当时机予以免疫抑制治疗。
5.3.3 抗炎、降酶、退黄治疗
推荐应用抗炎保肝药物(甘草酸制剂等)、抗氧化解毒保肝药物(如水飞蓟类药物等)、肝细胞膜保护剂(如多烯磷脂酰胆碱等)以及利胆退黄(如熊去氧胆酸、丁二磺酸腺苷蛋氨酸等)药物。
5.3.4 肠道微生态治疗
肝衰竭患者存在肠道微生态失衡,建议应用肠道微生态调节剂或采用粪菌移植治疗,以减少肠道细菌易位或内毒素血症。
5.3.5 免疫调节治疗
关于免疫调节剂特别是肾上腺皮质激素在肝衰竭治疗中的应用尚存在不同意见。既往指南中推荐如自身免疫性肝炎及重症酒精性肝炎或急性酒精中毒等非病毒感染性肝衰竭,可考虑应用肾上腺皮质激素治疗;其他原因所致肝衰竭早期或前期无相关禁忌证的情况下可酌情短期使用,糖皮质激素对降低TBil水平有一定效果,文献报道其应用有助于降低肝衰竭患者的住院病死率和腹水发生率。
5.3.6 人工肝支持治疗
推荐意见8:人工肝支持疗法通过清除肝衰竭时产生的毒素、促炎性细胞因子等有害物质,减轻进一步肝损伤和全身炎症反应、改善肝衰竭并发症,为肝细胞再生及肝功能恢复创造条件,或为肝移植等待肝源争取时间。根据ACLF患者的不同病情恰当地选择人工肝支持疗法(B1)。
5.3.7 肝移植治疗
推荐意见9:肝移植手术时机:诊断ACLF后3~7天,欧洲慢性肝衰竭联盟慢加急性肝衰竭评分(CLIF-C ACLFs) 2~3级患者需优先进行肝移植治疗。亚太肝病研究学会ACLF研究联盟(AARC)评分,ACLF Ⅰ~Ⅱ级治疗1周内评分无下降者和AARC ACLF Ⅲ级者应优先行肝移植治疗(B1)。
5.4 中医辨证论治
临床问题9:针对不同分期的ACLF患者,中西医结合治疗的优势人群是哪些?
临床问题10:中西医结合诊疗ACLF是否比单纯西医治疗更有优势?是否能提高患者生存率,是否能够改善患者临床指标或临床症状?
临床问题11:针对ACLF不同证型患者应推荐使用哪些中药方剂或中成药?其有效性和安全性如何?
根据ACLF的不同发病阶段的特点及分期进行中医辨证治疗,疾病早期以过度炎症反应、肝细胞大量坏死为特征,应采取中西药物相互配合抑制过激的免疫反应,如肝衰竭早期使用抗病毒药通过抑制病毒复制控制免疫反应,可尝试应用短程激素,此期多表现为毒热蕴结证及湿热蕴结证,中药以清热凉血、解毒化瘀为主,配合通腑泄浊祛邪外出以逆流挽舟、截断病势控制病情进展;肝衰竭中期以免疫低下、器官功能紊乱、虚实夹杂为特征,配合应用免疫增强剂以减少感染、增强机体抵御病邪的能力,通过益气养阴、温补脾肾等中药振奋正气驱邪外出,防止患者进展到终末期;肝衰竭晚期,肝体肝用俱损,脾肾阳虚,阴竭阳亡,伴多器官功能衰竭,临床表现以虚证为主,此时当顾护胃气、扶正固本,尽早行人工肝、肝移植治疗,预防和治疗多器官功能衰竭。肝衰竭恢复期,病变日久,正气耗伤,气血阴阳俱损,此期当以补益气血、调和阴阳为主,配合营养支持治疗,促进肝细胞再生及肝功能的恢复。
5.4.1 毒热蕴结证
推荐意见10:ACLF毒热蕴结证的病机为湿热蕴毒,搏结脉络,脾失健运,腑气不通。治法:解毒凉血,健脾化湿。推荐方药:解毒凉血方加减(B1);推荐中成药:赤丹退黄颗粒(B1)。
5.4.2 湿热蕴结证
推荐意见11:ACLF湿热蕴结证病机为湿热疫邪,阻滞中焦,熏蒸肝胆,脉络瘀阻。治法:清热利湿,健脾化瘀。推荐方药:复方茵陈方加减(B1);推荐中成药:茵栀黄口服制剂/注射液、苦黄颗粒/注射液(C2)。
5.4.3 气虚瘀黄证
推荐意见12:ACLF气虚瘀黄证病机为湿热疫毒邪气已见衰退,正气已伤,气血亏虚,湿热留羁,痰瘀互结。治法:益气化瘀,解毒退黄。推荐方药:益气解毒化瘀方加减(B1);推荐中成药:八珍丸(C2),瘀黄明显者可联合八宝丹胶囊(C2)。
5.4.4 脾肾阳虚证
推荐意见13:ACLF脾肾阳虚证病机为湿毒久羁,耗伤正气,气虚及阳。治法:健脾温阳,化湿解毒。推荐方药:茵陈四逆汤加减(B1);推荐中成药:金匮肾气丸(C2),湿热未清者可合用茵栀黄制剂或苦黄制剂(C2)。
5.4.5 肝肾阴虚证
推荐意见14:ACLF肝肾阴虚证病机为湿热之邪,内蕴脾胃,熏蒸肝胆,久则肝血不足,肝肾亏虚。治法:滋补肝肾,健脾化湿。推荐方药:补肾生髓成肝方加减(B2);推荐中成药:六味地黄丸合二至丸(C2)。
5.5 常见并发症中医治疗
临床问题12:中西医结合诊疗ACLF并发症方面是否具有优势?
推荐意见15:针对ACLF并发肝性脑病,中医辨证治疗联合中药灌肠治疗,可降低其短期病死率。推荐药物:大黄乌梅煎剂(B1);推荐中成药:安宫牛黄丸(B1)。
推荐意见16:针对ACLF肠道菌群失调,中医“解毒”疗法可调节肠道菌群失衡、改善肝功能。常见证候为毒瘀互结证,治以清热利湿、解毒化瘀法。推荐药物:解毒化瘀颗粒(B2)。
推荐意见17:针对ACLF合并自发性腹膜炎中医辨证为瘀毒互结证的患者,中西医结合治疗可有效控制其炎症反应,改善凝血功能和肝功能。推荐药物:血必净注射液(C2)。
6、诊疗流程图(图1)
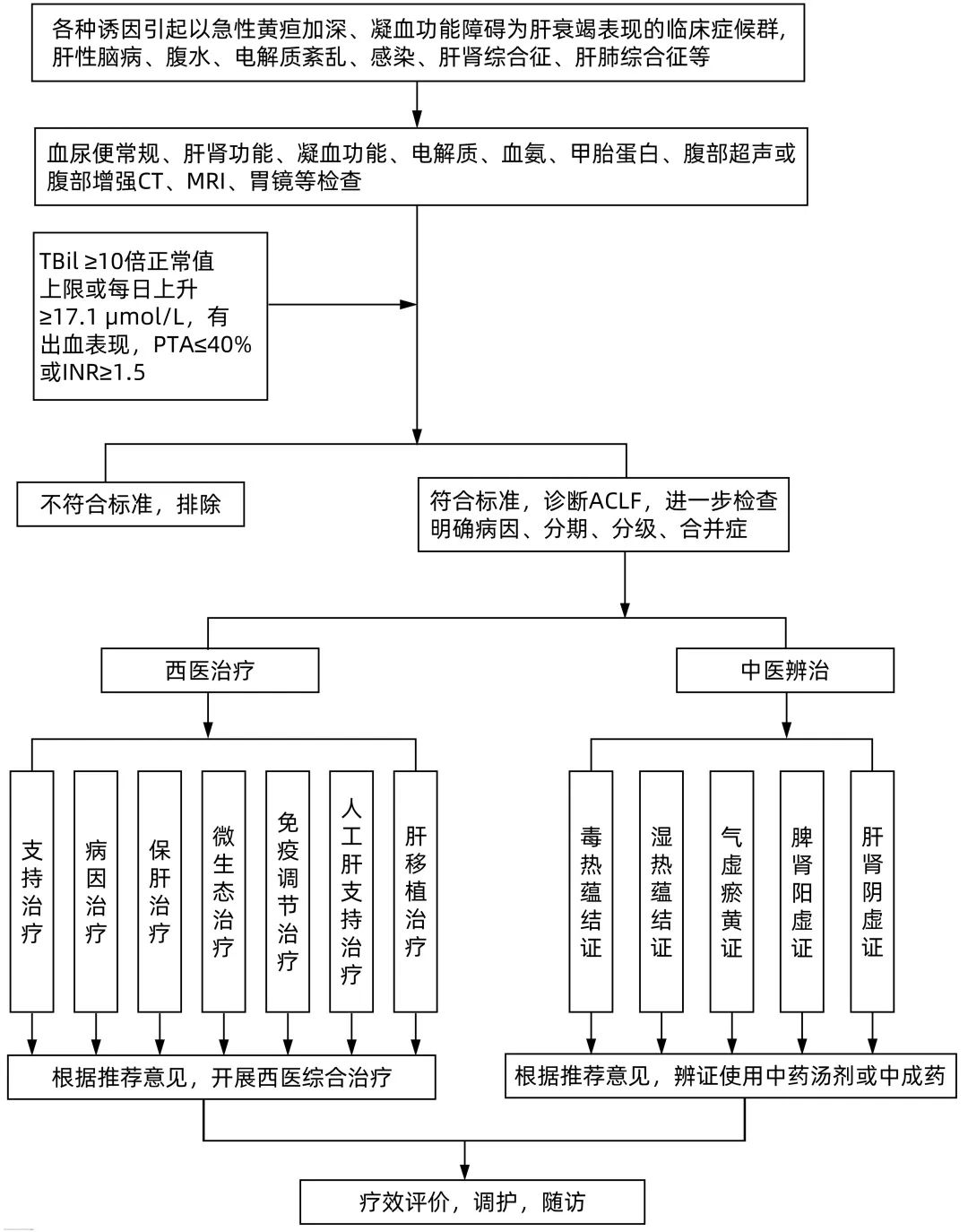
图1 ACLF中西医结合诊疗流程图
全文下载
http://www.lcgdbzz.org/cn/article/doi/10.3969/j.issn.1001-5256.2023.07.006.


