骨性关节炎的康复治疗
时间:2023-04-01 15:33:26 热度:37.1℃ 作者:网络
01 定义
骨性关节炎(Osteoarthritis,OA)是一种以关节疼痛、压痛、活动受限、弹响、积液和不同程度局部炎症为特征的慢性退行性疾病,主要病理特征为关节软骨退变、软骨下骨硬化、骨赘形成以及滑膜炎症等。
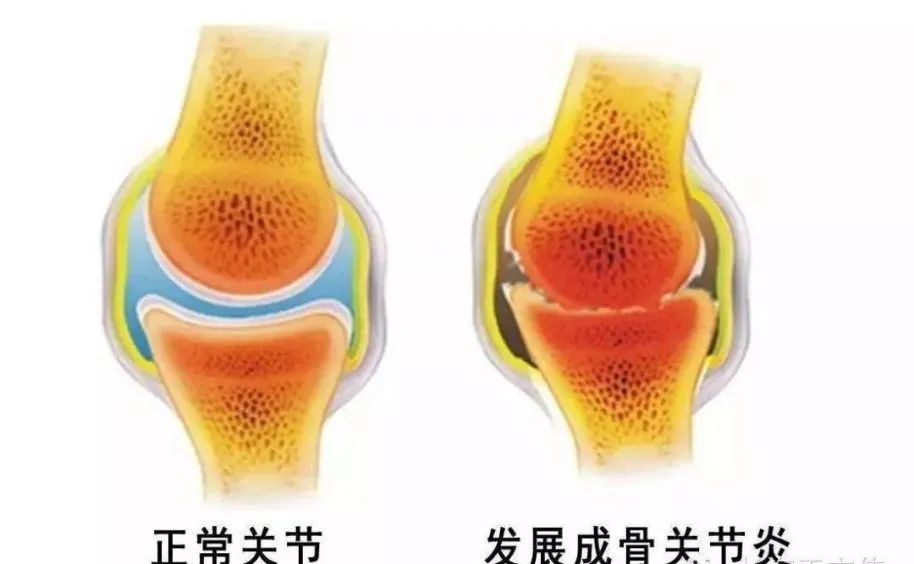
02 发病机制
发生发展与年龄、体重、性别、雌激素、自身免疫等诸多因素有关
03 临床表现
01疼痛:
逐步加重的钝痛、间隙性的摩擦痛,一般休息后好转,有时与天气有关。
休息痛——软骨下骨充血。
疼痛程度不一定与X线片所示骨病变等同。
02僵硬:
关节僵硬感常出现在清晨或一段时间关节不活动后。活动后关节疼痛减轻,活动度增大。持续时间一般不超过30分钟。
03功能障碍:
(1)髋关节0A——屈曲、外旋和内收畸形。
(2)膝关节0A——内侧关节间隙狭窄,膝内翻畸形。
(3)手部0A——手指畸形大多外侧偏斜畸形拇指腕掌关节内收,掌指关节过伸畸形。
04 辅助检查
X线检查:
OA在多个征象出现后,X线平片结合临床资料多能确诊,不必再行其它影像检查。但在典型征象出现前,特别是病变尚处于软骨退变阶段而骨质增生轻微或尚未出现,平片往往无能为力。
CT:
能更早更精确发现平片所能见到的全部征象,且易于观察关节腔及滑囊内是否有较多积液,以便排除其它关节疾病,但CT检查难以直接观察关节软骨的变性坏死,关节间隙的轻微变窄及关节的半脱位。因此CT检查的主要目的在于排除其它关节病而非诊断该病。
MRI:
MRI技术可以提高0A的早期诊断率,随意观察关节内及其周围微细结构,包括关节软骨、韧带及半月板等。具有X线平片无法比拟的优越性,是观察膝关节骨关节炎的最好方法之一。
05 诊断标准
01髋关节OA的诊断标准:
(1)临床标准:(ESR为血沉)
①前1个月大多数时间髋痛
②髋内旋<15°
③ESR<45mm/h
④屈曲<115°
⑤内旋>15°
⑥晨僵<60分钟
⑦年龄>50岁
⑧内旋时疼痛
满足①+②+③项 或 ①+②+④项 或 ①+⑤+⑥+⑦+⑧项可诊断髋骨关节炎。
(2)临床、实验室和放射学标准:
①前1个月大多数时间髋痛
②ESR<20 mm/h
③X线片有骨赘形成
④X线片髋关节间隙狭窄
满足①+②+③项 或 ①+②+④项 或 ①+③+④项可诊断髋骨关节炎。
02膝关节OA的诊断标准:
(1)临床标准:
①前1个月大多数时间有膝痛
②有骨摩擦音,关节活动时有骨响声
③晨僵<30分钟
④年龄≥38岁
⑤膝检查有骨性膨大(骨性肥大)
满足①+②+③+④项 或 ①+②+⑤项 或 ①+④+⑤项者可确诊。
(2)临床+实验室+放射学标准:
①前1个月大多数时间有膝痛
②X线检查显示有骨赘形成
③滑液检查符合骨关节炎
④年龄≥40岁
⑤晨僵<30分钟
⑥有骨擦音,关节活动时有骨响声
满足①+②项 或 ①+③+⑤+⑥项 或 ①+④+⑤+⑥项可确诊。
03手OA的诊断标准:
①前1个月大多数时间有手痛、发酸或发僵
②10个指定的指间关节中有硬性膨大的≥2个
③掌指关节肿胀≤2个
④远端指间关节硬性组织肥大>1个
⑤10个指是的关学的不形的9个
满足①+②+③+④项 或 ①+②+③+⑤项可诊。
06 非药物治疗
01有氧运动训练:
①有氧训练:
适合的有氧运动能使OA患者恢复受损软骨及改善软骨糖胺聚糖含量,从而减轻关节疼痛、
功能障碍,并提高肌肉的力量,提高他们的生活质量和体能。
②力量训练:
力量运动训练对于OA患者恢复肌肉力量是必不可少的。力量训练的主要作用是缓解关节疼痛、僵硬、增强肌肉力量、改善身体机能。
02行动支持 :
主要减少受累关节负重,可采用手杖、拐杖、助行器等
03力线改变:
改变负重力线 根据OA所伴发的内翻或外翻畸形情况,采用相应的矫形支具或矫形鞋以平衡各关节面的负荷。
07 药物治疗
01局部药物治疗:
首先可选择非甾体抗炎药(NSAIDs)的乳胶剂、膏剂、贴剂和非NSAIDs擦剂等局部外用药。可以有效缓解关节轻中度疼痛,且不良反应轻微。
02全身镇痛药物:
依据给药途径,分为口服药物、针剂以及栓剂。非甾体消炎镇痛药物及软骨保护剂包括双醋瑞因、氨基葡萄糖、依托考昔片、塞来昔布胶囊等可以缓解疼痛。部分药物如维骨力、硫酸软骨素可参与软骨代谢,延缓软骨退变。
03关节腔药物注射:
关节腔药物注射 ①注射透明质酸钠可起到润滑关节,保护关节软骨和缓解疼痛的作用。②糖皮质激素,对NSAIDs药物治疗4~6周无效的严重OA或不能耐受NSAIDs药物治疗、持续疼痛、炎症明显者,可行关节腔内注射糖皮质激素。但若长期使用,可加剧关节软骨损害,加重症状。因此,不主张随意选用关节腔内注射糖皮质激素,更反对多次反复使用,一般每年最多不超过3~4次


