【BCJ】多发性骨髓瘤CAR-T清淋:苯达莫司汀对比氟达拉滨和环磷酰胺
时间:2023-11-29 14:28:48 热度:37.1℃ 作者:网络
苯达莫司汀清淋化疗
CAR-T细胞治疗前的清淋预处理可为 CAR-T 扩增创造了有利的免疫和细胞因子环境,以及直接的细胞毒性影响,并与疗效改善相关。研究表明,在 B 细胞恶性肿瘤中,氟达拉滨和环磷酰胺 (Flu/Cy) 联合清淋优于环磷酰胺单药。2022年许多国家经历了氟达拉滨短缺,需要采用替代清淋方案。
《Blood Cancer Journal》近日发表一篇文章,报告了斯坦福大学和希望之城两个中心接受苯达莫司汀清淋标准治疗 BCMA CAR-T 治疗的安全性和疗效,并与 Flu/Cy 清淋的结局进行了比较。

研究结果
作者纳入两个中心接受标准BCMA CAR-T——idecabtagene vicleucel (ide-cel)和ciltacabtagene autoleucel (cilta-cel),治疗多发性骨髓的连续患者56例患者,其中14例接受苯达莫司汀,42例接受Flu/Cy。苯达莫司汀队列的中位随访时间为10.4个月,而 Flu/Cy 队列为12.8个月。所有存活患者至少随访6个月。CAR-T 治疗前第-4、-3天给予苯达莫司汀90 mg/m2,CAR-T输注当天视为第0天;由于机构方案的变化,3例患者在第-5和-4天接受苯达莫司汀。对于接受 Flu/Cy 治疗的患者,在 CAR-T 输注前第-5、-4和-3天给予环磷酰胺300 mg/m2和氟达拉滨最多30 mg/m2;根据机构方案,根据肌酐清除率调整氟达拉滨剂量。
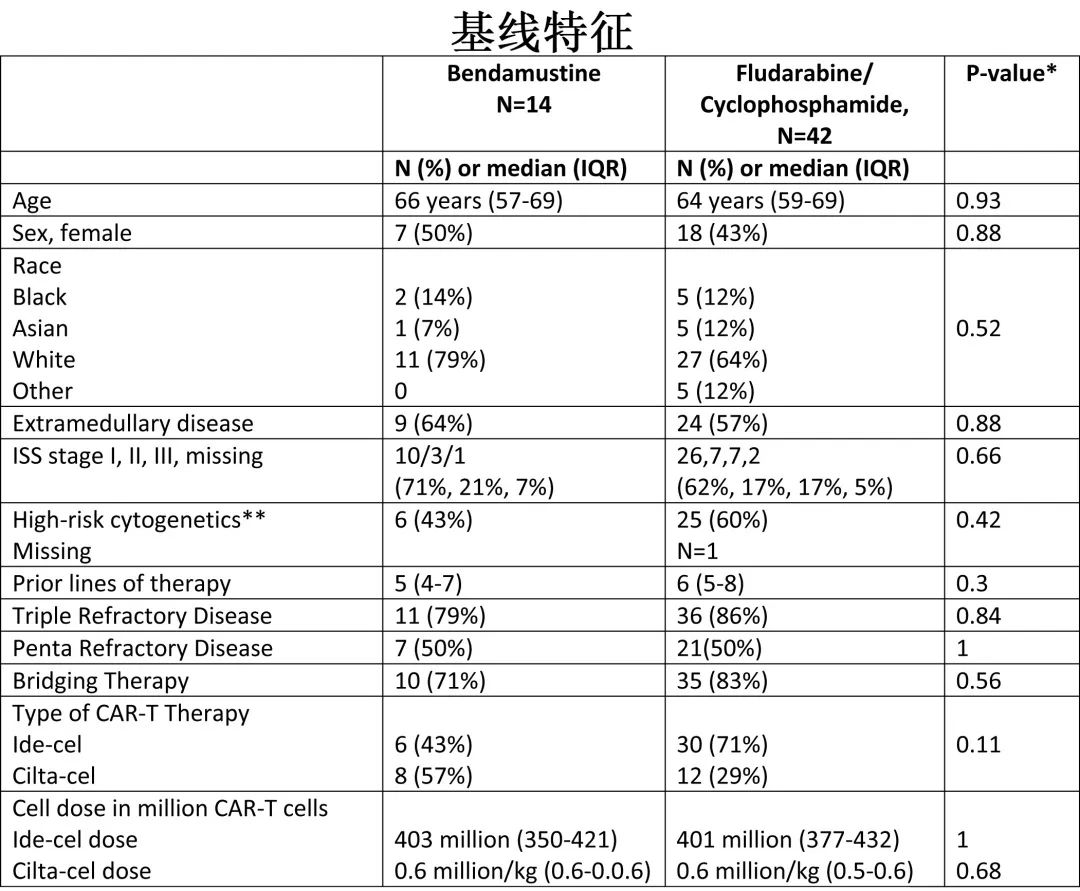
接受苯达莫司汀与 Flu/Cy 清淋患者的基线特征无差异,包括年龄、性别、人种、髓外病变(64 vs 57%)、高危细胞遗传学(43 vs 60%;定义为存在del17p、t(4;14)、t(14;16) 和/或gain 1q)、中位既往治疗线数 (5 vs 6)、三类 (79 vs 86%) 或五类(各50%)难治性疾病和桥接化疗 (72 vs 83%)。在苯达莫司汀组,6例 (43%) 患者接受ide-cel,8例 (57%) 患者接受cilta-cel;在 Flu/Cy 组,30例 (71%) 患者接受ide-cel,12例 (29%) 患者接受cilta-cel(p=0.11)。
苯达莫司汀可有效达到清淋效果,输注当天中位 ALC 为0.15×109/L,CAR-T输注后1.5天出现最低中位 ALC,为0.10×109/L(图1a)。
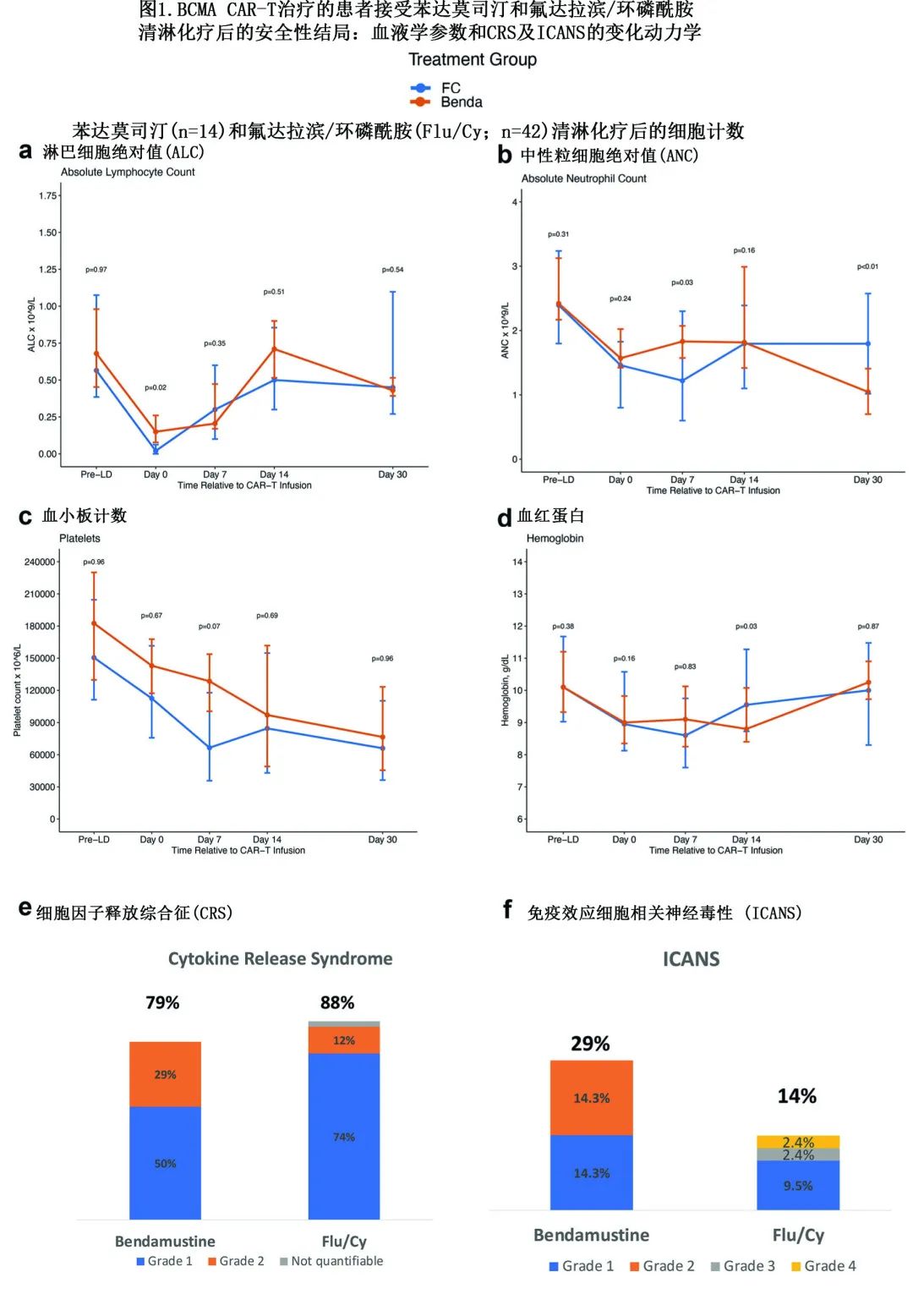
相比之下,Flu/Cy组的输注当天ALC(0.02×109/L,p=0.02)和 ALC 最低值 (0.01×109/L,p<0.01)均较低,该组的最低值出现在 CAR-T 输注后1天。两个队列的淋巴细胞恢复轨迹相似,直至第90天,所有时间点的淋巴细胞计数相当。该结果与 CD19 CAR-T 治疗前苯达莫司汀清淋的结果相当,其中 Flu/Cy 的 ALC 最低值低于苯达莫司汀,但未观察到淋巴细胞恢复的其他差异。与苯达莫司汀组相比,Flu/Cy组患者在 CAR-T 输注后前30天和输注后第7天的 ANC 最低值较低,但在第30天,苯达莫司汀队列的 ANC 低于 Flu/Cy 队列,ANC的点估计值分别为1.05 vs 1.80 × 109/L (P<0.01)。直至第90天,其他时间点的中性粒细胞计数无显著差异。两组的血小板计数无显著差异,但在个别时间点,Flu/Cy组的血小板计数在数值上较低(图1)。
图2a–d显示了输注后第1个月不同时间点的总CAR-T+ 细胞,以及 CD4 和 CD8 CAR-T 细胞亚群的 CAR-T 扩增。通过曲线下面积测量,Flu/Cy(n=22) 和苯达莫司汀 (n=8) 患者在前30天内通过流式细胞术检测的 CAR-T 扩增没有差异 (p=0.36;图2d)。还比较了两组患者在单个时间点的中位 CAR-T 细胞扩增,第14天 (p=0.21) 或第21天 (p=0.43) 的 CAR-T 扩增无统计学显著差异,但第7天存在显著差异 (p<0.01)(图2a–c)。考虑到样本量较小,无法单独分析 ide-cel 和 cilta-cel 的 CAR-T 扩增数据。

两个队列的安全性和有效性相当,如图1e、f所示,两组的 CRS 和 ICANS 发生率相似。苯达莫司汀队列中79%的患者发生CRS,其中29%为≥2级,Flu /Cy 队列86%的患者发生CRS,14%为≥2级;两组均未发生≥3级 CRS 事件。至 CRS 发生的中位时间无差异。ide-cel 组至 CRS 发作的中位时间为0.5-1天,cilta-cel组为7-8天。接受苯达莫司汀与 Flu/Cy 治疗的患者中 ICANS 的发生率分别为29%与14%,p=0.09;有2例≥3级 ICANS 事件,均发生在 Flu/Cy 组。两组的托珠单抗使用比例、类固醇使用、入住 ICU 和再入院率相当;发生中性粒细胞减少性发热的患者比例也相当,但苯达莫司汀组的数值较低(7 vs 36%,p=0.37)。感染 (21% vs 35%)、G-CSF使用 (71% vs 93%) 和 IVIG 使用 (33% vs 29%) 也相似。接受苯达莫司汀治疗的患者输血需求较低,需要血小板输注的患者较少 (0 vs 33%,p<0.01),但浓缩 RBC 输注方面未观察到统计学差异 (7% vs 43%,p=0.15)。
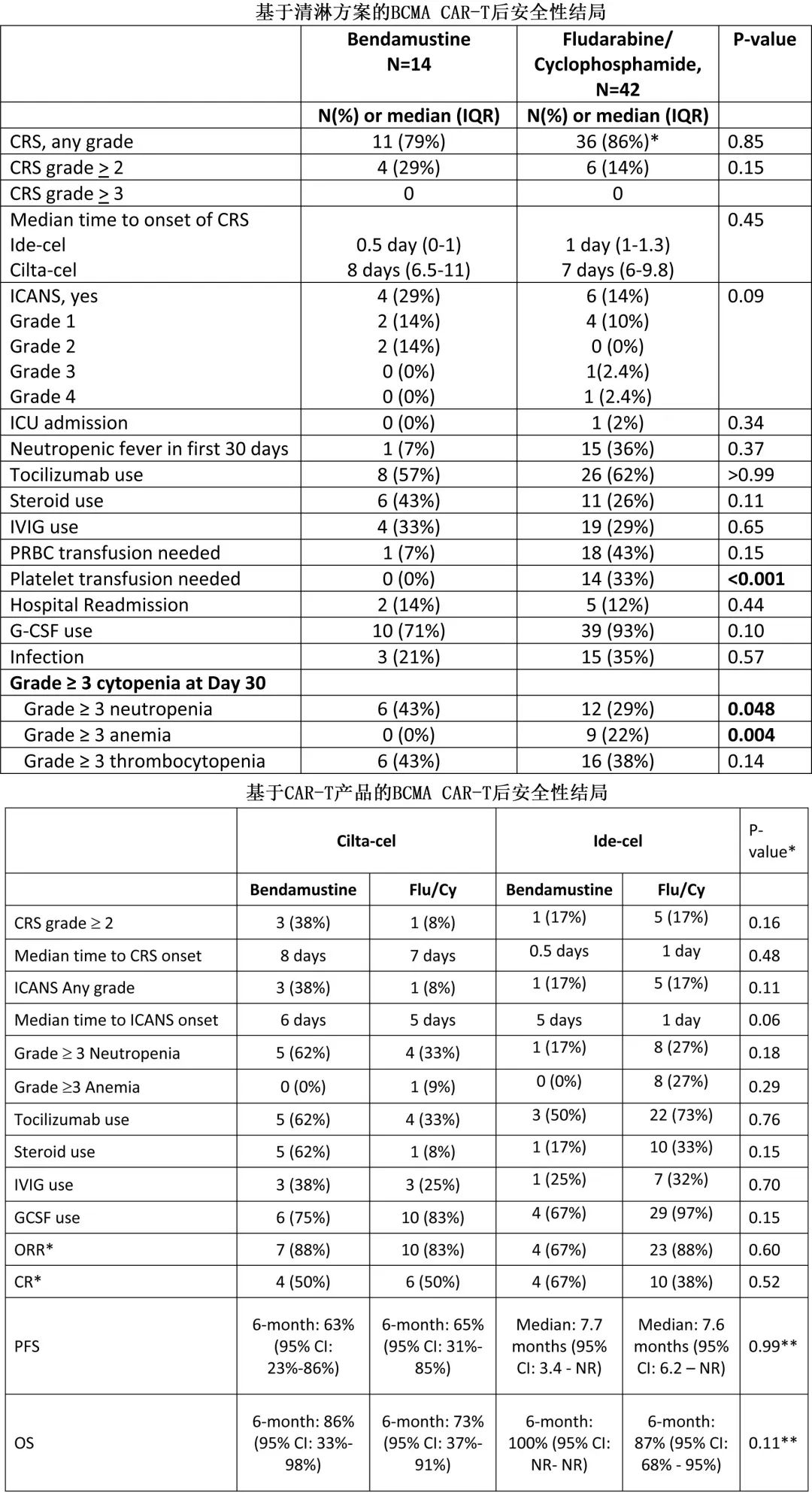
校正 CAR-T 类型后,IPTW样本多变量 logistic 回归显示两组的缓解率相当。对于苯达莫司汀 vs Flu/Cy,接受cilta-cel(苯达莫司汀n=8,Flu/Cy n = 12)的患者的总缓解率 (ORR) 分别为88 vs 83%,接受ide-cel(苯达莫司汀n=6,Flu/Cy n=26)的患者的 ORR 分别为67 vs 88% (p=0.60);两组中接受cilta-cel的患者的完全缓解 (CR) 率均为50%,接受 ide-cel 的患者的 CR 率分别为67% vs 38%(p=0.52)。
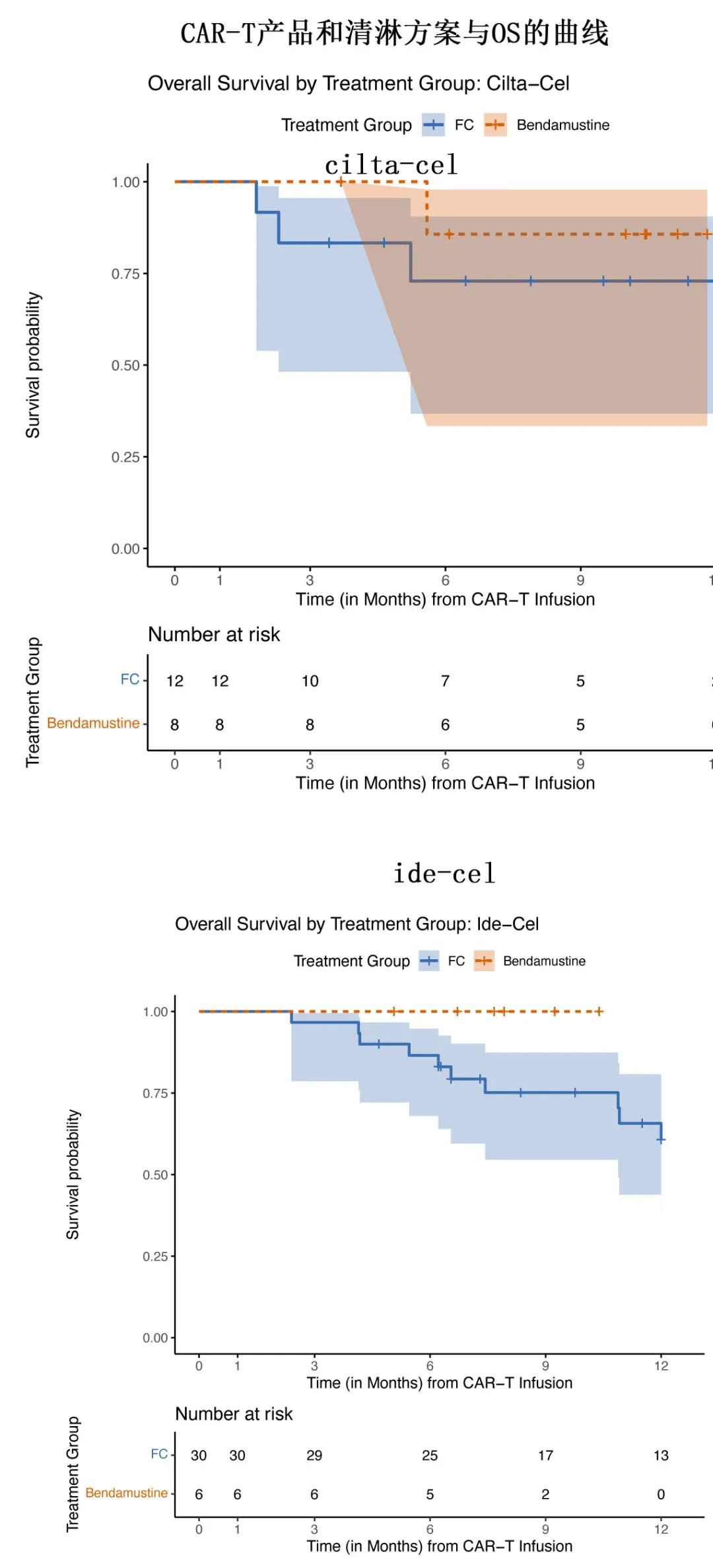
在控制 CAR-T 类型后 IPTW 样本多变量 Cox 比例风险分析的 cilta-cel 队列和 ide-cel 队列中,接受苯达莫司汀或 Flu/Cy 清淋的患者无进展生存期 (PFS;图2e,f) 和总生存期 (OS)均相似。cilta-cel 治疗患者未达到中位PFS,苯达莫司汀 vs Flu/Cy 的6个月 PFS 估计值为63 vs 65%;而 ide-cel 队列中,中位 PFS 分别为7.7 vs 7.6个月 (p=0.99)(图2e、f)。在接受 cilta-cel 和 ide-cel 治疗的患者中均未达到中位OS;cilta-cel治疗患者中,苯达莫司汀vs Flu/Cy的6个月 OS 率分别为86% vs 73%,ide-cel治疗患者分别为100% vs 87%;p=0.11,见下图。
总结
本研究是关于苯达莫司汀清淋与 BCMA CAR-T 治疗联用的首次报告,观察到苯达莫司汀的安全性和疗效特征与 Flu/Cy 清淋相似。苯达莫司汀清淋化疗可有效降低ALC,两组的淋巴细胞计数恢复轨迹相似,但 ALC 最低值高于Flu/Cy。与 Flu/Cy 相比,苯达莫司汀清淋与 ANC 最低值较高和输血较少相关;然而与 Flu/Cy 相比,苯达莫司汀清淋的ANC恢复延迟,但感染率相当。重要的是,CRS和 ICANS 率以及疗效结局(缓解率、PFS和OS)似乎相当。
虽然本研究与血液恶性肿瘤中大多数已发表的数据一致,但苯达莫司汀清淋对 BCMA CAR-T 治疗的安全性和疗效的长期影响仍有待确定。总之,在 BCMA CAR-T 治疗前,苯达莫司汀清淋显示出与 Flu/Cy 相似的安全性和疗效特征,但也存在某些差异。
参考文献
Sidana S,et al. Bendamustine vs. fludarabine/cyclophosphamide lymphodepletion prior to BCMA CAR-T cell therapy in multiple myeloma.Blood Cancer J . 2023 Oct 13;13(1):158. doi: 10.1038/s41408-023-00929-0.


