中山大学团队BMJ子刊最新研究:血脂水平异常增加这类眼病患病风险,或导致视力丧失
时间:2025-02-14 12:11:02 热度:37.1℃ 作者:网络
UK Biobank是全球最具规模和影响力的生物医学数据库之一,拥有超过50万参与者的庞大数据信息,覆盖了广泛的疾病类型。汇集了全基因组测序数据、表型数据(包括血压、血糖、胆固醇等生理指标)、生活方式数据(饮食习惯、运动频率、吸烟饮酒等)、影像学数据(MRI、CT等)和医疗记录(参与者的历史病历、用药记录、手术史等)等海量数据,使得研究者可以从多维度进行综合、深度分析。并且其数据是长期追踪的,研究人员可以观察到疾病的发展趋势和健康状况的演变,是一座还未被大肆开采的“金矿”。
UK Biobank数据库的相关研究目前在PUBMED检索到2023年发文数有2782篇,并且呈逐年增长的趋势,2024年发表了3718篇,2025年截至目前已发布548篇。现在挖UKB数据库,实现高分文章量产不是梦!毕竟无论从样本量还是数据质量来看,UKB数据库都可以说是公共数据库中的龙头老大了。
近日,来自中山大学中山眼科中心-眼科学国家重点实验室的研究员们在British Journal Of Ophthalmology(英国眼科杂志)发表了题为“Associations between serum lipids and glaucoma: a cohort study of 400 229 UK Biobank participants”的研究论文,探究了血脂与青光眼的关联性,发现高密度脂蛋白胆固醇(HDL-C)水平与青光眼发病风险呈正相关,低密度脂蛋白胆固醇(LDL-C)、总胆固醇(TC)和甘油三酯(TG)水平与青光眼发病风险呈负相关。为青光眼的预防和治疗提供了新的见解。

一、研究背景
如果你经常感到头痛、眼睛胀痛并且视力逐渐模糊,那可能正在遭受“青光眼”的疾病之苦。如果治疗不及时或不当,可能会导致不可逆的视力丧失。青光眼是全球最常见的不可逆致盲性眼病,以病理性眼压升高,引起视神经萎缩和视野缺损为特征,致盲率大约在5%-20%左右,预计到2040年将影响约1.12亿人。目前已知的青光眼发病风险因素包括年龄、种族、眼压(IOP)升高和家族遗传。探索其他潜在风险因素可能有助于开发新的干预措施,以减轻全球青光眼患病负担。
血脂异常与多种眼病相关(如老年性黄斑变性、视网膜中央静脉阻塞和糖尿病视网膜病变等),也是眼压升高的影响因素之一。但是有关血脂水平与青光眼的相关性研究一直存在争议。所以本研究旨在深入探究血脂水平与青光眼的关联性,为眼病的预防和治疗提供新的见解。
二、研究方法
UK Biobank数据库记录了2006年至2010年间年龄在40至69岁之间的超过50万名参与者的全面健康数据。据此,研究员们首先进行了血脂水平评估(如HDL-C、LDL-C、TC和TG等);确定和排除青光眼患者及其他影响因素(如有青光眼手术或激光治疗史等);然后进行了多基因风险评分(PRS),根据HDL-C、LDL-C、TC和TG等多基因风险评分,分析探究血脂与青光眼之间的关联性;并进行了协变量评估,收集广泛的潜在混杂因素(如种族、吸烟、饮酒、药物使用、腰臀比、血压等因素)进行调整;最后进行统计分析,利用Pearson相关系数、Cox比例风险模型等进行评估分析,并辅以分层分析、敏感性分析以确定结果的稳健性。
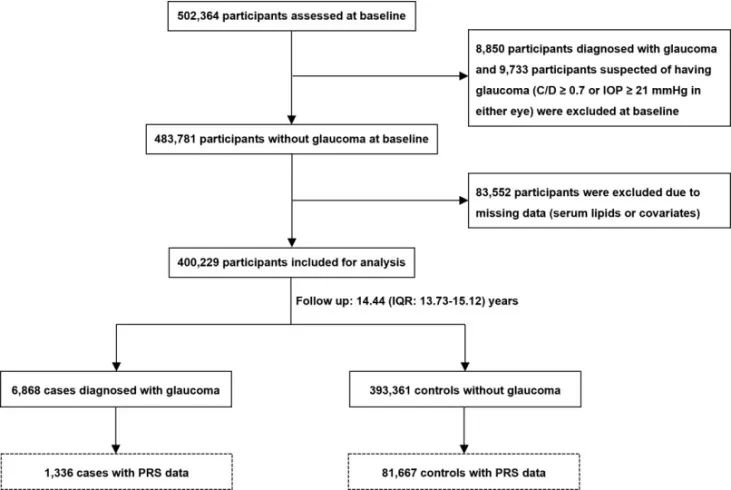
图1:流程图
三、结论
1、基线特征
研究共计纳入了502,364名参与者,排除了8,850名青光眼患者、9,733名疑似青光眼患者以及83,552名因血脂或协变量数据缺失的参与者后,最终纳入400,229名参与者。在平均14.44(13.73-15.12)年的随访期间,共有6,868名(1.72%)参与者患有青光眼。
与未患病参与者相比,青光眼患者具有以下特征:年龄较大、Townsend剥夺指数较低(用来评估社会经济地位)、HDL-C水平较高、LDL-C水平较低、腰臀比较高(中心性肥胖)、曾经吸烟但从不饮酒、使用他汀类药物、并且糖尿病/高血压/心血管疾病的患病率较高等。
2、血脂与青光眼发病风险的关联性分析
研究员们首先通过多变量Cox回归分析发现,HDL-C水平与青光眼发病风险呈正相关(HDL-C每增加1个标准差,青光眼发病风险增加5%),LDL-C水平与青光眼发病风险呈负相关(LDL-C每增加1个标准差,青光眼发病风险降低4%),这与单变量模型结果一致;而在单变量分析中,TC和TG与青光眼无显著关联,加入年龄和性别的多变量模型中,关联呈显著负相关(TC每增加1个标准差,风险降低3%;TG每增加1个标准差,风险降低4%)。
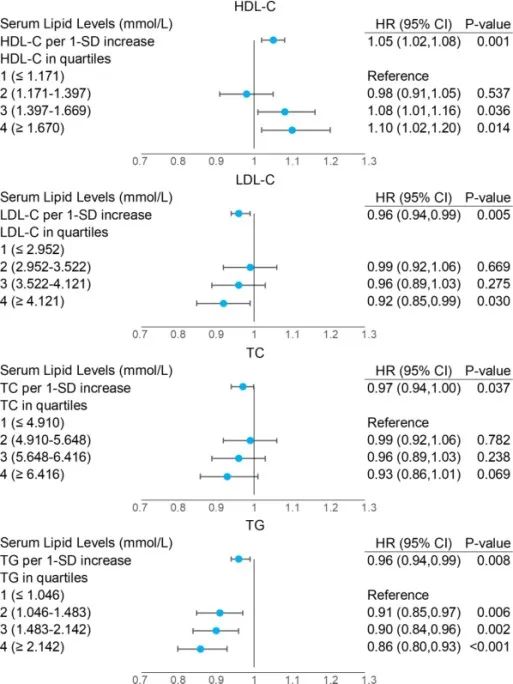
图2:血脂与青光眼的关联性分析
接下来,研究员们使用限制性立方样条(RCS)分析了血脂水平-青光眼的潜在非线性关系。HDL-C水平较高时,青光眼发病风险增加;LDL-C水平在3.50mmol/L之前,青光眼发病风险相对平稳,之后逐渐下降;TC水平与青光眼发病风险呈倒U型关系(TC约为5.28mmol/L时风险最高,随后下降);TG水平与青光眼发病风险呈U型关系(TG约为2.45mmol/L时风险最低)。
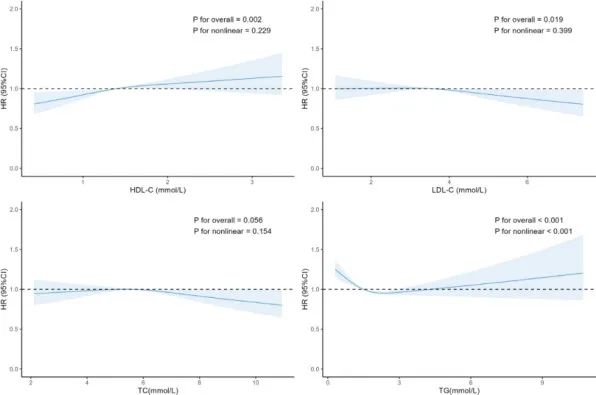
图3:RCS分析
3、血脂多基因风险评分与青光眼发病风险的关联性分析
然后,研究员们调整了潜在的混杂因素,随着HDL-C遗传风险增加,青光眼发病率逐渐上升(HDL-C遗传风险每增加1个标准差,青光眼发病风险增加5%)。而LDL-C、TC和TG的多基因风险评分与青光眼无显著关联。
4、其他分析
此外,研究员们发现载脂蛋白A与青光眼发病风险呈正相关(载脂蛋白A每增加1个标准差,风险增加6%);载脂蛋白B与青光眼发病风险呈负相关(载脂蛋白B每增加1个标准差,风险降低5%)。TC/HDL-C、LDL-C/HDL-C和TG/HDL-C比值与青光眼发病风险呈负相关。
5、年龄、性别和青光眼类型的分层分析
随后,研究员通过年龄的分层分析发现,血脂与青光眼的关联仅在55岁以上的参与者中持续存在,而在40-55岁参与者中无显著关联。55岁以上的参与者,其HDL-C、TG水平与男性青光眼发病风险分别呈正相关和负相关(女性参与者无显著关联);LDL-C和TC水平仅与女性青光眼发病风险均呈负相关。
并且研究员通过对原发性开角型青光眼(POAG)、原发性闭角型青光眼(PACG)、继发性青光眼的分层分析发现,TG仅与POAG发病风险相关;LDL-C、TC与POAG/PACG的发病风险无显著关联;HDL-C与POAG/PACG发病风险均呈正相关;血脂水平与继发性青光眼发病风险无显著关联。也就是说,血脂水平与分层变量(如年龄、性别和青光眼类型)之间存在显著的交互作用。
6、敏感性分析
最后,研究员们通过敏感性分析评估了调整(如排除药物使用、眼压等潜在混杂因素)后血脂水平与青光眼的关联性。发现HDL-C仍然与青光眼呈正相关;LDL-C、TC和TG仍然与青光眼发病风险呈负相关,其关联强度和方向基本保持不变。
参考来源:
Ma Y, Wu Y, et al. Associations between serum lipids and glaucoma: a cohort study of 400 229 UK Biobank participants. Br J Ophthalmol. 2025 Feb 4:bjo-2024-326062. doi: 10.1136/bjo-2024-326062. Epub ahead of print. PMID: 39904580.


