干货!肩胛骨骨折:骨折特点与影像学特点大总结
时间:2023-01-13 21:02:06 热度:37.1℃ 作者:网络
近十年来肩胛骨骨折发生率上升迅速,肩胛骨骨折发生率上升的原因除了与高能量损伤有关,还与老年性骨质疏松性肩胛骨骨折患者人数上升有关。值得注意的是,随着反置式人工肩关节置换的普遍应用,与此相关的肩峰骨折患者数量上升。近年来,肩胛骨骨折越来越受到临床医生的关注与重视。
01骨折特点
肩胛骨骨折人群的构成以青壮年男性为主:男性患者受伤年龄(43.5岁)较女性患者(52.4岁)为轻。肩胛骨骨折以肩胛骨体部骨折最为常见,大于一半的肩胛骨骨折累及肩胛骨体部,肩胛盂骨折约占肩胛骨骨折的1/3,喙突、肩峰和肩胛颈骨折发生率最低。肩胛骨骨折等高线分布图显示最常见的肩胛骨骨折手术部位是肩胛骨体部、肩胛颈和肩胛骨骨性凸起部。
整个肩胛骨骨折有以下特点:肩胛骨骨折发生率低、合并伤发病率高、初诊漏诊率高。
 图1:肩胛颈及 肩胛体的解剖
图1:肩胛颈及 肩胛体的解剖
(一)发生率低
肩胛骨骨折发生率低的原因与下列因素有关:①肩胛骨位于躯体后外侧,周围有厚实的肌肉包围,不易受外力冲击。②肩胛骨通过肩胛胸壁联合与胸廓连接,借助喙锁韧带、肩锁韧带等与锁骨相连,此种连接方式的独特之处在于使肩胛骨悬吊在胸廓上,有极大的活动性,在受到外力冲击时,肩胛带悬吊机制可以起到缓冲作用,周围组织结构通常先受损伤,中断了外力的传导途径,间接对肩胛骨起了保护作用。
(二)合并伤发病率高
肩胛骨骨折的创伤机制与高能量损伤有关,合并伤的发生率高。近1/3肩胛骨骨折患者存在程度不一的合并伤,有调查发现接受手术治疗患者的合并伤发生率高达90%,平均合并伤为3.9处。合并伤主要表现为:肺挫伤、血气胸、肺栓塞、气胸、急性呼吸窘迫综合征、颅脑损伤等,伴随的骨折为肋骨骨折、锁骨骨折、肱骨骨折、脊柱骨折等。部分肩胛骨骨折患者由于并发头部、胸部等多处严重损伤,创伤严重程度(ISS)平均分值可高达20.1分,病情危重。肩胛骨骨折患者死亡率为10%~15%,致死原因与严重的头颅、胸部或多器官损伤有关。但是与类似的多发伤患者相比,肩胛骨骨折患者的死亡率较低,这可能与肩胛骨骨折部分缓解了外力对胸腹脏器的冲击有关。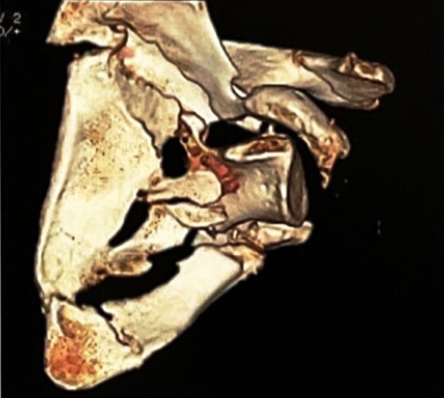

图2:粉碎性肩胛骨体部骨折伴多发肋骨骨折和气胸
而且,肩胛骨存在神经血管危险区:在冈盂切迹底部至肩胛盂下缘3 cm左右连线的内侧。
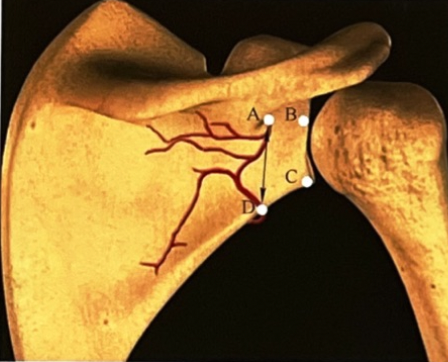
图3:神经血管危险区A、冈盂切迹基底部;B、肩胛盂后缘位于肩胛冈基底部平面;C、肩胛盂下缘;D、距肩胛盂下缘下方3 cm左右的肩胛骨外侧缘。神经血管危险区:AD 连线的内侧。
神经血管危险三角位于:旋肩胛动脉在冈盂切迹最下端至肩胛骨外侧缘7 cm距离范围内,冈盂切迹最下端向内侧4 cm是肩胛上神经范围,相应范围的连线为8cm,构成4-7-8危险三角,易并发神经血管损伤。
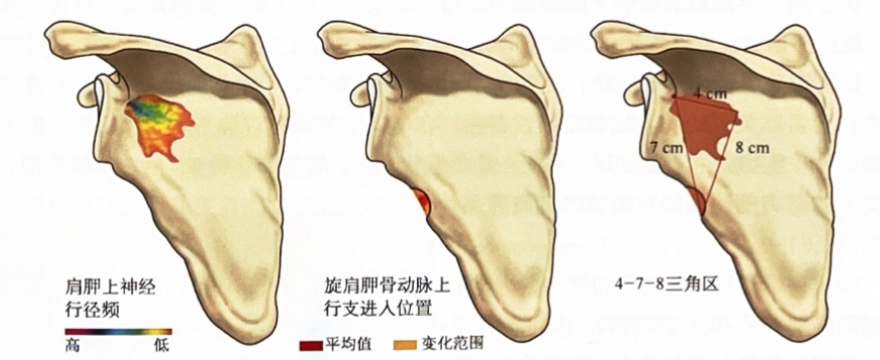 图4:神经血管危险三角
图4:神经血管危险三角
(三)肩胛骨骨折初诊漏诊率高
肩胛骨骨折易漏诊,1/3 左右的肩胛骨骨折在初诊时发生漏诊(漏诊率为12.5%~43%)。合并伤伤情严重导致漏诊率高的主要原因有:①合并严重颅脑损伤处于昏迷状态患者。②对危及患者生命合并伤的救治转移了医生的注意力,没有对肩胛骨骨折做出及时的诊断。③影像学检查不规范:常规的胸片无法全部包容肩胛骨,患者难以配合进行肩胛骨腋位以及Y位摄片,邻近骨性结构的遮挡容易导致肩峰和喙突骨折漏诊。
胸部CT诊断肩胛骨骨折的准确性高,考虑到严重胸部损伤和肩胛骨骨折的关系密切,对于多发伤患者行胸部CT检查时可以适当地扩大检查范围,可至整个患侧的肩胛骨。近年来肩胛骨骨折发生率上升的原因之一为CT等检查手段在急诊普及,减低了初诊漏诊率。
02影像学检查
(一)肩胛骨创伤系列摄片和CT三维重建
肩胛骨骨折的诊断依赖影像学检查。肩胛骨创伤系列摄片包括:肩关节正位片和Grashey位、腋位片和Y位片等。规范的肩胛骨创伤系列片可以提供肩胛骨骨折的初步信息。
近年来,CT三维重建技术被越来越多地应用于肩部骨折的诊断上。CT三维重建;肩胛骨骨折图像时,除了对肩胛骨进行冠状面和矢状面重建外,还需要整个肩胛骨三维重建,从多方向、多层次观察肩胛骨骨折,避免了骨重叠影对肩胛骨骨折诊断的干扰。在重建时移除肱骨头以更好地了解肩胛盂骨折全貌。规范的CT检查有助于临床医生对肩胛骨骨折累及部位、粉碎程度、移位方向等有全面的了解,从而制订合理的治疗方案。
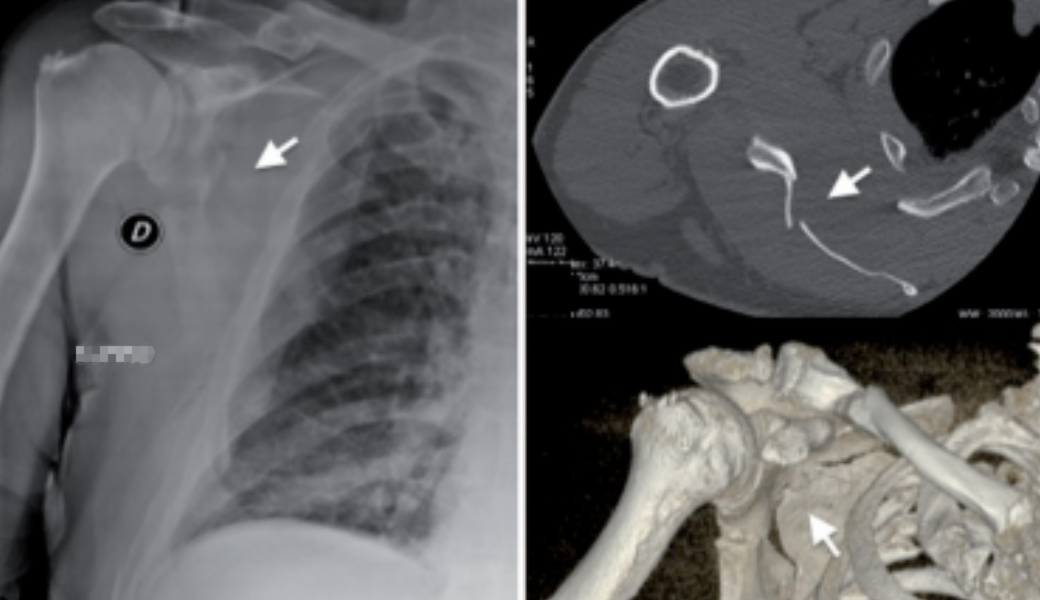 图5:CT三维重建
图5:CT三维重建
(二)常用的影像学测量指标及临床意义
1、影像学测量的目的
借助CT重建技术,准确定位相关测量点,在标准化的三维重建图像上测量骨折移位程度,观察治疗前后相关影像学参数的改变并与功能恢复程度相联系,可以为将来临床治疗方案的制订提供客观依据。
2、常用的反映肩胛骨骨折移位程度的影像学指标
(1)盂极角:Bestard 提出盂极角(the glenopolar angle,GPA)的概念来描述肩胛盂和肩胛颈之间的关系。盂极角测量:标记肩关节Grashey位上肩胛盂上下缘之间连线和肩胛盂上缘、肩胛骨下角顶点之间连线,测量二线之间夹角。盂极角的正常值为30°~45°。正常人群中盂极角个体差异较大,但是同一个体左右肩关节之间差异较小,因此建议测量对侧肩关节值以供参考。
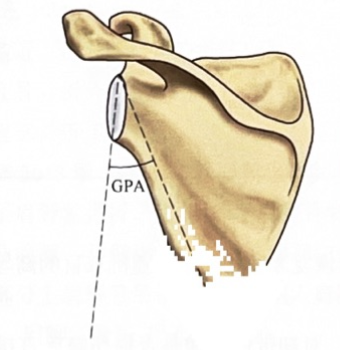
 图6:盂极角
图6:盂极角
影响测量GPA准确性的关键是相应解剖标记点的定位,拍片要求射线方向和肩胛骨平面垂直,表现为肩胛盂前后缘之间互相重叠。目前推荐的测量方法是肩关节Grashey位片或三维CT。
GPA的临床意义:①是否需要手术治疗的参考指标之一,肩胛骨骨折后GPA < 20°需要手术治疗。②作为评价治疗疗效的指标:伤时GPA < 30°,保守治疗疗效欠佳,术后GPA恢复至接近正常(30°),患者肩关节功能改善较好。
(2)肩胛骨骨折内/外方向的移位(肩关节正位片):远(下方)近端(上方)骨折块最外侧缘之间的垂直方向距离,又称为肩胛骨外侧缘的偏心距(lateral border offset)。内外方向移位> 1~ 2 cm是手术指征之一。
既往认为肩胛骨骨折后的移位是肩胛盂相对于肩胛骨外侧缘发生了内移,所以手术复位时应外移肩胛盂以便恢复肩胛盂和肩胛骨外侧缘之间的对位关系。近年来研究发现,肩胛盂仍然位于原有的解剖位置上,受附着其上的肌肉牵拉,肩胛骨外侧缘发生了向外侧的移位,所以在手术复位时,应内移肩胛骨外侧缘来恢复和肩胛盂之间的关系。
(3)肩胛骨前后方向移位:在肩关节Y位片测量肩胛骨上、下方骨折块前后缘之间的距离,如果在肩胛骨三维重建上测量,应该在图像重建时去掉肱骨头。肩胛骨前后向移位大于1 cm是手术指征之一。
(4)肩胛骨成角:影像学方法同前,在近端(上方)骨折块和远端(下方)骨折块轴线之间的角度就是肩胛骨成角角度。成角> 40°~ 45°是肩胛骨骨折手术指征之一。
3、重视伴随的韧带结构损伤
迄今尚没有对目前这些常用影像学参数和功能恢复之间相关性的随机双盲的高等级临床研究,这些参数的临床意义尚存在争议。目前肩胛骨骨折的诊断偏重于骨性结构损伤,对韧带性结构是否损伤缺乏直接可靠的影像学检查方法,只能依赖诸如喙锁间隙增宽等影像学间接征象来判断是否合并韧带损伤。喙锁韧带、喙肩韧带等对肩胛骨稳定性的作用还局限在理论研究阶段。


