【CCR】5517例淋巴瘤和骨髓瘤CAR-T治疗后的第二肿瘤:系统回顾和meta分析
时间:2024-09-14 18:01:54 热度:37.1℃ 作者:网络
CAR-T后第二肿瘤
CAR-T细胞疗法是一种有效的血液恶性肿瘤免疫疗法,但患者可能出现长期不良事件,包括影响发病率和死亡率的第二原发恶性肿瘤(SPM),其中SPM近期关注度较高。为了描述CAR-T治疗淋巴瘤和骨髓瘤后SPM的频率和亚型,纪念斯隆·凯特琳癌症中心Kai Rejeski教授牵头进行了一项系统回顾和荟萃分析。近日发表于《Clinical Cancer Research》。

研究结果
作者在MEDLINE、Embase和Cochrane CENTRAL数据库中进行文献检索,纳入淋巴瘤或骨髓瘤接受CAR-T治疗的研究(2024.5.17之前发表),在提取SPM病例并确定恶性来源后,使用随机效应模型分析SPM点估计值。
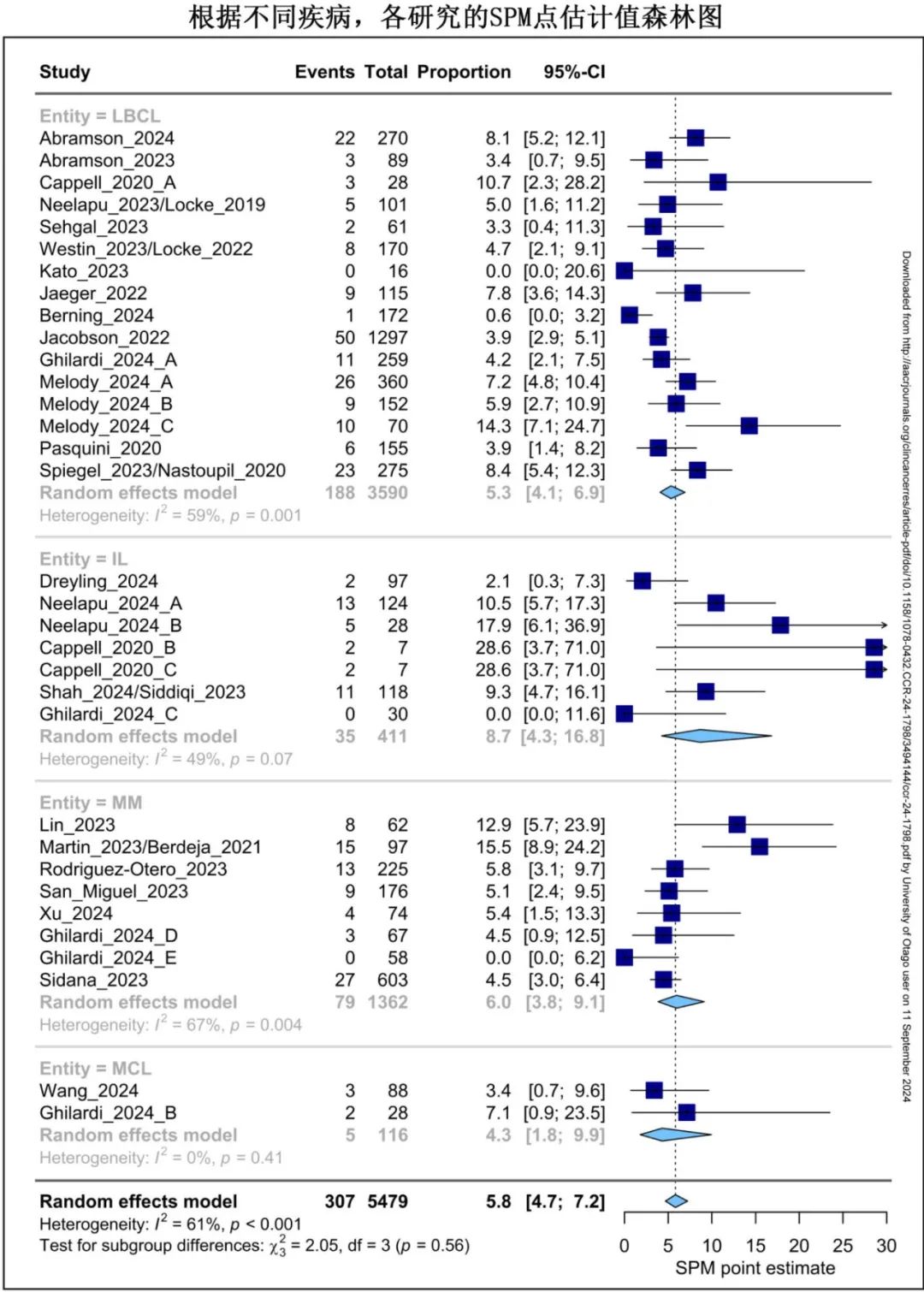
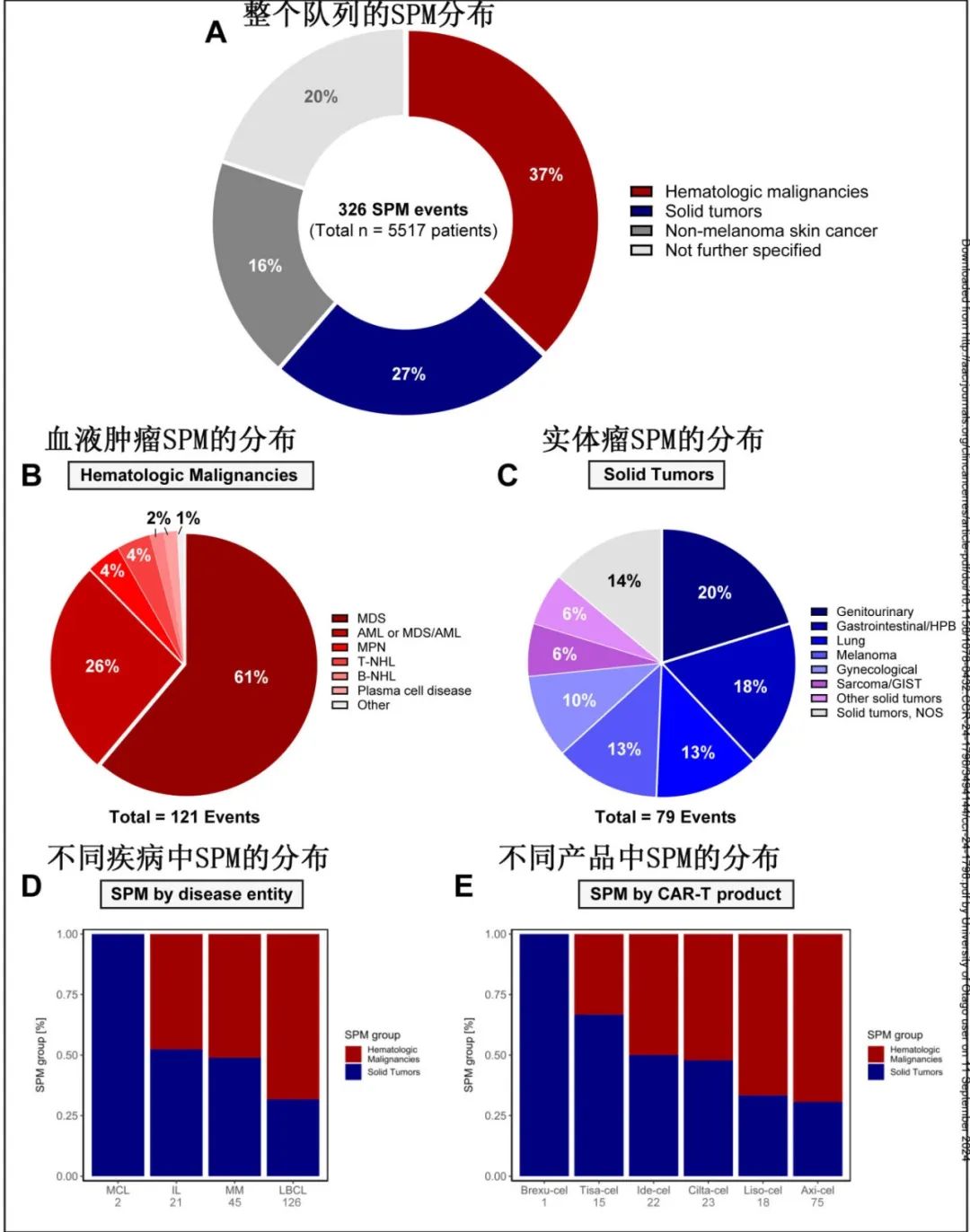
研究纳入18项临床试验(CT)和7项真实世界研究(RWS)的5517例患者(大B细胞瘤淋巴瘤3614例,多发性骨髓瘤1362例,惰性淋巴瘤425例,套细胞淋巴瘤116例),共确定326例SPM。
中位随访21.7个月,总体SPM点估计值为5.8%。不同疾病的SPM点估计值无差异,套细胞淋巴瘤为4.3%,大B细胞淋巴瘤为5.3%,多发性骨髓瘤为6.0%,惰性淋巴瘤为8.7%。不同CAR-T产品也无差异(Cilta-cel 5.2%,Ide-cel 5.5%,Tisa-cel 5.8%,Liso-cel 6.7%,Brexu-cel 7.1%,Axi-cel 7.2%;p=0.95)。
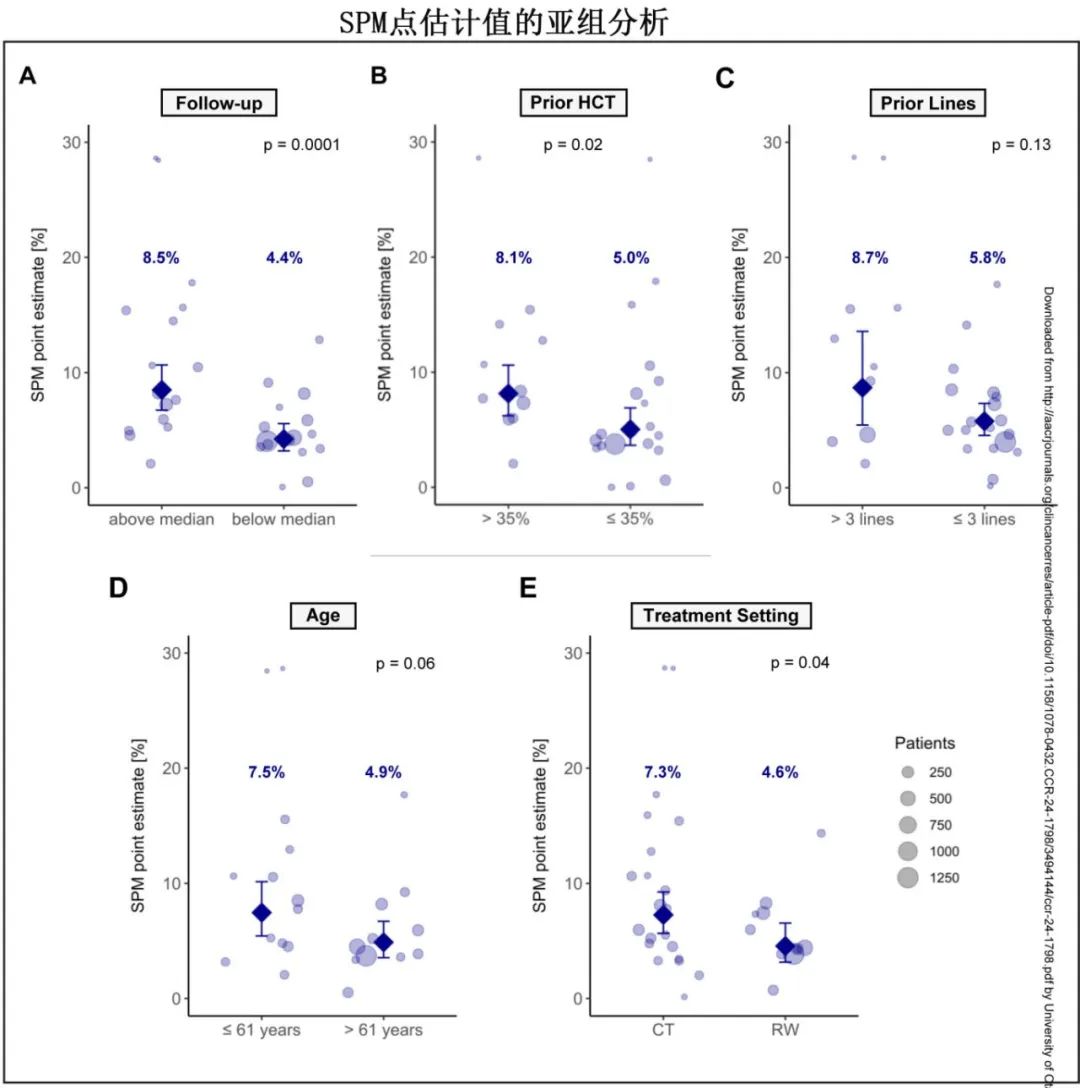
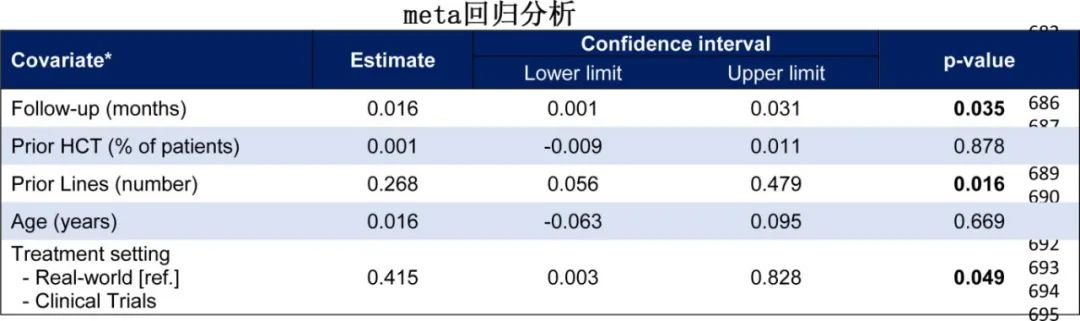
SPM估计值与治疗环境(CT>RWS)、随访时间(21.7个月为界)和既往治疗线数相关,这些都在meta回归模型中确认为SPM的独立研究水平危险因素。
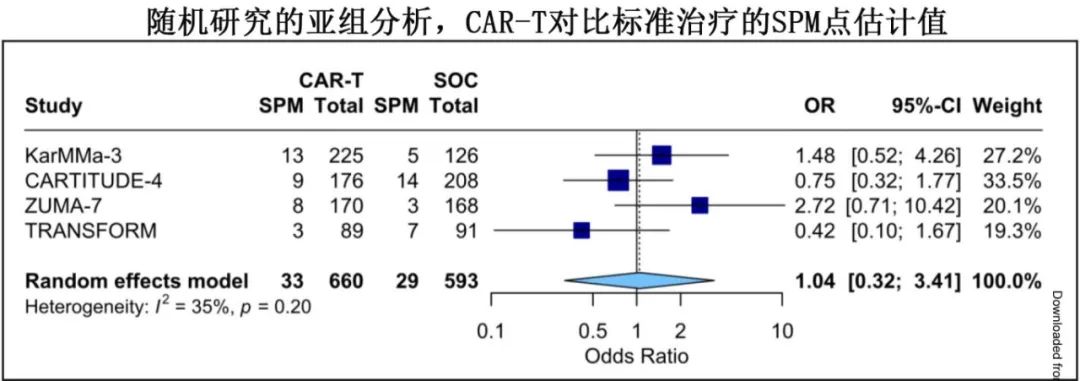
对于CAR-T与标准治疗随机对比的四项研究进行亚组荟萃分析,显示两种治疗策略的SPM风险相似(5.0% vs 4.9%;HR=1.04,p=0.92)。
在SPM亚型的分布分析中,血液恶性肿瘤最常见(37%,其中MDS和AML最常见,分别占61.2%和14.0%),其次为实体瘤(27%)和非黑色素瘤皮肤癌(16%)。T细胞恶性肿瘤占少数(1.5%,5例,点估计值为0.09%);其中3例进行了CAR转基因检测,只有CARTITUDE-4研究的病例为阳性。而实体瘤亚型较多且相对均匀。比较了不同疾病和CAR-T产物品中 SPM的相对分布,大B细胞淋巴瘤中的SPM中血液肿瘤占主导地位(68.2%),CAR-T细胞产品方面,axicabtagene ciloleuce(69.3%)和lisocabtagene maraleucel(66.6%)的SPM中血液肿瘤占主导地位。可见SPM的分布存在疾病和产品特异性差异。
总结
该研究提高了对SPM作为接受CAR-T细胞治疗的患者临床相关长期不良事件的认识,但并不表明CAR-T治疗的SPM频率高于以前的标准治疗策略。该研究对FDA的警告提出了质疑,表明SPM的发展反映的是对既往治疗和长期随访的暴露,而非与CAR-T治疗本身的内在联系。当然,CAR-T治疗后持续肿瘤筛查仍很重要。
参考文献
Tix T,et al.Second primary malignancies after CAR T-cell therapy: A systematic review and meta-analysis of 5,517 lymphoma and myeloma patients.Clin Cancer Res . 2024 Sep 11. doi: 10.1158/1078-0432.CCR-24-1798

