添加来曲唑的拮抗剂方案对卵巢储备正常不孕患者的影响!
时间:2024-10-30 06:02:38 热度:37.1℃ 作者:网络
【摘要】
目的 探讨IVF-ET治疗中卵巢储备功能正常的不孕症患者应用添加来曲唑(LE)的拮抗剂方案进行控制性卵巢刺激(COS),对内分泌、卵泡发育及妊娠结局的影响。
方法 选取2021年9月至2023年10月于石家庄市第四医院生殖医学中心行IVF-ET助孕的163例卵巢储备功能正常的不孕症患者为研究对象。根据拮抗剂促排卵方案是否添加LE分为两组:添加1.25 mg/d LE,连续服用至最大卵泡直径达到14 mm时停药者为LE组(n=81);未添加LE者为非LE组(n=82)。比较两组患者在COS期间不同时间点(刺激第1日、刺激第4日、刺激第6日、扳机前3日、扳机前1日、扳机日)血清雌二醇(E2)、孕酮、FSH、LH、17-羟基孕酮(17-OH-P)、抑制素B(Inh B)和脱氢表雄酮(DHEA)水平,取卵日卵泡液17-OH-P、Inh B和DHEA水平,促排卵情况及临床妊娠率。
结果 在COS期间,LE组除刺激第1日外,其他时间点血清E2均显著低于非LE组(P<0.05),LE组刺激第4日、扳机前1日、扳机日血清LH水平均显著高于非LE组(P<0.05),LE组血清FSH水平仅在刺激第4日时显著高于非LE组(P<0.05),LE组扳机前1日、扳机日血清孕酮水平均显著高于非LE组(P<0.05);LE组血清17-OH-P水平仅在扳机前1日显著高于非LE组(P<0.05),LE组除刺激第1日外其他时间点血清Inh B水平均显著高于非LE组(P<0.05),两组间各个时间点血清DHEA水平比较均无显著差异(P>0.05)。LE组取卵日卵泡液17-OH-P、Inh B及DHEA水平均显著高于非LE组(P<0.001)。与非LE组比较,LE组Gn时间、Gn总剂量及中重度OHSS发生率均显著降低(P<0.05),MII卵数和优质胚胎率均显著增加(P<0.05),两组间获卵数、受精率、2PN受精率、囊胚形成率和临床妊娠率比较无显著差异(P>0.05)。
结论 对卵巢储备功能正常的不孕症患者,在拮抗剂方案中添加改良的低剂量LE(1.25 mg/d)和缩短用药时间,能够获得比拮抗剂方案更高的MII卵数和优质胚胎数,并显著降低Gn应用时间、Gn总剂量和中重度OHSS发生率。
近年来,辅助生殖技术(ART)被广泛用于女性不孕症的治疗,而控制性卵巢刺激(COS)是ART的关键环节之一。在COS过程中,卵巢对外源性促性腺激素(Gn)的反应也很重要。
来曲唑(LE)在卵巢水平阻断雄激素转化为雌激素,导致雄激素在卵泡内积聚,增强颗粒细胞FSH受体表达,促进卵泡发育。此外,雄激素的蓄积可刺激胰岛素样生长因子-1(IGF-1)及其它自/旁分泌因子的分泌,提高卵巢对Gn的反应性并改善卵母细胞的质量。LE是一种非甾体、高特异性的口服第3代芳香化酶抑制剂,可与限速酶P450芳香化酶可逆结合,从而显著降低外周雌激素水平,提高雄激素水平,而雄激素通过增加卵泡膜细胞上LH受体的表达,进一步增加雄激素水平。此外,LE可以通过降低雌二醇(E2)的负反馈效应来增加FSH的中枢释放来促进早期卵泡募集,并减少COS过程中所需的外源FSH量。因此,已有研究将LE与Gn联合用于COS,以期增加获卵数和降低雌激素。
目前,LE常用于卵巢储备低下患者,以增加其卵巢对FSH的反应;对于多囊卵巢综合征(PCOS)患者,在拮抗剂方案中添加LE有助于降低雌激素,降低卵巢过度刺激的风险,提高鲜胚移植率和妊娠率。17-羟基孕酮(17-OH-P)是孕酮的前体,雄激素的分泌受抑制素B(Inh B)的影响,而脱氢表雄酮(DHEA)可反应雄激素的积累效果。目前,对卵巢储备正常患者添加LE行COS的研究报道尚少,尤其鲜有对LE添加后对内分泌激素的影响的研究,因此,本研究拟通过观察添加LE对卵巢储备正常患者进行COS时以上内分泌激素的变化,以探讨在卵巢储备功能正常的不孕症患者中,添加改良低剂量LE联合拮抗剂方案促排卵治疗对内分泌、卵泡发育及妊娠结局的影响。
资料与方法
一、研究对象
选取2021年9月至2023年10月于石家庄市第四医院生殖中心行IVF-ET治疗的卵巢储备功能正常、应用促性腺激素释放激素(GnRH) 拮抗剂方案助孕的患者为研究对象。
纳入标准:(1)年龄<38岁;(2)双侧窦卵泡数(AFC)8~20个;(3)抗苗勒管激素(AMH) 2.0~6.8 ng/ml;(4)正常月经周期在21~35 d之间。
排除标准:(1)根据鹿特丹标准诊断为PCOS;(2)FSH>12~15 U/L;(3)子宫发育异常和妇科疾病(子宫内膜异位症、子宫腺肌症、子宫平滑肌瘤和先天、后天畸形);(4)卵巢手术史、恶性肿瘤病史;(5)自身免疫病、甲状腺疾病或夫妻任意一方染色体核型异常。
共纳入163例患者。根据促排卵方案是否使用LE分为两组:添加1.25 mg LE,连续服用至最大卵泡直径达到14 mm时停药者为LE组(n=81);未添加LE为非LE组(n=82)。
本研究经石家庄市第四医院伦理委员会批准。涉及患者的研究符合《赫尔辛基宣言》(2013年修订)。
二、研究方法
1.标本收集:于患者就诊时,收集患者当日血液5 ml,2 000 r/min离心10 min后,取上清液1.0 ml置于1.5 ml的EP管内,标记后置于-80 ℃超低温冰箱中保存储备。于取卵日收集卵泡液,将收集的无血液污染的卵泡液装入50 ml无菌离心管中4 000 r/min离心10 min后,取上清液3 ml置于5 ml的EP管内,标记后置于-80 ℃超低温冰箱中保存储备。
2.酶联免疫吸附检测(ELISA):采用ELISA试剂盒(上海艾莱萨生物)测定血清E2、孕酮、FSH、LH、17-OH-P、Inh B和DHEA水平及卵泡液17-OH-P、Inh B和DHEA水平。从室温平衡20 min后的铝箔袋中取出所需板条,剩余板条用自封袋密封放回4℃。设置标准品和样本孔,标准品孔各加不同浓度的标准品50 μl;样本孔中加入待测样本50 μl;空白孔不加。除空白孔外,标准孔和样本孔中每孔加入辣根过氧化物酶标记的检测抗体100 μl,用封板膜封住反应孔,37 ℃恒温箱温育60 min。弃去液体,吸水纸上拍干,每孔加满洗涤液350 μl,静置1 min,甩去洗涤液,吸水纸拍干,如此重复洗板4~5次;每孔加入底物各50 μl,37℃避光孵育15 min;每孔加入终止液50 μl,15 min内,在450 nm波长处测定各孔的OD值。以所测标准品的OD值为横坐标,标准品的浓度值为纵坐标,采用SOFT max PRO 4.3 LS绘制标准曲线,并得到直线回归方程,将样本的OD值代入方程,计算出样品的浓度。
3.促排卵方案:所有纳入的患者均于月经来潮的第2~3天开始应用Gn促排卵治疗,Gn启动剂量在150~225 U/d,具体剂量结合患者年龄、AMH和体质量指数(BMI)决定。LE组在月经来潮第2~3天口服LE(北京以岭生物)1.25 mg/d,期间监测血清激素水平以及卵泡的生长情况,LE连续服用至最大卵泡直径达到14 mm停药,当主导卵泡直径达到12~14 mm时或LH增高大于基础2倍时给予GnRH拮抗剂(注射用醋酸西曲瑞克;Pierre Fabre Medicament Pro,法国)0.25 mg/d至人绒毛膜促性腺激素(HCG)日。
4.取卵及IVF-ET:当2~3个主导卵泡直径达到18 mm,卵泡E2>734 pmol/L时,结合血激素水平等决定扳机时机,予HCG扳机,36 h后在经阴道B超引导下穿刺取卵。根据男方当日精子质量不同对所获得成熟卵母细胞采取常规IVF或ICSI方式受精。将正常受精的胚胎放入卵裂期培养液(G1)中培养,并在显微镜下进行卵裂期胚胎形态学标准评分,根据卵裂期胚胎评级标准共识,分为Ⅰ~IV级,其中第3天(D3)发育到6~10细胞的Ⅰ、Ⅱ级胚胎定义为优质胚胎。根据HCG日激素水平、内膜厚度、患者自身情况及胚胎情况选择新鲜周期胚胎移植、冷冻保存或者继续培养。将选择继续培养的卵裂期胚胎放入囊胚期培养液(G2)延长培养至囊胚阶段,根据Gardner形态学标准,依照扩张程度、内细胞团和滋养外胚层的发育情况进行囊胚评分,并选择优质囊胚(D5/6胚胎等级≥4BB)进行移植或冷冻保存,冷冻胚胎采用玻璃化冷冻方式冻存。若患者行新鲜周期胚胎移植,则于取卵术后D3移植1~2枚卵裂期胚胎,或于取卵后第5天(D5)移植1~2枚囊胚。
5.黄体支持及妊娠结局判定:行新鲜周期胚胎移植的患者于取卵当天开始行黄体支持,每日接受地屈孕酮片30 mg,联合黄体酮阴道缓释凝胶1支/d,阴道给药至移植后14 d。移植后7 d、14 d及21 d分别测定血HCG,血HCG>10 U/L为HCG阳性,HCG阳性者于移植后28 d行经阴道超声检查孕囊,宫内可见妊娠囊为临床妊娠。中重度OHSS诊断参照美国生殖医学协会标准。
6.随访指标:主要观察两组的获卵数、MII卵数、MII卵率、受精率、两原核(2PN)受精率、优质胚胎率、囊胚形成率、中重度OHSS发生率及临床妊娠率。MII卵率=MII卵数/获卵数×100%;受精率=受精卵数(正常受精+异常受精+延迟受精(晚期卵裂)/用于受精卵子数×100%;2PN受精率=2PN胚胎数/用于受精卵子数×100%;优质胚胎率=优质胚胎数/2PN卵裂胚胎数×100%;囊胚形成率=囊胚数/培养囊胚数×100%;中重度OHSS发生率=中重度OHSS周期数/新鲜刺激周期治疗周期数×100%;临床妊娠率=临床妊娠周期数/移植周期数×100%。
三、统计学分析
采用SPSS 26.0软件进行数据的统计学分析。对于符合正态分布的定量资料采用均数±标准差(x±s)表示,组间比较采用独立样本t检验;对于定性资料采用频数(率)[n(%)]表示,组间比较采用皮尔逊卡方检验(χ2)或Fisher精确检验。P<0.05为具有统计学意义。
结 果
一、患者一般临床资料
本研究纳入163例患者,根据促排卵方案是否使用LE分为LE组(n=81)和非LE组(n=82)。
两组间患者年龄、BMI、不孕年限、血清AMH水平、基础AFC、不孕原因和不孕类型比较均无显著差异(P>0.05)(表1)。
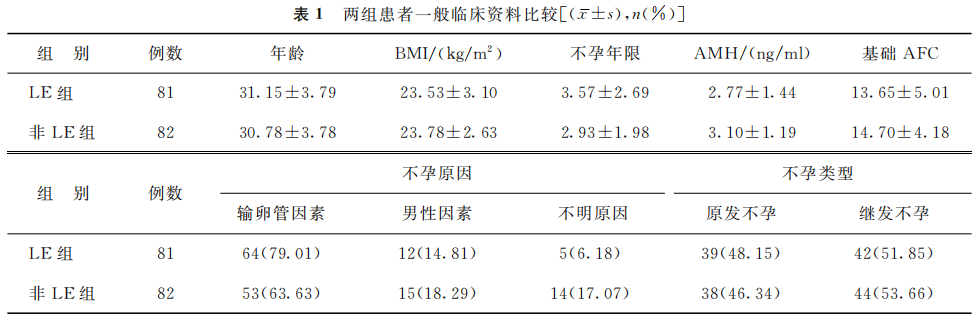
(表1)
二、拮抗剂方案COS过程中血清内分泌参数
1.血清E2、孕酮、FSH、LH水平比较:在COS期间,除刺激第1日外,其他时间点LE组血清E2均显著低于非LE组(P<0.05);LE组扳机前1日、扳机日血清孕酮水平均显著高于非LE组(P<0.05);LE组刺激第4日、扳机前1日、扳机日血清LH水平均显著高于非LE组(P<0.05);LE组刺激第4日血清FSH水平显著高于非LE组(P<0.05)(表2)。
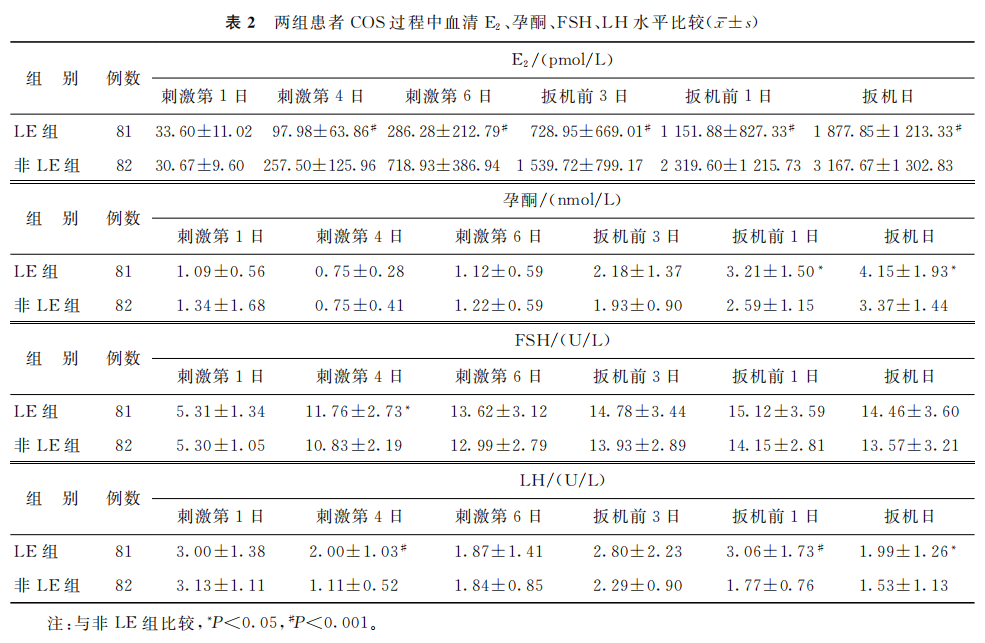
(表2)
2.血清17-OH-P、Inh B和DHEA水平比较:在COS期间,LE组血清17-OH-P水平仅在扳机前1日显著高于非LE组(P<0.05);LE组除刺激第1日外(P>0.05),其他时间点血清Inh B水平均显著高于非LE组(P<0.05);在COS过程中各个时间点两组间血清DHEA水平比较均无显著差异(P>0.05)(表3)。
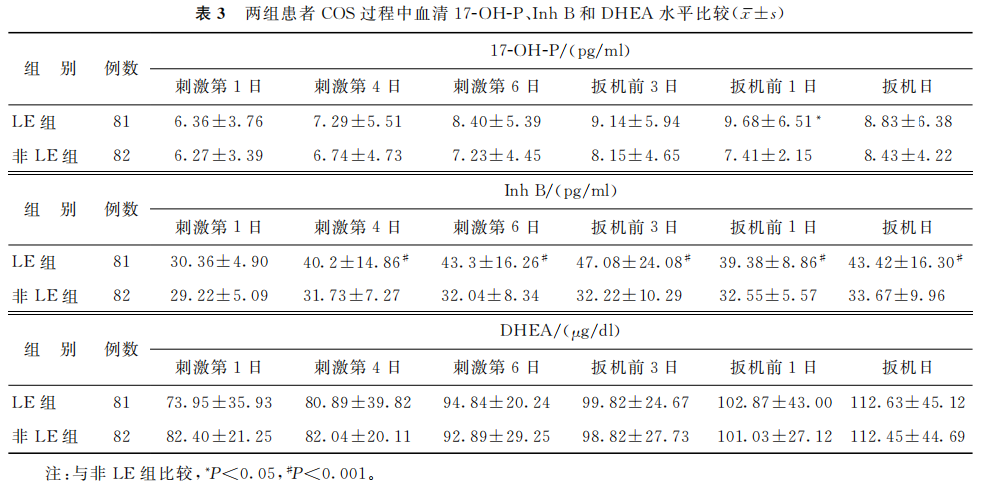
(表3)
三、卵泡液17-OH-P、Inh B和DHEA水平
LE组取卵日的卵泡液17-OH-P、Inh B及DHEA水平均显著高于非LE组(P<0.001)(表4)。
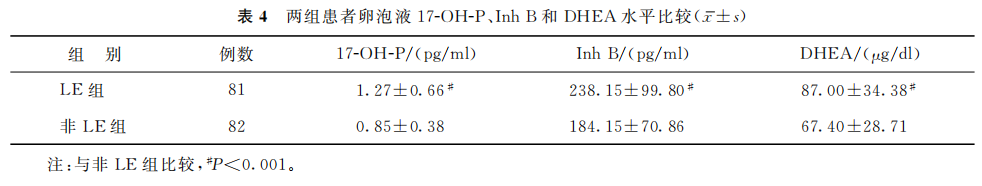
(表4)
四、促排卵情况及妊娠结局
1.两组促排卵情况比较:LE组Gn时间及Gn总剂量均显著低于非LE组(P<0.05),LE组MII卵数显著高于非LE组(P<0.05),两组间获卵数、MII卵率、≥16 mm卵泡数及≥12 mm卵泡数比较均无显著差异(P>0.05);LE组中重度OHSS发生率显著低于非LE组(P<0.05),而组间早发性LH峰发生率比较无显著差异(P>0.05)(表5)。
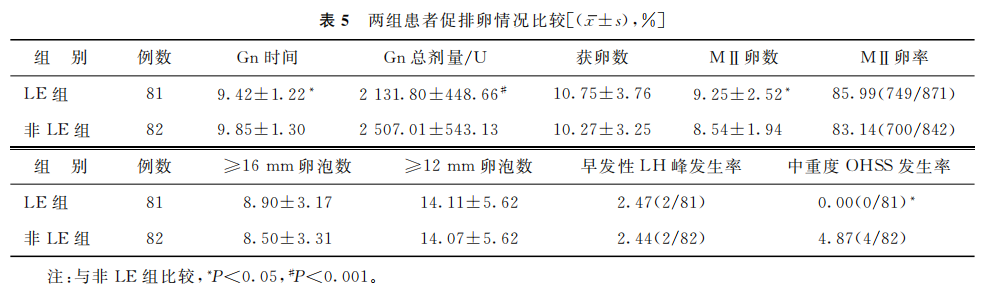
(表5)
2.两组胚胎发育及妊娠结局比较:LE组优质胚胎率显著高于非LE组(P<0.05),两组间受精率、MII卵率、2PN受精率、囊胚形成率及临床妊娠率比较均无显著差异(P>0.05)(表6)。
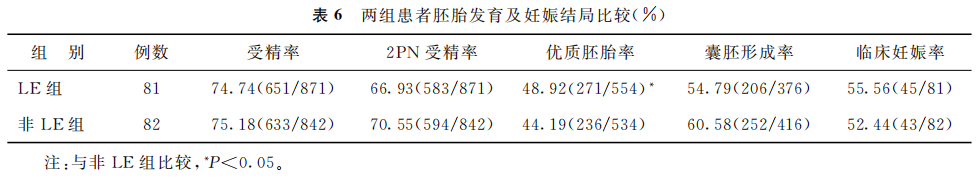
(表6)
讨 论
LE通过中枢性作用和外周性作用发挥生物学效应。LE通过抑制芳香化酶活性发挥中枢性作用,抑制雄激素向雌激素合成转换,降低体内雌激素水平,减弱雌激素对下丘脑-垂体分泌FSH的负反馈作用,使FSH分泌增多,促进卵泡成熟;LE通过引起雄激素水平增加发挥外周性作用,雄激素向雌激素合成转换抑制使外周雄激素水平升高,雄激素升高可促进卵泡早期发育,促进卵泡膜细胞和颗粒细胞的增生并抑制其凋亡,使窦前卵泡和AFC数目增加;同时,雄激素水平升高还可增加IGF-1水平,协同其它内分泌和旁分泌因子提高血清FSH水平,从而起到促进卵泡募集和发育的作用。本研究探究拮抗剂方案中COS治疗期间添加LE对卵巢储备正常的不孕女性的内分泌、卵泡发育及妊娠结局的影响。
本研究结果显示,应用低剂量(1.25 mg/d)LE组的Gn总剂量及刺激时间均显著低于非LE组(P<0.05),降低了IVF的经济成本和时间消耗。与非LE组比较,LE组血清FSH水平在刺激第4日时显著升高,血清LH水平在刺激第4日、扳机前1日及扳机日时显著升高(P<0.05),这说明内源性FSH、LH分泌的增加减少了Gn的使用量且缩短了Gn的刺激时间,这是垂体水平E2负反馈减少的结果。
同时,LH在卵泡的发育成熟中的作用也很重要,其水平必须在一个合适的范围,即“LH治疗窗”,卵泡液LH水平低于“LH治疗窗”时,会抑制卵泡膜细胞合成雄激素,进而使雌激素生成障碍,使卵泡膜细胞与颗粒细胞间信号传导受阻,导致早卵泡期时颗粒细胞对FSH的敏感性降低和中晚卵泡期时颗粒细胞上LH受体表达减少,不利于卵泡发育成熟。同时,低水平的LH也会显著降低子宫内膜间质细胞中内膜容受性标志物同源盒基因A10(HOXA10)的表达,对子宫内膜的容受性产生不利影响,导致胚胎的着床率及临床妊娠率降低。
本研究中LE组血清LH水平在早卵泡期的刺激第4日时显著升高(P<0.05),提高了颗粒细胞对FSH的敏感性,同时,在晚卵泡期(扳机前1日及扳机日)LH水平显著升高(P<0.05),提示低剂量LE的应用对子宫内膜容受性没有产生明显负面的影响。
本研究结果显示,LE组MII卵数与优质胚胎率显著高于非LE组(P<0.05),LE组MII卵数增加可能是因为低剂量的LE使卵泡期FSH和LH浓度显著增加,因为FSH和LH是卵泡募集和生长的主要因素,这表明低剂量LE的应用可行,本研究中优质胚胎率显著升高考虑与MII卵数升高有关。本研究并未发现拮抗剂方案联合LE治疗期间获卵数、≥16 mm卵泡数和≥12 mm卵泡数的显著增加(P>0.05),这可能与本研究使用低剂量LE和早停药有关。
早发性LH峰是指在COS过程中,卵泡发育成熟前或扳机药物应用前出现的内源性LH峰。本研究结果显示,两组间早发性LH峰发生率比较无显著差异(P>0.05)。不同的研究对早发性LH峰的诊断标准有所不同,传统上为血清LH≥10 U/L和/或LH大于其2~2.5倍基础值。早发性LH峰会导致卵母细胞核、细胞质发育不同步,从而影响卵母细胞和胚胎质量,同时还会引起卵泡黄素化、孕酮水平升高,进而对子宫内膜容受性造成负面影响。本研究结果显示,改良低剂量LE(1.25 mg/d)在提高血清LH水平的同时未增加早发性LH峰发生率,对卵母细胞有益且未对子宫内膜容受性产生负面影响,有效地达到了预期效果。
LE联合治疗可以引起卵巢激素分泌和调节的显著变化,通过抑制芳香化酶使COS过程中血清E2水平显著受到抑制,并产生多米诺骨牌效应。LE抑制芳香化酶使睾酮向E2转化受到抑制,促使睾酮向17-OH-P方向转化,使17-OH-P水平升高;同时LE使雄烯二酮向雌酮方向转化受到抑制,促使雄烯二酮向DHEA方向转化,使DHEA水平升高;E2水平的抑制使17-OH-P向E2方向转化受到抑制,进而使17-OH-P向孕酮方向转化,导致孕酮水平升高;而抑制雄烯二酮向雌酮转化和睾酮向E2转化,促使雄激素水平升高,雄激素可增强下丘脑脉冲发生器的活性,使LH分泌增加。
Lossl等提出“雄激素启动”的概念,即在外源性Gn刺激前,先进行为期一周的雄激素启动,来暂时增强卵泡中的雄激素暴露。Poulsen等的一项随机对照试验研究证明“雄激素启动”治疗概念的潜在生物学效应,即通过添加LE提高血清LH水平来管理雄激素,从而增加卵泡细胞雄激素的产生,增加颗粒细胞上FSH受体的表达与对Gn的敏感性,刺激颗粒细胞和卵泡细胞增殖。本研究结果同样也显示出LE组的LH水平在卵泡期显著升高(P<0.05),LE组卵泡液DHEA水平显著升高,这可能也为“雄激素启动”治疗概念的潜在生物学效应提供了支持证据。
本研究结果显示,两组卵泡期血清DHEA水平比较无显著差异(P>0.05),提示拮抗剂方案添加LE联合治疗对子宫内膜容受性无显著影响;而添加LE后血清Inh B水平在整个卵泡期显著升高,17-OH-P水平在扳机前1日及扳机当日显著升高(P<0.05),考虑为LE使FSH分泌增加,而FSH调控正常女性早卵泡期颗粒细胞产生Inh B,引起Inh B浓度增加,协同影响卵泡细胞中细胞色素P450 CYP17A1 (CYP17)酶活性的增加,使CYP17的下游产物17-OH-P浓度的增加。Liu等研究发现,拮抗剂方案添加2.5 mg LE增加了扳机日血清孕酮水平[(3.81±2.96) nmol/L vs. (2.68±1.87) nmol/L,P<0.001]。
本研究结果显示,拮抗剂方案添加1.25 mg/d LE联合治疗显著升高了扳机日血清孕酮水平[(4.15±1.93) nmol/L vs. (3.37±1.44) nmol/L,P<0.05],且扳机日孕酮水平比Liu等的研究结果更高,考虑为Gn总量的差异所致[Liu等研究中LE组Gn总量为(1 951.64±714.07) U,本研究中LE组Gn总量为(2 131.80±448.66) U]。本研究中两组间临床妊娠率比较无显著差异(P>0.05),考虑可能与孕酮水平升高影响子宫内膜容受性有关。
我们在IVF-ET治疗中,对卵巢储备功能正常的不孕症患者采用添加LE的拮抗剂方案进行COS治疗后,可降低促排卵过程中血清E2水平,从而显著降低了中重度OHSS发生率;同时也提高了血清孕酮水平,对子宫内膜容受性产生负面影响。本中心应用的Gn剂量稍大,也加剧了孕酮水平的升高,使低剂量LE的优势被一定程度抵消,提示该方案特定的适宜目标人群例如PCOS、正常卵巢储备中卵泡偏少、低储备人群等,可能将该方案的优势最大化。
本研究的创新性主要有以下两个方面:首先,本研究对LE的剂量和停药时间进行了改良,LE剂量为1.25 mg/d,停药时间为最大卵泡直径达到14 mm,使用低剂量LE达到了和高剂量同样的雄激素启动效果,并显著提高了MII卵数和优质胚胎率(P<0.05),相对减少了孕酮的过度升高;其次,本研究同时分析了添加LE对血清和卵泡液中内分泌参数的改变,这些改变揭示了LE的作用机制,提示内分泌的“雄激素启动”变化有利于改善卵母细胞质量;最后,本研究的样本量是目前在拮抗剂方案中添加LE对内分泌影响的研究中样本量较大者。
综上所述,对卵巢储备功能正常的患者,在拮抗剂方案中添加改良的低剂量LE和缩短用药时间,能够获得比拮抗剂方案更高的MII卵数和优质胚胎率,并显著降低了Gn应用时间、Gn总剂量和中重度OHSS发生率,节约患者经济成本。目前从本研究数据来看,添加LE的拮抗剂方案可能优于拮抗剂方案。但本研究的样本量相对较小,故需累计更大样本量进一步研究证实,以期得出更有意义、更具统计学说服力的结果来更好的指导临床。
文章来源:杨娅美,吴小华,田耕,等.添加来曲唑的拮抗剂方案对卵巢储备正常不孕患者内分泌和治疗结局的影响[J].生殖医学杂志,2024,33(10):1314-1322.

